摘要
背景
静脉血栓栓塞(Venous thromboembolism, VTE)是影响肿瘤患者,尤其是危重患者预后的重要因素。目前还没有形成肿瘤危重患者静脉血栓栓塞风险的统一标准模型。因此,我们从患者、肿瘤和治疗的角度分析了VTE的危险因素,并评估了ICU-VTE评分的预测价值,该评分包括6个独立危险因素(中心静脉置管,5分;固定≥4天,4分;既往VTE, 4分;机械通气,2分;住院期间最低血红蛋白≥90 g/L, 2分;基线血小板计数> 25万/μL, 1分)。
方法
我们评估了2011年11月至2022年1月北京大学肿瘤医院重症监护室收治的肿瘤患者的数据;本研究选择住院期间接受静脉血栓栓塞相关筛查的560例患者作为回顾性研究对象。
结果
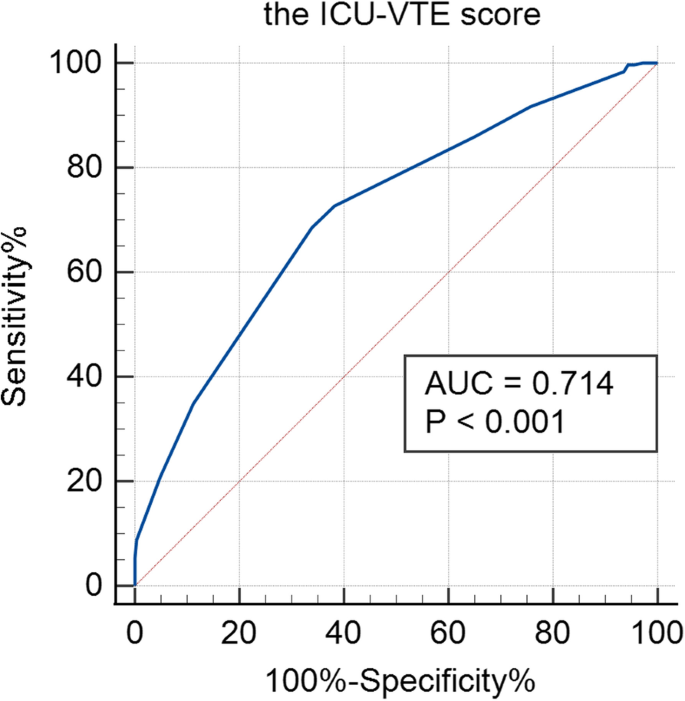
在我们的队列中,住院静脉血栓栓塞发生率为55.7%(312/560),从ICU入院到静脉血栓栓塞诊断的中位时间间隔为8.0天。多因素logistic回归分析显示,年龄≥65岁、肿瘤分级高(G3-4)、内科疾病、新鲜冷冻血浆输注、抗凝预防等因素与院内静脉血栓栓塞有显著相关性。与低危组相比,ICU-VTE评分中高危组与VTE呈正相关(9-18分vs 0-8分;或3.13;95%CI2.01 - -4.85,P< 0.001)。根据ROC曲线,ICU-VTE评分的AUC为0.714 (95%)CI0.67 - -0.75,P< 0.001)。
结论
ICU-VTE评分以及肿瘤分级可能有助于评估伴有肿瘤的危重患者的院内VTE风险。将二者结合使用,预测精度可能得到提高;这需要进一步的后续研究来证实。
介绍
静脉血栓栓塞(venous thromboembolism, VTE)是癌症患者常见的并发症之一,是仅次于肿瘤进展的第二大死亡原因,发生率为5-10%,比无癌症患者高4 - 7倍,死亡率比无VTE的匹配癌症患者高2 - 6倍[1,2,3.,4]。
VTE被定义为深静脉血栓形成(DVT),肺栓塞(PE),或两者兼而有之。除了患者自身因素(年龄、性别、种族、高体重指数、血小板计数、血小板分布宽度、高脂血症、ABO血型、合并症)外,多种因素可导致肿瘤患者的血栓形成风险[4,5,6,7,8,9,10]和肿瘤特异性因素(肿瘤类型、解剖位置、肿瘤负荷、基因突变、肿瘤分期和病理分级)[1,7,8,11,12];治疗措施,如化疗、使用红细胞或血小板输注、高危手术、留置导管、有创机械通气、全肠外营养(TPN)等,构成了VTE的其他危险因素[4,8,13]。
因此,提前评估血栓形成风险对重症监护的肿瘤患者尤为重要。正如现有的国际静脉血栓栓塞医学预防登记(IMPROVE) [14]和Padua预测分数[15]是为住院医疗患者的静脉血栓栓塞风险设计的,Viarasilpa T.最近的一项研究为亨利福特医疗系统的37,050名危重患者在住院期间建立了一个预测模型(ICU-VTE评分)[5]。目前还没有形成肿瘤危重患者静脉血栓栓塞风险的统一标准模型。本回顾性研究旨在评估ICU-VTE评分,以及住院期间患者特异性因素、肿瘤特异性因素和治疗相关因素是否与危重肿瘤患者院内VTE发生相关。
方法
研究人群
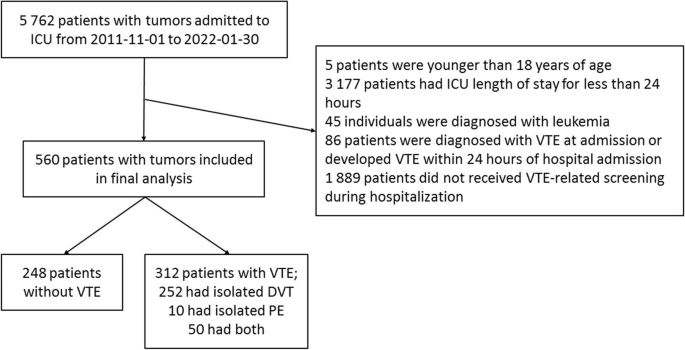
2011年11月至2022年1月,北京大学肿瘤医院重症监护病房(ICU)共收治患者5762例,选取560例进行回顾性研究。我们纳入了所有年龄大于或等于18岁、住院时间大于或等于24小时、住院期间接受急诊床边超声或螺旋CT肺血管造影(CTPA)检查的患者。根据超声结果或影像学资料将患者分为“有静脉血栓栓塞”组和“无静脉血栓栓塞”组。
排除标准包括ICU住院时间少于24小时,入院诊断为静脉血栓栓塞,或入院后24小时内诊断为静脉血栓栓塞,白血病,怀孕或哺乳期。
数据收集
我们从我院的电子病历系统中获取患者特征和临床数据。这些数据如下:ICU入院原因(内科或外科),内科疾病包括感染、过敏性休克、呼吸衰竭和心脏病发作;年龄;性;体重指数;既往静脉血栓栓塞(定义为住院前发生的静脉血栓栓塞);糖尿病、高血压和主要心脑血管不良事件(MACCE)的合并症;吸烟史和饮酒史;以及入院时的基线实验室结果,包括白细胞计数、血红蛋白、血小板计数、凝血酶原时间(PT)、国际标准化比率(INR)、活化部分凝血活素时间(APTT)、白蛋白、血清肌酐、胆红素、葡萄糖、甘油三酯、胆固醇和ABO血型。同时记录住院期间的最低血红蛋白水平。 Tumor type and location, histological grade, and tumor node metastasis staging were also recorded.
住院期间的治疗包括手术、输血、机械通气、中心静脉置管(CVC)、TPN和药物预防。CVC被定义为单管或双管、透析或隧道式导管置入颈内静脉、锁骨下静脉或股静脉、肺动脉导管和外周插入中心导管。所有患者在发生院内静脉血栓栓塞(VTE)前的ICU期间均接受了机械预防,包括渐进式压缩储存(GCS)或间歇气动压缩(IPC)使用。此外,抗凝药物,如低剂量未分级肝素,低分子量肝素(LMWH),或直接凝血酶抑制剂,将根据其住院期间出血的风险给予。住院静脉血栓栓塞被定义为急性静脉血栓栓塞(上肢或下肢)、PE或两者兼而有之。一旦患者出现临床症状或临床资料改变,我们根据床边双静脉超声、CT静脉造影、CTPA或肺部通气灌注(V/Q)核显像诊断院内静脉血栓栓塞。
结果评估包括机械通气持续时间、固定时间(以Braden量表中小于3分的活动评分为标准)、ICU持续时间和住院时间(LOS)。ICU-VTE评分由CVC(5分)、固定≥4天(4分)、既往VTE(4分)、机械通气(2分)、住院期间最低血红蛋白≥90 g/L(2分)、基线血小板计数> 250,000/μL(1分)6个因素组成,用于预测血栓形成风险,分为低危(0-8分)、中危(9-14分)、高危(15-18分)3个等级。5]。本研究经北京大学肿瘤医院伦理委员会批准,并获得所有患者的书面知情同意。
统计分析
对连续变量计算平均值(标准差,SD)或中位数(四分位间距,IQR),对分类变量计算频率(%)。学生的t-检验或方差分析应用于连续变量之间的差异和分类变量的皮尔逊卡方检验。采用逐步logistic回归分析验证院内静脉血栓栓塞的危险因素;结果以95%置信区间(95% CI)的优势比(OR)表示。P-值< 0.05(双尾)被认为具有统计学意义。采用SPSS 18.0软件包(SPSS Inc.)进行统计学分析。美国)。根据受试者工作特征(ROC)曲线计算ICU-VTE评分的曲线下面积(AUC),采用MedCalc®统计软件计算。
结果
基线特征,肿瘤特异性因素,治疗和结果
患者基线时的人口学和临床特征列于表中1.最终选择了560人(其中男性365人,占65.2%)进行研究(图2)。1),年龄中位数为65.0岁(位差58.0 ~ 72.0)岁,平均BMI为23.9(±3.9)kg/m2.住院原因以手术为主(397例,占70.9%),感染、过敏性休克、呼吸衰竭、心绞痛等内科原因占163例,占29.1%。中位LOS为21.0天(范围2.0-225.0),ICU的LOS与固定时间相同(4.0天,范围1.0 - 130.0),机械通气时间的中位时间为1.0天(范围1.0 - 65.0)。A型血最多(30.8%),其次是B型(29.9%)、AB型(11.3%)、O型(28.1%)。胃肠道肿瘤是最常见的肿瘤诊断(366例,65.4%),其次是肝胆和胰腺肿瘤(43例,7.7%)和腹膜后肿块(40例,7.1%)(未在表中显示)。164例(30.1%)为高分期肿瘤(S4), 227例(41.7%)为高级别肿瘤(G3-4)。院内静脉血栓栓塞312例(55.7%);252例患者(45.0%)有孤立性DVT, 10例患者(1.8%)有孤立性PE, 50例患者(8.9%)同时有DVT和PE。
院内静脉血栓栓塞的预测因素
在单因素分析中,“有VTE”组与“无VTE”组之间存在一些显著差异。在表2,静脉血栓栓塞组包括199名男性(63.8%),中位年龄66.0岁(位差, 60.0 ~ 73.0)年,明显高于无VTE的患者(P= 0.001)。高BMI和高d -二聚体患者的住院静脉血栓栓塞并发症发生率较高,但两者之间无显著相关性(P> 0.05)。内科重症监护患者发生静脉血栓栓塞的概率高于外科重症监护患者(107/163,65.6% vs. 205/397, 51.6%;P= 0.002)。住院期间预防抗凝治疗可显著降低静脉血栓栓塞发生率(57.4% vs. 71.0%);P= 0.004),而给予63.4%的总体研究人群;其中98.3%接受低分子肝素治疗,1.7%接受华法林或利伐沙班预防治疗。值得注意的是,205例患者(36.6%)因术后出血风险高或抗肿瘤治疗后骨髓抑制严重而未接受抗凝预防治疗。其他对静脉血栓栓塞有预测价值的因素包括高级别肿瘤(G3-4)、既往静脉血栓栓塞、较高的基线血小板计数、新鲜冷冻血浆(FFP)输注和较长的固定时间(P< 0.05,表2和表3.)。与未发生静脉血栓栓塞的患者相比,发生静脉血栓栓塞的患者入院时血红蛋白水平较低,机械通气时间较长,ICU时间较长,住院时间较长(P< 0.05)。
我们的结果在很大程度上与先前的研究一致。因此,我们使用ICU-VTE评分来预测院内VTE的风险,VTE组得分明显较高(中位数11.0,位差, 9.0 - 12.0,中位数9.0;位差7.0 - -11.0,P< 0.001,见表3.),并且在分为三组(低危vs中危vs高危,33.6% vs 60.9% vs 100%,P< 0.001)。
经多因素logistic回归分析(表4),与低危组相比,根据ICU-VTE评分的中危组被证明是院内VTE的有效预测指标(9-18分对0-8分;或3.13;95%CI2.01 - -4.85,P< 0.001)。我们还得到了其他一些预测因素:年龄≥65岁(或1.85;95%CI1.28 - -2.67,P= 0.001),肿瘤分级高(G3-4,或1.80;95%CI1.24 - -2.62,P= 0.002),医学疾病(或1.56;95%CI1.03 - -2.36,P= 0.037), FFP输血(或1.63;95%CI1.13 - -2.37,P= 0.010),预防抗凝血(或0.55;95%CI0.37 - -0.81,P= 0.002)。调整后总胆固醇(TC)与静脉血栓栓塞(VTE)无显著相关。
ICU-VTE评分对院内VTE预测价值的ROC曲线分析
根据ROC曲线,ICU-VTE评分的AUC为0.714 (95%)CI0.67 - -0.75,P< 0.001)。2)。如果ICU-VTE评分为10分,则敏感性为0.686 (95%)CI, 0.63-0.74),特异性为0.661 (95%)CI, 0.60 - -0.72)。
讨论
静脉血栓栓塞与住院时间和预后密切相关,已成为肿瘤患者第二大死亡原因。即使在常规预防性抗凝治疗后,ICU患者仍被认为是静脉血栓形成的高危人群(上肢和下肢静脉血栓形成约占10%)[16,17]。近年来,大量研究从患者因素、肿瘤因素、治疗因素等方面评价了与静脉血栓栓塞相关的危险因素[3.,4,5,6,7,8,9,10,12,13],从而制定了门诊和住院患者血栓形成评价量表和模型,预测血栓形成的风险[14,15]。最近为ICU住院患者创建了一种ICU- vte量表,用于评估危重患者血栓形成的风险[5]。到目前为止,还没有一种有效的静脉血栓栓塞风险评估工具,可以应用于内科和外科危重肿瘤患者。
本回顾性研究采用ICU VTE量表,从患者因素、肿瘤因素、治疗因素等方面对560例ICU患者住院期间血栓形成风险进行评估,发现多种因素与危重肿瘤患者血栓形成密切相关。在我们的低出血风险研究人群中,共有63.4%(355人)接受了抗凝预防治疗,我们的队列中住院静脉血栓栓塞发生率为55.7%,而之前的研究中获得了更低的静脉血栓栓塞发生率(约10%)[16,17,18]。从入ICU到VTE诊断的中位时间间隔为8天,且大多数事件发生在入ICU前2周,这与既往研究一致[5,18]。
病人的角色
增加静脉血栓栓塞风险的患者因素包括女性、静脉血栓栓塞病史、高龄、肥胖和ABO血型[5,6,7,8,10]。
一项对44,656例实体瘤手术患者的研究表明,肿瘤手术后静脉血栓栓塞的其他危险因素,如肿瘤类型、转移性疾病、充血性心力衰竭、腹水、血小板增加、低蛋白血症和手术时间bbbb2 h,静脉血栓栓塞总风险为1.6% [19]。其他研究人员发现,高密度脂蛋白胆固醇水平的基线分析可能对预测接受抗癌药物治疗的癌症门诊患者的静脉血栓栓塞具有临床价值[20.]。我们得到了相同的结论,年龄≥65岁、既往VTE和较高PLT计数是VTE发生的原因,而较高的TC水平倾向于成为新的VTE危险因素,但调整后无统计学差异。另一项对43,808例接受癌症手术的患者的研究证实了共存疾病对术后静脉血栓栓塞风险的影响;他们发现,较长的住院时间(10 - 10周)和术后并发症(伤口感染、再插管、心脏骤停和败血症)更容易导致静脉血栓栓塞[21]。本研究从侧面解释了我们的结果,即因急性医疗问题而入院ICU的患者发生静脉血栓栓塞的风险是术后患者的1.56倍(或1.56;95%CI1.03 - -2.36,P= 0.037)。
我们还发现,因内科急性病治疗的肿瘤患者ICU住院时间和住院时间均显著高于手术组(ICU住院时间,中位8.0天;位差, 4.0-14.0天,中位数3.0天;位差, 1.0-5.0天;P< 0.001;LOS,中位22.0天;位差16.0 ~ 34.0天,中位数20.0天;位差, 13.0-33.0天;P= 0.02;未在表中显示),这部分解释了该组静脉血栓栓塞发生率较高的原因。我们认为这是一个相互影响、促进和积极互动的过程。
血红蛋白与静脉血栓栓塞之间的关系在以往的研究中仍然存在矛盾的结果[5,22];Chi G.在一项包括7513名住院医疗患者的APEX试验亚研究中证实,尽管提供血栓预防,但贫血与急性医疗患者较高的静脉血栓栓塞发生率独立相关[23]。我们还发现类似的趋势,发生静脉血栓栓塞的患者入院时Hb水平较低(中位79.5 g/L,位差69.0-95.0 g/L,中位数82.0 g/L;位差, 70.8-101.0 g/L;P= 0.029)。一种可能的解释是,贫血可能导致内皮功能障碍、血瘀和/或高凝状态,进而导致静脉血栓栓塞的风险增加[24,25]。另一方面,贫血通常预示着许多可能导致静脉血栓栓塞的情况,如炎症、手术、营养不良和化疗后的骨髓抑制[1,8,11,21]。因此,我们的研究为血红蛋白测量作为静脉血栓栓塞风险评估的广泛可用和有用的方法提供了支持证据。
肿瘤特异性的因素
近年来,多项研究表明,肿瘤类型、分期、组织病理分级与VTE密切相关[1,7,8,11,12]。肿瘤细胞可表达促凝活性,诱导凝血酶的产生,而患者的非癌组织也可在肿瘤的影响下表达促凝活性[26]。微颗粒中的血源性组织因子可能在与癌症相关的高凝性发病机制中发挥作用[27]。有些肿瘤通过外压或直接侵犯大血管而增加静脉血栓栓塞的风险[28]。一项研究纳入了1988年至1990年间美国住院的800万65岁以上患者,发现诊断为恶性肿瘤的患者在初次住院时静脉血栓栓塞发生率较高,静脉血栓栓塞发生率最高的恶性肿瘤包括卵巢、脑、胰腺和淋巴瘤[2]。另一项包含57,591例因癌症住院患者的大型队列研究表明,肿瘤分期高与静脉血栓栓塞风险增加相关(发病率,27.7%,95%)CI, 24.0-32.0) [29]。此外,CATS研究纳入了740例实体瘤患者,证实高肿瘤分级(G3-4)是静脉血栓栓塞的重要危险因素(危险比,2.0,95%)CI, 1.1-3.5) [12]。在本研究中,我们未发现不同肿瘤类型和分期患者的VTE发生率有显著差异,而组织学分级是VTE的危险因素(G3-4 vs G1-2, 63.4% vs 50.3%)。或1.80;95%CI1.24 - -2.62,P= 0.002)。
治疗的因素
研究发现,血栓预防可以降低内科和外科住院患者发生静脉血栓栓塞的风险[30.],最近的另一项研究表明,持续服用阿司匹林还可以保护血栓栓塞风险高的静脉血栓栓塞患者,而不会增加围手术期的出血并发症[31]。同时,Ohta H.报道fondaparinux给药似乎是结直肠癌术后患者出血的危险因素[32]。因此,围手术期抗栓治疗前仔细评估出血风险和获益是必要的。预防静脉血栓栓塞的首选方法是初级预防,包括机械方法(IPC和GCS)和药物(低剂量未分离肝素、低分子肝素、氟达肝素、口服Xa因子或直接凝血酶抑制剂)[13,33]。在本研究中,所有入住ICU的患者均接受了身体预防(IPC或GCS);63.4%的低出血风险队列患者在住院期间接受了药物预防,其中349例(98.3%)患者接受了低分子肝素抗凝剂推荐剂量;6例患者(1.7%)接受口服预防治疗,如利伐沙班或达比加群。我们得出结论,药物预防可显著降低ICU住院患者静脉血栓栓塞的发生率(或0.55;95%CI0.37 - -0.81,P= 0.002),有效地证实了先前的研究。
有创机械通气被证明是静脉血栓栓塞的重要危险因素,因为活动受限和气道正压引起的静脉回流减少[5,34],但本研究未发现显著差异。值得一提的是,只有9人在住院期间未接受通气治疗;如果我们得到更大的样本量,差异将是有意义的。同时,我们也得到了与既往研究相同的结论,即机械通气时间越长,固定时间越长,住院时间越长,VTE发生率越高[5]。
已有多项研究证实CVC可通过局部血管损伤和血流停滞增加静脉血栓栓塞的发生率[5,34,35];本研究中有CVC的293例(56.0%)发生VTE,略高于无CVC的19例(51.4%),但无明显相关性。
输血作为肿瘤手术和化疗后骨髓抑制的替代治疗方法被广泛应用于肿瘤患者[36,37,38,39];红细胞(RBC)和血小板输注被确定为静脉血栓栓塞(VTE)的预测变量。或1.60;95%CI1.53 - -1.67;血小板:1.20;1.11 - -1.29;P< 0.001)和住院死亡率(红细胞:或1.34;95%CI1.29 - -1.38;血小板:2.40;2.27 - -2.52;P< 0.001),在一项回顾性队列研究中,美国60个医疗中心1995年至2003年间住院的504,208例癌症患者[40]。几种可能的机制可能与这一现象有关:输血可通过增加循环红细胞的数量来改善血瘀,储存红细胞中一氧化氮的严重缺乏可能导致血管收缩,从而导致血管流变学改变和血栓形成的风险增加,血液中含有大量的促炎和促溶性介质,如sCD40L、血小板微粒、活化血小板等,可能有助于癌症患者的血栓形成前状态[4,41,42,43]。在我们的队列中,接受输血治疗的患者静脉血栓栓塞发生率更高(56.1%对49.2%);经多因素分析(或1.63;95%CI1.13 - -2.37,P= 0.010)。以前的研究很少报道静脉血栓栓塞与血浆输注的关系;需要进一步的研究来证实这种关联。
ICU-VTE评分
最后,我们引用ICU-VTE评分作为一种新的肿瘤ICU患者VTE风险评估模型,该模型包含6个经过验证的独立预测因子(从患者特征和治疗因素中选择),结果验证了该模型的可行性。首先,我们发现静脉血栓栓塞个体的得分明显高于其他个体(中位数11.0,位差, 9.0 - 12.0,中位数9.0;位差7.0 - -11.0,P< 0.001),在ICU-VTE评分从0到18的整个范围内检查观察到的VTE率,这与先前的研究一致[5]。其次,按评分分组时,得分为0-8分的低危患者(131人,占总队列的23.4%)总体VTE发生率为33.6%,得分为9-14分的中危患者(412人,占研究队列的73.6%)总体VTE发生率为60.9%,而得分为15-18分的高危组(17人,占研究队列的3.0%)均发生过院内VTE,发生率为所有患者VTE发生率的1.8倍。第三,9-18分的中高危组肿瘤患者调整后静脉血栓栓塞发生率高于对照组(62.5% vs. 33.6%),差异有统计学意义;或3.13;95%CI2.01 - -4.85,P< 0.001)。最后,我们的ROC曲线分析显示,ICU-VTE评分bbbb10是院内VTE的显著预测因子,与Viarasilpa T给出的ICU-VTE截止评分基本一致。
与既往研究相比,相对较高的VTE发生率可能与疾病特征(所有患者均诊断为肿瘤)、种族有关,我们的研究人群中大多数在医院接受手术(523例,93.4%)、CVC(523例,93.4%)和有创机械通气(551例,98.4%)治疗,这些在既往研究中被证明是VTE的独立危险因素。5,19,34,35]。此外,由于本研究为回顾性研究,并非所有ICU住院患者均接受了静脉血栓栓塞相关筛查,住院后静脉血栓栓塞事件数据无法获得,样本量相对较小,信息不完整,研究人群分布偏倚。最后,其他潜在的影响,如化疗,没有包括在这项研究中。这些限制可能导致获得的结果相应地缺乏说服力。
结论
我们得出结论:ICU合并肿瘤患者的ICU-VTE评分与住院VTE风险、年龄≥65岁、输血、肿瘤分级高(G3-4)、内科疾病住院均独立相关,入院时的药物预防对VTE具有保护作用。除了混合危重患者外,我们认为ICU-VTE评分也可以为ICU合并肿瘤患者提供准确的院内VTE风险分层。当与肿瘤特异性因素如组织学分级相结合时,预测的准确性可能会提高;因此,需要进一步的后续研究来证实。
数据和材料的可用性
数据将在发布后共享。
缩写
- 加护病房:
-
加护病房
- 静脉血栓栓塞:
-
静脉血栓栓塞
- 深静脉血栓形成:
-
深静脉血栓形成
- 体育:
-
肺栓塞
- TPN:
-
全肠外营养
- CTPA:
-
CT肺血管造影
- MACCE:
-
主要的心脑血管不良事件
- PT:
-
凝血酶原时间
- 印度卢比:
-
国际标准化比率
- APTT:
-
活化部分凝血活酶时间
- CVC:
-
中心静脉置管
- gc:
-
分级压缩长袜
- IPC:
-
间歇气动压缩
- V /问:
-
Ventilation-perfusion
- 洛杉矶:
-
停留时间
- SD:
-
标准偏差
- 差:
-
四分位范围
- 或者:
-
优势比
- 置信区间:
-
置信区间
- AUC:
-
曲线下面积
- 中华民国:
-
接收机操作员特性
- TC:
-
总胆固醇
- TG:
-
甘油三酸酯
- 白细胞:
-
白细胞
- 加拿大皇家银行:
-
红血球
- 体重指数:
-
身体质量指数
- FFP:
-
新鲜冷冻等离子体
- APECHE:
-
急性生理和慢性健康评估
- LMWH:
-
低分子量肝素
参考文献
Timp JF, Braekkan SK, Versteeg HH,等。癌症相关静脉血栓的流行病学。血。2013;122(10):1712 - 23所示。
李建军,李建军,李建军,等。恶性肿瘤患者与非恶性肿瘤患者的初始和复发性血栓栓塞性疾病的比率使用医疗保险索赔数据进行风险分析。医学。1999;78(5):285 - 91。
Khorana AA, Francis CW, Culakova E,等。血栓栓塞是接受门诊化疗的癌症患者死亡的主要原因。[J]中华血肿杂志,2007;5(3):632-4。
张建军,张建军,张建军,等。癌症患者的静脉血栓栓塞:一个被低估的主要健康问题中华外科杂志,2015;13:204。
李建军,张建军,张建军,等。重症患者症状性静脉血栓栓塞的预测:重症监护病房静脉血栓栓塞评分。危重症护理,2020;48(6):e470-e9。
王刚,王华,沈勇,等。ABO血型与肿瘤患者外周中心置管相关静脉血栓形成的关系[J] .计算机工程学报,2011;22(4):590-6。
帕拉西奥斯-阿齐多,兰丘,Crescence L,等。血小板和癌细胞的相互作用调节不同癌症类型的癌症相关血栓形成风险。癌症(巴塞尔)。2022; 14(3): 730。
Lopez-Gomez M, Gomez-Raposo C, Lobo SF。住院癌症患者静脉血栓栓塞的频率、危险因素和趋势。中国癌症杂志,2008;13(1):223-4。
陈荣祥,王洪辉,董军,等。中国非脑肿瘤患者术后肺栓塞的回顾性研究世界外科杂志,2017;15(1):22。
叶林,蔡林,付勇,等。接受化疗的卵巢癌患者静脉血栓栓塞的患病率、危险因素和预后价值:系统回顾和荟萃分析。世界外科杂志,2021;19(1):12。
李晓东,李晓东,李晓东,等。癌症相关血栓形成的流行病学和危险因素。[j] .中华心血管病杂志,2020;45(6):653 - 7。
李建军,李建军,李建军,等。肿瘤分级与癌症患者的静脉血栓栓塞有关:维也纳癌症和血栓研究的结果中华临床医学杂志,2012;30(31):3870-5。
王晓明,王晓明,王晓明,等。2019年癌症患者静脉血栓栓塞治疗和预防国际临床实践指南。中华医学杂志,2019;20(10):566 - e81。
史柏罗普洛斯,安德森,菲茨杰拉德,等。预测和关联模型识别有静脉血栓栓塞风险的住院患者。胸部。2011;140(3):706 - 14所示。
刘建军,李建军,李建军,等。一种用于识别有静脉血栓栓塞风险的住院医疗患者的风险评估模型:帕多瓦预测评分血栓止血学报,2010;8(11):2450-7。
Cook D, Crowther M, Meade M,等。内科外科危重病人深静脉血栓形成:患病率、发病率和危险因素危重症护理,2005;33(7):1565-71。
胡丽丽,夏皮罗,范副,等。重症监护病房深静脉血栓预防的效果。重症监护杂志,2006;21(6):352-8。
欧比AT, Pannucci CJ, Nackashi A,等。外科危重病人静脉血栓栓塞风险评估模型的验证。中华外科杂志,2015;15(10):941 - 948。
Merkow RP, Bilimoria KY, McCarter MD等。癌症术后出院后静脉血栓栓塞:延长预防病例。中国生物医学工程杂志,2011;31(1):391 - 391。
Ferroni P, Roselli M, Riondino S,等。高密度脂蛋白胆固醇对化疗期间癌症相关静脉血栓栓塞的预测价值。血栓止血,2014;12(12):2049-53。
De Martino RR, Goodney PP, Spangler EL,等。接受常见癌症手术的患者血栓栓塞并发症的变化。中华血管外科杂志;2012;31(4):344 - 344。
李建军,李建军,李建军,等。一般人群的红细胞压积和静脉血栓栓塞的风险。特罗姆瑟血液学研究。2010;95(2):270-5。
张志刚,张志强,张志强,等。急性住院患者贫血与静脉血栓栓塞的关联:APEX试验亚研究中华医学杂志,2018;31(8):992 - 997。
李建平,李永平,李建平,等。镰状细胞性贫血中循环活化的内皮细胞。中华医学杂志。1997;37(2):394 - 394。
范努奇,巴布伊。中华血液学杂志。2007;(1):363-70。
王晓明,王晓明,王晓明,等。静脉血栓栓塞与肿瘤的关系。中华心血管病杂志,2018;20(10):89。
Rao LV。组织因子作为肿瘤促凝剂。中华肿瘤杂志1992;11(3):249-66。
陈建军,陈建军,陈建军,等。大腹膜后淋巴结病作为弥散性生殖细胞肿瘤化疗患者静脉血栓栓塞的预测因子。中华临床杂志,2015;33(6):582-7。
陈建军,陈建军,陈建军,等。1997-2006年丹麦一项基于人群的队列研究:癌症患者和一般人群的静脉血栓栓塞住院中国生物医学工程杂志,2010,31(7):947 - 953。
刘建军,刘建军,刘建军,等。围手术期皮下注射肝素可减少致死性肺栓塞和静脉血栓形成。普通外科、骨科和泌尿外科随机试验结果综述。中华医学杂志。1988;32(1):1 - 4。
Yoshimoto Y, Fujikawa T, Tanaka A,等。抗血小板药物尤其是阿司匹林在腹腔镜结直肠癌患者围手术期治疗中的最佳应用世界外科杂志,2019;17(1):92。
王建军,李建军,李建军,等。药物血栓预防和疾病分期对大肠癌手术后出血的影响。世界外科杂志,2019;17(1):110。
Geerts WH, Bergqvist D, Pineo GF,等。预防静脉血栓栓塞:美国胸科医师学会循证临床实践指南(第8版)。Chest. 2008;133(6增刊):381 - 453。
Kaplan D, Casper TC, Elliott CG等。严重脓毒症及感染性休克患者静脉血栓栓塞发生率及危险因素分析。胸部。2015;148(5):1224 - 30。
中心静脉导管相关血栓形成。血液学学报,2014;2014(1):306-11。
刘建军,刘建军,刘建军,等。对减少癌症患者输血的多种策略的思考:联合叙述。输血分离科学,2017;56(3):322-9。
癌症手术中的输血实践。中国生物医学工程学报,2014;38(5):637 - 642。
王晓东,王晓东,王晓东。癌症相关性贫血的诊断与治疗。中华血液学杂志,2014;39(2):203-12。
Fasano RM, Josephson CD.肿瘤患者血小板输注目标。美国血液学学会血液学教育项目。2015;2015:462 - 70。
Khorana AA, Francis CW, Blumberg N,等。住院癌症患者输血、血栓形成和死亡率。中华临床医学杂志,2008;32(1):1 - 3。
林林浩,林林浩。接受红细胞输注的癌症患者血栓形成的风险。血栓病学报,2019;45(6):648-56。
Reynolds JD, Ahearn GS, Angelo M,等。s -亚硝基血红蛋白缺乏:血库中生理活性丧失的机制。科学通报,2007;30(3):559 - 562。
刘建军,李建军,李建军,等。可溶性CD40配体(CD154)与血小板输注不良反应的关联。输血。2006;46(10):1813 - 21所示。
致谢
不适用。
资金
作者没有得到这项工作的特别资助。
作者信息
作者及单位
贡献
RQM和HZW设计了这项研究。RQM起草了手稿。HZW对原稿进行了严格的修改。RQM和GDW参与了研究的设计并进行了统计分析。RXC帮助起草了手稿。作者们阅读并批准了最后的手稿。
相应的作者
道德声明
伦理批准并同意参与
本研究已获得北京大学肿瘤医院伦理委员会批准(批准代码:2016kt18)。由于无法获得书面知情同意,我们的医学伦理委员会批准了对书面知情同意要求的豁免,并且本回顾性研究不会对纳入的患者产生任何影响。
发表同意书
不适用。
相互竞争的利益
作者宣称他们没有竞争利益。
额外的信息
出版商的注意
伟德体育在线b施普林格《自然》杂志对已出版的地图和机构的管辖权要求保持中立。
补充信息
附加文件1。
静脉血栓栓塞。
权利和权限
开放获取本文遵循知识共享署名4.0国际许可协议,该协议允许以任何媒介或格式使用、共享、改编、分发和复制,只要您适当地注明原作者和来源,提供知识共享许可协议的链接,并注明是否进行了更改。本文中的图像或其他第三方材料包含在文章的知识共享许可协议中,除非在材料的署名中另有说明。如果材料未包含在文章的知识共享许可中,并且您的预期用途不被法律法规允许或超过允许的用途,您将需要直接获得版权所有者的许可。如欲查阅本许可证副本,请浏览http://creativecommons.org/licenses/by/4.0/.创作共用公共领域免责声明(http://creativecommons.org/publicdomain/zero/1.0/)适用于本文中提供的数据,除非在数据的信用额度中另有说明。
关于本文
引用本文
梅,荣,王刚,陈,荣。et al。icu静脉血栓栓塞评分和肿瘤分级可预测危重肿瘤患者院内静脉血栓栓塞的发生。世界外科杂志20., 245(2022)。https://doi.org/10.1186/s12957-022-02705-z
收到了:
接受:
发表:
DOI:https://doi.org/10.1186/s12957-022-02705-z
关键字
- 生命垂危的
- 肿瘤患者
- 肺栓塞
- 静脉血栓栓塞
- 深静脉血栓