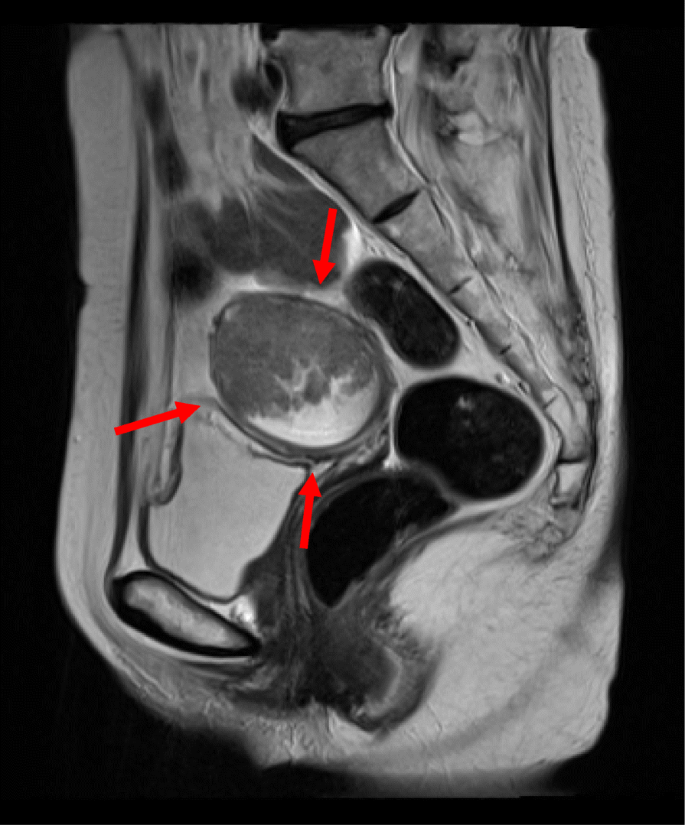
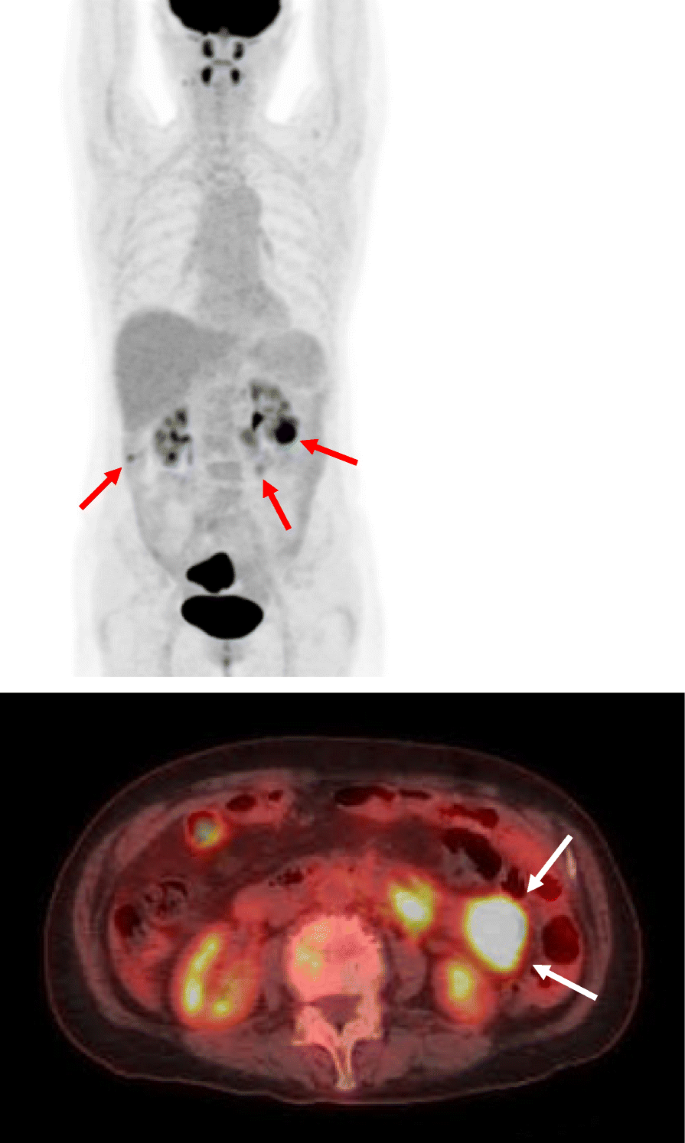
多个原发性恶性肿瘤可以而且确实发生在同一病人身上。据报道,结肠癌、卵巢癌和乳腺癌是最常与子宫内膜癌共存的恶性肿瘤[11,12,也许是因为他们有某些共同的遗传倾向。
同步癌和非霍奇金淋巴瘤也有报道。与同步非霍奇金淋巴瘤相关的原发癌最常见的是结肠,其次是前列腺、肺、乳腺和胃[13].淋巴瘤的部位多种多样。然而,据我们所知,仅有5例腹膜后淋巴结非霍奇金淋巴瘤与子宫内膜癌并存的病例(表2)1) [5,6,7,8,9].在所有其他病例中,同步恶性淋巴瘤的存在是在子宫内膜癌手术中意外发现的,其诊断只是在分期手术后偶然做出的。由于与子宫内膜癌同时发生的恶性淋巴瘤非常罕见,因此很难意识到其可能性,从而制定最佳治疗方案。
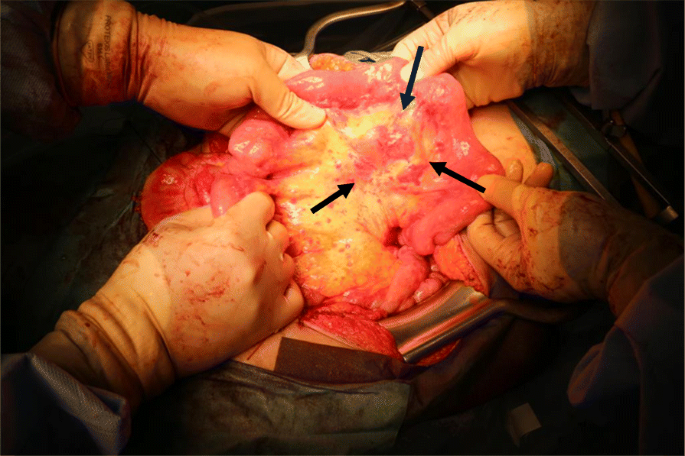
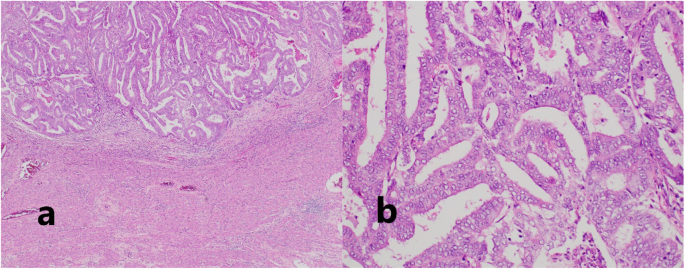
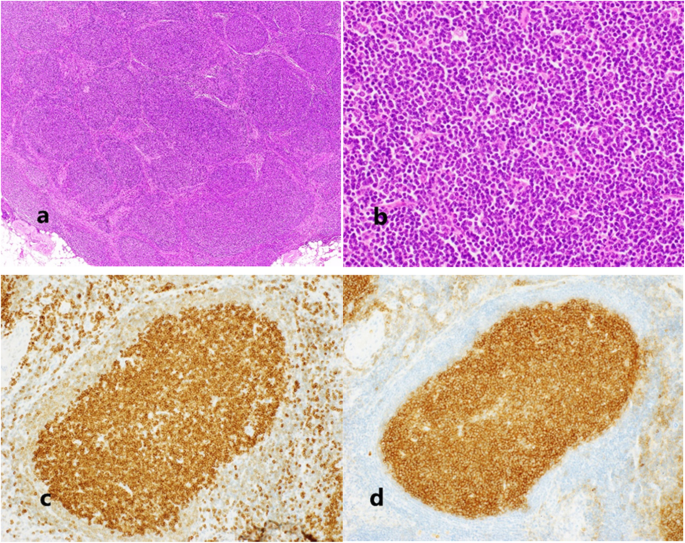
在术前和术中准确鉴别转移癌和淋巴瘤通常是困难的。非霍奇金淋巴瘤的确诊是通过活检结合病理检查、免疫组织化学、流式细胞术、染色体分析和基因分析。在我们的病例中,为了避免不必要的肠道切除,手术中区分淋巴瘤和转移癌非常重要。
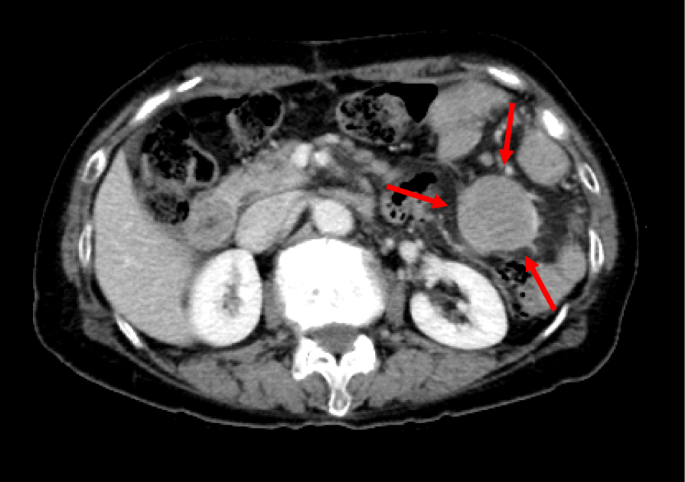
根据术前CT和术中表现,我们强烈怀疑非典型肠系膜淋巴结病为淋巴瘤,因此我们已计划进行冰冻切片和术中流式细胞术分析。然而,通过冰冻切片对低分化癌和淋巴瘤进行鉴别诊断是很困难的。
术中评估淋巴瘤的另一种方法是流式细胞术。自三十多年前引入以来,流式细胞术已经通过评估淋巴B细胞和T细胞抗原以及轻链的克隆性评估,成为诊断和分类恶性血液病的基本和快速技术。流式细胞术敏感性为75 ~ 99%,特异性为87 ~ 100% [14- - - - - -16].另外只有一例术中流式细胞术的报道,而且是在神经外科手术中。术中通过冰冻切片准确鉴别原发性中枢神经系统淋巴瘤和胶质母细胞瘤有时也很困难。术中流式细胞术检测DNA非整倍体和s期状态。术中流式细胞术的准确性与使用永久性肿瘤标本进行病理诊断的准确性几乎相当[17].
手术中,术中流式细胞仪用于快速区分两种肿瘤。在我们的病例中,我们在术中通过流式细胞术分析诊断出淋巴结中的B细胞淋巴瘤,结果显示淋巴结中的κ/λ比值异常。因此,流式细胞术在术中区分转移性癌和淋巴瘤方面非常有用,可以在相对较短的时间内做出更好的决策。
我们在术中通过多学科的术中评估诊断出淋巴瘤与子宫内膜癌并存,从而避免了不必要的肠道切除。在妇科癌症患者中,非霍奇金淋巴瘤可累及大量相邻部位。虽然这是子宫内膜癌手术中的罕见事件,但在不寻常的部位腺病的情况下,有必要警惕同步淋巴瘤的可能性。