摘要
背景
目的:探讨淋巴结比率(LNR)对预后的意义和价值,并评估其是否有可能成为一项新的指标,以完善现行的国际癌症控制联盟(UICC)/美国癌症联合委员会(AJCC)肿瘤、淋巴结、转移(TNM)分期体系。
方法
我们的回顾性研究包括221例2005 - 2012年在中国医科大学第四附属医院接受治愈性胃切除术的胃癌患者。采用log-rank检验比较临床病理变量。采用Kaplan-Meier法和Cox比例风险回归模型进行单因素分析和多因素统计生存分析。
结果
病理类型分化较好的患者;早期T分期、N分期和TNM分期;根据单因素分析,LNR越小,生存时间越长。多元分析中,Grade、T期、N期、LNR有统计学意义。1组(检查淋巴结数≥15,即LN≥15)和2组(LN < 15) LNR均有统计学意义,中位生存时间随LNR的增加而缩短。LNR1组与LNR2组按新的临界值重新分组,差异仍有统计学意义。
结论
LNR可以估计治愈性胃切除术患者的预后,而与检查的淋巴结数量无关。LNR可作为提高TNM分级系统的新指标。
背景
本研究旨在证明淋巴结比率(LNR)的预后意义和价值,并评估其成为一项新指标的可能性,以加强现有的国际癌症控制联盟(UICC)/美国癌症联合委员会(AJCC)肿瘤、淋巴结、转移(TNM)分期系统。
主要内容
简介
胃癌是最常见的恶性肿瘤之一,也是2015年中国最常见的五种癌症之一。2015年的估计发病率为679,100,其中包括477,700名男性和201,400名女性。癌症也是中国癌症死亡的第二大原因,估计总死亡率为49.8万,其中包括33.93万名男性和15.87万名女性。在世界范围内,胃癌也是第四大常见癌症。[1,2].因此,对胃癌患者进行充分、及时的治疗是必要的。根治性切除仍然是胃癌患者最基本的治疗方法。但术后临床病理分期对指导术后治疗同样至关重要。最常用和最广泛使用的胃癌分期系统是国际癌症控制联盟(UICC)/美国癌症联合委员会(AJCC)肿瘤、淋巴结和转移(TNM)分期系统。TNM分期系统根据原发肿瘤侵袭深度(T期)、区域淋巴结转移深度(N期)和远处转移深度(M期)将胃癌患者分为不同的分期[3.,4,5].然而,“阶段性迁移”是常见的,发生在10-25%的病例中[6].第7版TNM分期系统要求至少检查15个淋巴结,以获得准确的淋巴结转移类别。然而,外科医生的专业技术、病理学家的经验和其他不可避免的情况可能导致检查的淋巴结少于15个,这被认为是不够的[7].
分期迁移现象是由于检查的淋巴结数量不足引起的[4,5,8].这种现象会导致分类不准确,影响术后治疗指导。为了减少分期转移,一些研究者提出使用LNR,即阳性淋巴结与检查淋巴结总数的比值,作为胃癌预后的新指标。LNR已被证实是一种简单且可重复的预后工具,即使在淋巴结清扫有限的情况下[6].已有一系列报道表明LNR可以有效地减少阶段性迁移现象。此外,一些研究报告LNR是一个独立的预后因素[8,9,10,11,12,13].
在本研究中,我们回顾性评估了221例胃癌患者LNR的预后意义。本研究旨在评估治疗性胃切除术患者转移性LNR的预后意义和临床价值,潜在目标是加强和第7版TNM分期系统。
方法
病人
本回顾性研究包括2005年至2012年在中国医科大学附属第四医院接受治愈性胃切除术并明确组织学诊断为胃癌的221例患者。所有221名候选人都接受了胸部x线摄影、腹部计算机断层扫描(CT)和胃镜检查。病人的资格准则包括:[1] R0治疗性胃切除术,[2]准确的组织病理学检查,[3.]不少于D2淋巴结清扫,[4]肝脏、腹膜等未见明显远处转移,[5]没有复发的胃癌或残胃癌,[7]在围手术期存活,[8]无新辅助化疗或其他术前化疗,以及[9完整的病历和随访资料。
R0治愈性胃切除术定义为切除标本边缘无肉眼、显微镜下残留肿瘤组织。D2淋巴结切除术包括N1淋巴结的切除,N1淋巴结定义为沿胃小曲度的胃周淋巴结1、3、5和沿胃大曲度的胃周淋巴结2、4、6。N2定义为胃周淋巴结7个(沿胃左动脉)、8个(沿肝总动脉)、9个(沿腹腔动脉)、10个(沿脾动脉)[14].
研究患者被分为两组。组1包括178例检查15个或更多淋巴结的患者(足够组)。第2组43例患者检查淋巴结少于15个(不足组)。
我们的研究是按照世界医学协会赫尔辛基宣言的道德标准进行的。所有221例患者均提供了书面知情同意书参与这项研究。我们的研究得到了中国医科大学第四附属医院独立伦理委员会的批准。
统计分析
SPSS(统计产品和服务解决方案)软件版本19.0 for Windows (SPSS Inc.)。Chicago, IL, USA)用于所有统计分析。采用Kaplan-Meier法比较临床病理变量间的差异。采用log-rank检验检验不同生存曲线间的差异是否有统计学意义。采用Cox比例危险回归模型进行多变量统计生存分析。T期、N期、TNM期子组的分界值基于第7期AJCC/UICC TNM分期系统。LNR的截断值分别为0、0.13(2/15)、0.4(6/15)。LNR亚组定义为R0 (LNR = 0)、R1 (0 < LNR≤0.13)、R2 (0.13 < LNR≤0.4)、R3 (LNR > 0.4)。分析的自变量如下:[1]性别(男性与女性),[2]年龄(< 65 vs≥65),[3.]肿瘤位置(下三分之一、中三分之一、上三分之一),[4]等级(低分化、高分化和中等分化),[5T期(T1 vs T2 vs T3 vs T4), [7] N阶段(N0 vs N1 vs N2 vs N3), [8] TNM阶段(I、II、III), [9检查淋巴结总数(< 15对≥15),以及[10转移淋巴结与检查淋巴结的比率(R0 vs R1 vs R2 vs R3)。一个p本研究所有分析均以< 0.05为有统计学意义。
结果
临床及组织病理学资料
221例患者中,男性160例(72.4%),女性61例(27.4%)。中位年龄为64岁(范围37 - 85岁)。中位生存时间为42个月,5年生存率为29.0%。共切除淋巴结6606个,平均为29.9±1.1(平均值±标准误差),中位数为30(范围1 ~ 105)。切除大于或等于15个淋巴结的患者178例(80.5%);43例(19.5%)切除淋巴结少于15个。在整个队列中有1503个阳性淋巴结,平均6.8±0.7(平均值±标准误差),中位数2(范围0到50)。肿瘤分级方面,51例(23.1%)肿瘤组织学分化良好或中等分化;170例(76.9%)肿瘤低分化。肿瘤位置上,下、中、上组分别有180例(81.4%)、13例(5.9%)、28例(12.7%)。 Patients were divided to four groups based on T stage (T1, T2, T3, and T4); there were 23 (10.4%), 39 (17.6%), 98 (44.3%), and 61 (27.6%) patients in each group respectively. Concerning N stage, there were 67 (30.3%), 46 (20.8%), 34 (15.4%), and 74 (33.5%) patients in the N0, N1, N2, and N3 groups, respectively. With regard to TNM stage, all patients were divided into three groups according to stage I, II, and III; there were 43 (19.5%), 63 (28.5%), and 115 (52.0%) patients in each staging group, respectively. All clinical and histopathology data is presented in Table1。
单变量和多变量分析
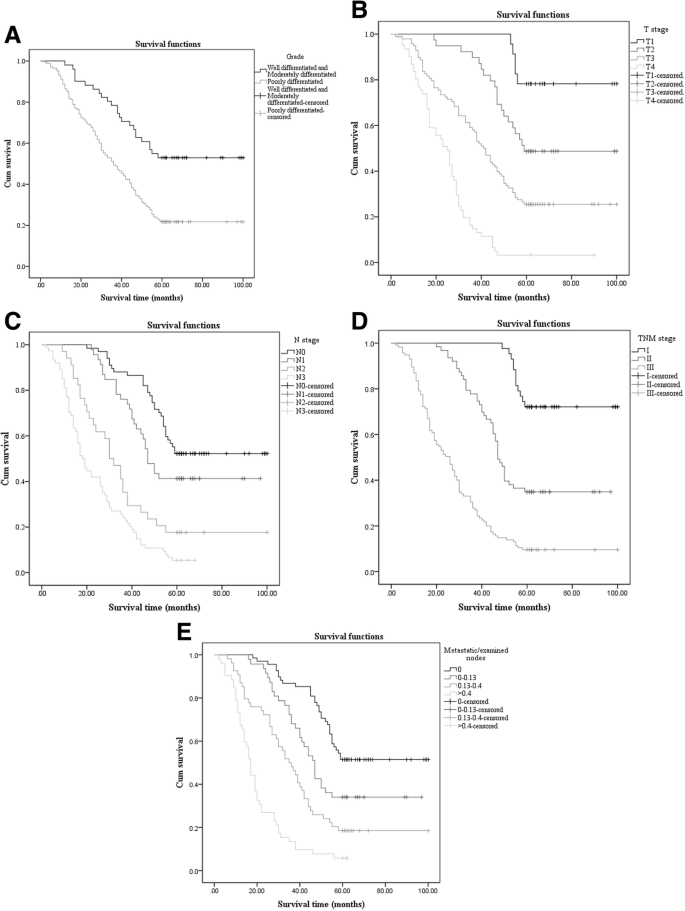
在单因素分析中,测试了9个临床病理变量,以验证比较所有221例患者的总生存期(OS)的统计学意义。临床病理变量包括性别、手术年龄、肿瘤分级、肿瘤部位、T分期、N分期、TNM分期、LN(切除淋巴结数)、LNR(转移淋巴结与检查淋巴结之比)。最终,肿瘤等级(p< 0.001), T期(p< 0.001), N期(p< 0.001), TNM期(p< 0.001), LNR (p< 0.001)均有统计学意义(图;1).单因素分析的结果,包括中位生存时间和p值,如表所示2。所有9个临床病理变量被纳入Cox比例风险模型(正向逐步程序)的多变量分析。多因素分析显示肿瘤分级、T分期、N分期、LNR仍有统计学意义。多元分析结果见表3.。
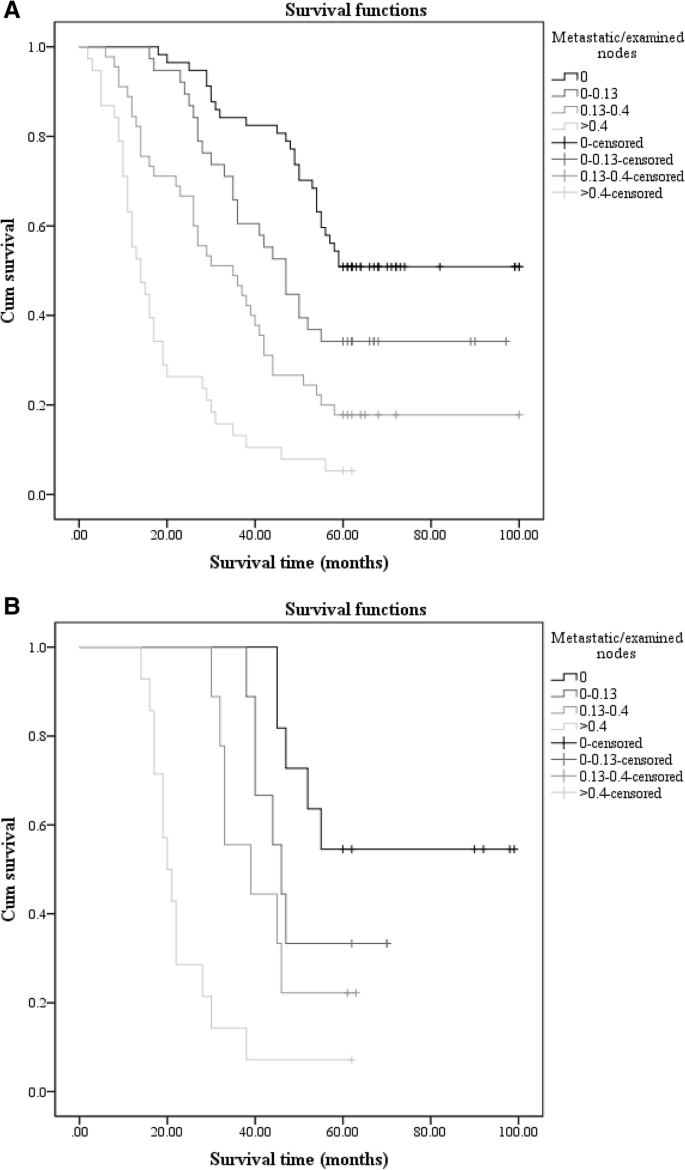
在本研究中,我们重点研究了充足组(组1,LN≥15)和不足组(组2,LN < 15)的LNR(转移淋巴结与检查淋巴结之比)。在第1组,切除大于或等于15个淋巴结的患者总数为178例;有57例(32.0%),38(21.3%),45(25.3%),和38例(21.3%)患者在r0 (LNR = 0), r1 (0 < LNR≤0.13),r2 (0.13 < LNR≤0.4),和r3 (LNR > 0.4)组,分别。单因素分析结果有统计学意义(p< 0.001)。2).另一方面,第2组有43例淋巴结少于15个。本组切除率分别为r0 (LNR = 0)、r1 (0 < LNR≤0.13)、r2 (0.13 < LNR≤0.4)、r3 (LNR > 0.4),分别为11例(25.6%)、9例(20.9%)、9例(20.9%)、14例(32.6%)。我们仍然获得了统计上显著的结果(p在单因素分析中< 0.001)。2 b).1组和2组LNR的单因素分析结果见表4。
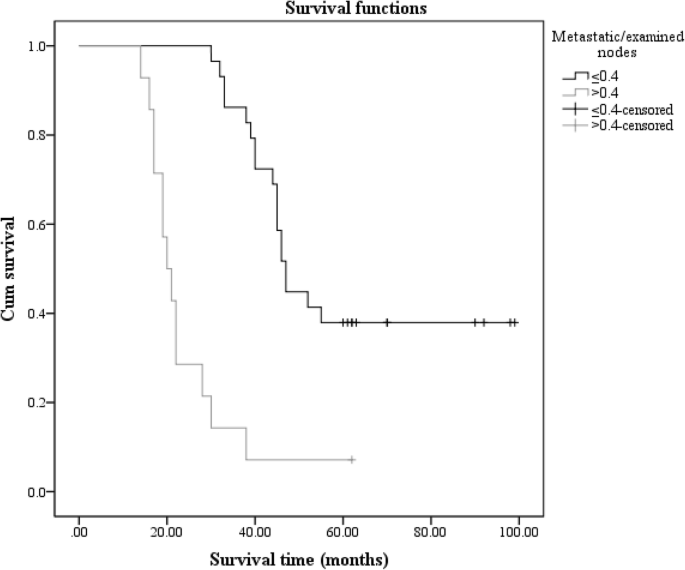
虽然单因素分析显示2组的结果有统计学意义,但我们放弃了将2组患者分为4个亚组的方法。为了使结果更准确,我们发现了另一种方法来评估2组LNR的预后意义。我们将所有221例R0切除的患者与R1、R2和R3切除的患者进行了比较。然后,我们发现R3卡方值最大。这些结果如表所示5。最后,我们选择0.4作为第2组的新临界值,将患者分为LNr1 (LN≤0.4)和LNr2 (LN > 0.4)两组。然后,我们能够获得统计上显著的结果(p值< 0.001)。3.).LNr1组和LNr2组分别有29例(67.4%)和14例(32.6%)。
讨论
胃癌是世界上最常见的恶性肿瘤之一,每年导致数千人死亡,尤其是在中国[1,5,15].胃癌根治性切除术实施后,延长生存期的可能性一直是全球研究者探索的课题,因为延长生命始终是一个一致的目标。因此,影响胃癌根治性切除术后预后的因素已被广泛研究。毫无疑问,淋巴结期(N期)是最重要的预后因素之一[16,17,18].许多研究表明,胃癌淋巴结阳性患者的5年生存率明显低于无淋巴结转移的患者。而且随着淋巴结转移数量的增加,预后逐渐下降。淋巴结转移分期和淋巴结总数是影响预后的重要因素。已有研究表明,淋巴结数量是独立的预后因素,淋巴结数量越多,5年总生存率越高[19,20.,21,22,23,24].TNM分期系统是一种评估治愈性胃癌切除术患者预后的工具,目前已被外科医生广泛接受。在2010年发布的第7届国际癌症控制联盟(UICC)/美国癌症联合委员会(AJCC)肿瘤、淋巴结、转移(TNM)分期系统中,转移淋巴结在预后中至关重要。然而,淋巴结转移的正确分类受到淋巴结数量的限制。该系统要求术后至少检查15个淋巴结,以获得精确的N分期,以避免不准确的分期。当淋巴结数为> 15时,淋巴结转移数更能准确判断预后。但如果淋巴结数量不足,则出现阶段性迁移现象[4,5,8,10].此外,增加检查淋巴结的数量可以提高5年生存率。因此,从术后标本中获取更多的淋巴结被认为是必要和有用的。大多数外科医生遵循UICC/AJCC指南,切除足够数量的淋巴结。然而,仍有一些原因导致手术中获得的淋巴结少于15个。技术本身的不足,外科医生的经验,或标本中的淋巴结太小可能是导致检查淋巴结数量较少的原因[7,25].因此,许多研究人员试图找到一种减少这种现象的方法。近年来,根据乳腺癌、结肠癌和直肠癌的TNM分类,LNR提供了优于N类的预后信息[26].有研究者提出LNR可能是一种新的预后指标,并证明LNR是胃癌的独立预后因素。LNR还可以减少阶段迁移现象[10,13,27,28,29].
我们旨在确定转移性LNR的预后意义,作为一种评估治愈性胃切除术患者预后的新工具。在我们的研究中,通过单因素分析,我们发现肿瘤分级、T分期、N分期、TNM分期、LNR是影响患者预后的因素。病理类型分化较好,T分期、N分期、TNM分期较早,LNR较低的患者生存率较高。然而,当所有9个因素都进入Cox比例风险模型时,多变量分析显示,只有分级、T期、N期和LNR具有统计学意义。LNR在单变量和多变量分析中均有统计学意义。因此,我们的研究再次证明LNR是一个独立的预后因素。随着LNR的增加,OS降低。因此LNR对评估预后可能有价值。LNR可能成为评估治疗性胃切除术患者预后的新工具。
虽然LNR是一个独立的预后因素,但还需要进一步研究。我们评估了LNR对1组(LN≥15)和2组(LN < 15)预后的影响。在我们的研究中,我们根据TNM分期系统的N期设置了临界值(0,0.13,0.4)。选择这个临界值的优点和原因是方便和容易,这应该是医生使用的任何预后系统的重要特征。最终,我们将每组患者根据LNR分别分为4个亚组(R0、R1、R2、R3)。
1组178例,分为r0 (LNR = 0)、r1 (0 < LNR≤0.13)、r2 (0.13 < LNR≤0.4)、r3 (LNR > 0.4) 4个亚组。我们比较了四个亚组的生存时间,单因素分析显示四个亚组之间有统计学意义。r0组患者中位生存时间最长,为60.0个月,r3组患者中位生存时间最短,为14.0个月。因此,我们认为LNR≥15时,LNR对评价治愈性胃切除术患者的预后有价值,中位生存时间随着LNR的增加而缩短。在第二组中,r0 (LNR = 0)、r1 (0 < LNR≤0.13)、r2 (0.13 < LNR≤0.4)、r3 (LNR > 0.4)之间的结果仍然有统计学意义。单因素分析表明,不同LNRs可导致不同的预后。
根据我们的研究结果,LNR似乎是患者的预后指标,与检查的淋巴结数量无关。但是,我们认为将所有患者分为四组的分组方法不适用于第2组。一方面,我们的样本量小,LN < 15的患者仅有43例。另一方面,当检查的淋巴结数量小于15个时,增加或减少1个淋巴结会导致LNR的变化更大。例如,在检查5个淋巴结的患者中,当转移淋巴结的数量增加1个时,LNR将增加0.2。但当检查的淋巴结总数为15个时,LNR仅增加0.07。因此,如果我们将淋巴结少于15个的患者划分为太多的亚组,对预测是不准确的。
最后,我们决定将患者分为两个亚组:LNr1和LNr2。我们以这种方式选择了临界值:我们比较了LNR的所有四个亚组,无论检查的淋巴结数量如何。我们将R0与R1、R2、R3进行比较,发现R3与R0的统计学差异最大。最终,我们选择0.4作为临界值,并将LN < 15的患者分为两个亚组。单因素分析结果具有统计学意义(图2)。3.).LNR大于0.4的患者中位生存时间为20.5个月。LNR小于或等于0.4的其他患者中位生存时间较高(47.0个月)。这意味着LNR在评估检查淋巴结少于15个的患者预后方面具有价值,且中位生存时间随着LNR的增加而缩短。
TNM分期系统有一些可以改进的缺点。LNR作为一个新的研究方向,已被证明在预测预后方面有价值。我们的研究表明LNR是一个独立的预后因素。无论是大于或等于15 LN的患者,还是小于15 LN的患者,LNR均可评估预后,且OS随LNR的增加而降低。我们发现LNR与收获的LNs总数之间没有相关性。换句话说,LNR相同的患者,即使检测到的转移淋巴结数量不同,也会有相似的结果。相反,在转移淋巴结数量相同的患者中,LNR较高的患者预后较差[30.].因此,LNR可能是一个新的预后指标,以提高TNM分期系统。
结论
总之,LNR可以估计接受治愈性胃切除术患者的预后,与检查的LNs数量无关。LNR有可能成为评价治愈性胃切除术后预后的新指标,并增强现有TNM分期体系。
缩写
- 与:
-
美国癌症联合委员会
- CT:
-
计算机断层扫描
- LNR:
-
淋巴结比率
- 操作系统:
-
总生存期
- SPSS:
-
统计产品和服务解决方案
- TNM:
-
肿瘤,淋巴结,转移
- UICC:
-
国际癌症控制联盟
参考文献
MD WCPD,郑锐,Baade PD,等。2015年中国癌症病例统计[J]。中华癌症杂志。2016;66(2):115-32。
卡曼加F,多雷斯GM,安德森WF。癌症发病率、死亡率和流行率的变化趋势:减少全球不同地理区域癌症发病率和流行率差异的研究[J]。中华临床杂志2006;24(14):2137-50。
Coburn NG, Swallow CJ, Kiss A,等。胃癌淋巴结评估的充分性和生存率的显著区域差异。[J] .癌症。2006;107(9):2143 - 51。
Sobin LHGM, Wittekind CH.国际抗癌联盟(UICC)恶性肿瘤TNM分类。第七版。纽约:Wiley-Lwass出版社;2010.
Edge SB, Byrd DR, Compton CC, Fritz AG, Greene FL, Trotti A,编辑。癌症分期手册。第七版。纽约:施普林格;2010.
Pedrazzani C, Sivins A,等。526例胃癌患者淋巴结切除术后转移淋巴结与检查淋巴结之比(N比)的临床意义[J]。中华外科杂志2010;34(1):85-91。
陈松,赵宝文,李玉峰,等。胃癌切除淋巴结与转移淋巴结的相关性研究[J]。科学通报。2011;7(11):e49424。
王晓明,王志强,王志强,等。胃癌患者淋巴结转移的TNM分级方法研究[J]。中华肿瘤学杂志,2002;37(2):344 - 344。
李志强,李志强,等。胃癌根治性切除术后淋巴结受累与生存率的定量分析。[J] .中华妇产外科杂志,1990;17(6):488-94。
李国强,李国强,李国强,等。胃癌淋巴结分期的临床意义[J]。中华外科杂志,2002;9(1):27-34。
李丽娟,李丽娟,等。胃癌D2切除术后淋巴结转移率与检查淋巴结转移率的相关性分析[J]。中华外科杂志,2003;10(9):1077-85。
王志强,王志强,王志强,等。淋巴结转移对胃癌预后的影响[J]。中华外科杂志,2007;29(2):389 - 397。
马晓霞,张志刚,张志刚,等。胃癌转移淋巴结与检查淋巴结的比值(N比)是影响胃癌患者预后的重要因素,来自意大利多中心研究[J]。中华外科杂志,2007;34(4):543-52。
张志强,张志强,等。胃癌的分类方法[J]。胃癌杂志,2011;14(2):101-12。
贾跃华,王志强,等。中华癌症杂志,2009[J]。中华癌症杂志。2009;59(4):225-49。
王志强,Böttcher王志强,等。胃癌的相关预后因素:德国胃癌研究的十年结果。[J] .中华外科杂志,1998;28(4):449-61。
吴长武,谢春林,罗世生,等。原发性胃腺癌阳性淋巴结数与预后的关系[J]。肠道。1996;38(4):525 - 7。
横田,杨国井,田岛,等。早期胃癌患者预后的重要因素。[J] .中华外科杂志,2000;30(4):366 - 366。
褚旭,杨泽峰。淋巴结阴性胃癌切除淋巴结数对患者生存的影响[J]。中华外科杂志。2015;13(1):1 - 8。
徐景涛,林佳杰,宋春明,等。胃腺癌淋巴结计数与预后的关系[J]。中华外科杂志,2013;39(11):1287-93。
焦晓刚,邓纪勇,张丽萍,等。淋巴结阴性胃癌患者检查淋巴结数的预后价值。[J] .世界胃肠杂志。2014;20(13):3640。
Smith DD, Schwarz RR, Schwarz RE.胃癌胃切除术后淋巴结总数对分期和生存的影响:来自美国大型人群数据库的数据。[J] .中华临床杂志2005;23(23):7114-24。
张志刚,张志刚,张志刚,等。晚期胃癌淋巴结切除术的临床意义[J]。中华外科杂志,2007;14(2):317-28。
宋伟,袁勇,王玲,等。淋巴结清扫数对淋巴结阴性胃癌患者生存的预后价值。[J] .胃肠病学杂志2014;2014(1):603194。
王世林,洪杰,霍伦贝克,等。大肠癌术后淋巴结检查的临床意义[J]。《美国医学协会杂志》上。2007; 298(18): 2149 - 54。
Lemmens VEPP, Dassen AE,等。胃癌患者淋巴结检查与预后的关系[J]。中华外科杂志,2011;37(6):488-96。
阿拉腾保里德,李勇,等。胃癌根治性切除术后淋巴结比例(R0)与淋巴结数目无关,是影响预后的独立因素[J]。中华临床医学杂志。2013;36(4):342。
Maduekwe UN, Lauwers GY, Fernandezdelcastillo C,等。胃腺癌D1淋巴结切除术患者转移淋巴结比例的变化[J]。中华外科杂志,2010;17(5):1267-77。
N比例是否影响胃癌D1和D2淋巴结清扫术的生存?中华胃肠病杂志。2011;17(35):4007-12。
王志强,王志强,等。转移淋巴结对胃癌分期和生存的影响[J]。中华外科杂志,2008;34(5):519-24。
确认
感谢《国际科学编辑》(http://www.internationalscienceediting.com)来编辑这份手稿。
数据和材料的可用性
本研究中使用和分析的数据集可根据合理要求从通讯作者处获得。
作者信息
作者及隶属关系
贡献
XW收集胃癌患者行根治性胃切除术的资料。YH和JC对患者资料进行分析和解释。YH撰写了这篇论文,并是撰写手稿的主要贡献者。所有作者都阅读并批准了最终的手稿。
相应的作者
道德声明
伦理批准并同意参与
不适用。
发表同意书
不适用。
相互竞争的利益
作者宣称他们之间没有利益冲突。
出版商的注意
伟德体育在线施普林格自然对出版的地图和机构从属关系中的管辖权主张保持中立。
权利和权限
开放获取本文根据创作共用属性4.0国际许可协议(http://creativecommons.org/licenses/by/4.0/),允许在任何媒介上不受限制地使用、分发和复制,前提是您对原作者和来源给予适当的赞扬,提供到创作共用许可证的链接,并注明是否进行了更改。创作共用公共领域奉献弃权书(http://creativecommons.org/publicdomain/zero/1.0/)除另有说明外,适用于本条所提供的资料。
关于本文
引用本文
侯颖,王霞,陈杰。淋巴结转移率对胃癌患者预后的影响:淋巴结转移率可作为胃癌患者预后的一个指标。世界J外科医生16, 198(2018)。https://doi.org/10.1186/s12957-018-1504-5
收到了:
接受:
发表:
DOI:https://doi.org/10.1186/s12957-018-1504-5
关键字
- 胃癌
- 淋巴结比率
- 生存分析
- 多变量分析
- 预后