摘要
背景
关于中国hiv阳性患者HBV和/或HCV合并感染的估计数据很少,也很少了解这种合并感染如何随不同因素而变化。因此,本研究旨在通过系统综述和荟萃分析,确定中国hiv阳性患者中HBV和/或HCV的患病率,并探讨患病率的变化。
方法
使用结合关键词和相关疾病特定主题术语的搜索策略搜索Medicine、Web of Science、Chinese Web of Knowledge和万方数据库,以确定截至2019年4月发表的相关队列或横断面研究。对纳入的文章进行质量评估。根据研究区域和其他特定特征计算汇总患病率和95%置信区间(ci)。
结果
我们的检索确定了7843项记录,但只有66项研究纳入了我们的荟萃分析。hiv阳性患者的HBsAg患病率为13.7% (95% CI为12.3-15.3%),在年龄和地理区域方面存在差异。meta-HCV患病率为24.7% (95% CI 19.3-30.5%),随研究时期和年龄的变化而变化。合并的HBV-HCV合并感染患病率为3.5% (95% CI 2.4-4.8%),在年龄和地理区域方面存在差异。
结论
鉴于HIV阳性患者HBV和HCV合并感染的高负担,将综合筛查、治疗、预防和疫苗接种计划纳入中国的总体HIV管理势在必行。
背景
抗逆转录病毒疗法(抗逆转录病毒疗法)的推出和发展大大降低了全世界艾滋病毒/艾滋病患者的死亡率,并将艾滋病毒/艾滋病从一种致命疾病转变为一种可控制的慢性病[1].尽管中国总体人群中艾滋病毒/艾滋病的流行率较低,但艾滋病毒/艾滋病感染者的数量仍在持续增加。据中国疾病预防控制中心(CDC)估计,截至2014年底,约有50万人感染了艾滋病毒[2],截至2017年6月底,这一数字已增至66万,其中41.7%已是艾滋病患者[3.].中国也是乙型肝炎(HBV)和丙型肝炎(HCV)疾病负担重的国家。全球估计有20亿人感染乙肝病毒,其中三分之一居住在中国[4,5].中国也是慢性丙型肝炎感染人数最多的国家之一,估计有980万慢性丙型肝炎感染[6].
由于艾滋病毒、乙肝病毒和丙型肝炎病毒具有相似的传播途径,在艾滋病毒感染者中合并感染非常常见,并与长期发病率和死亡率相关;因此,合并感染的后果超过了任何单一病毒的影响[7].艾滋病毒感染可加速乙型肝炎和丙型肝炎的进程,表现为更快地发展为纤维化和肝硬化[8,9].同样,肝病是艾滋病毒感染者最重要的非艾滋病死亡原因之一[10,11,12],尤其是在ART时代。此外,HBV和/或HCV合并感染患者的HIV治疗很困难,因为抗逆转录病毒治疗可能会增加肝毒性的风险。因此,人们担心HBV和/或HCV可能会威胁到发展中国家抗逆转录病毒治疗项目的成功。估计艾滋病毒感染者HBV和/或HCV合并感染的流行率和疾病特征至关重要。
艾滋病毒、乙肝病毒和丙型肝炎病毒有相似的传播途径,主要是通过静脉注射毒品、输血或血液制品以及性接触。然而,目前还没有全国性的研究来估计中国艾滋病毒感染者中HBV和HCV的流行情况。以前的研究只在单一地点进行或集中于特定人群,因此这些研究未能提供中国肝炎病毒- hiv合并感染的全面概况[13,14,15].国内一些多中心研究表明,艾滋病毒感染者HBsAg的血清阳性率为8.7 ~ 12.5%,anti-HCV的血清阳性率为12.2 ~ 41.8% [16,17,18].虽然这些研究可能在当地地理地点提供信息,但它们可能不能完全代表中国的整体情况。因此,本研究旨在总结现有信息,以评估中国艾滋病毒感染者中HBV和HCV的流行情况。这项研究的结果将用于指导未来的干预策略,并加强预防和临床目的的行动。
主要内容
搜索策略
评审是根据PRISMA(系统评审及元分析首选报告项目)声明进行的[19].我们在Medicine、Web of Science、Chinese Web of Knowledge和万方数据库中进行了全面的文献检索。在每个文献数据库中,我们交叉引用了“HIV”和“乙型肝炎”或“丙型肝炎”的MeSH术语。我们还使用以下关键词进行搜索:“HIV”,“HBV”,“HCV”,“联合感染”和“联合发病”。此外,为了补充这些数据库搜索,还对收录文章的参考文献列表进行了手工搜索。所有确定的文章都使用EndNote(版本X8)下载、存储、管理和审查。
纳入和排除研究
在本综述中,我们只纳入了报道中国PLHWA中慢性HBV感染患病率或慢性HCV感染率或包含足够数据(如HBV/HCV阳性病例数和样本量)来计算PLHWA中的这些患病率的研究。本研究仅关注慢性HBV感染或HCV感染的实验室诊断;因此,我们没有纳入通过自我报告数据或回顾医疗记录来估计HBV和HCV流行率的研究。我们包括前瞻性或回顾性队列研究、横断面研究、病例对照研究和实验研究。我们排除了可能存在严重选择偏倚的出版物(例如,估计肝细胞癌患者中的HBV流行率)。报告HBV或HCV患病率少于50例的研究被排除在外。我们的综述仅针对英文或中文发表的研究。对于重复研究,我们只保留数据集最完整的版本,并排除其他版本。
数据提取和质量评估
两位作者(SX.Y。和J.L.)筛选标题和摘要,删除明显不合格的研究。两位作者(SX.Y。然后独立地对其余文章进行了全文审查,以确定其合格性,并以协商一致的方式解决差异。对于符合条件的研究,提取并存储以下信息:第一作者的姓名、发表年份、进行研究的年份(期间)、中国地区、研究设计类型、参与者的人口统计数据(即年龄和性别)、涉及的艾滋病患者数量(样本量)以及HBV或hcv阳性患者数量。提取的数据见补充表1.
我们使用Munn及其同事开发的患病率研究偏倚工具,评估了所有纳入研究的质量。20.].我们使用评分系统来评估纳入研究的质量,这在其他患病率荟萃分析中通常采用[21].研究的四项内容包括概率抽样、对研究对象和环境的描述、足够的样本量(≥200人)以及HBV和HCV实验室检测的高应答率(> 90%),其中一项获得1分。每项研究总共可获4分。然后,我们将总分为3分或4分的研究分类为高质量,而2分代表中等质量,分数为1分或0分代表低质量。
统计分析
使用R元包,我们计算了HBV、HCV和HBV-HCV的汇总患病率和95%置信区间(CI),以及I2值和Q统计量p-values,以评估研究的异质性[22].为了稳定方差,我们使用Freeman-Tukey双反正弦变换对个别研究的患病率估计进行了转换[23,24].我们使用随机效应模型[25因为我们预期研究之间存在显著的异质性。因此,每一项流行度估计值应被解释为目标人群流行度存在真实差异的研究的平均流行度,而不是具有相同目标人群流行度的研究的共同流行度[26].此外,我们进行了敏感性分析,以调查单个研究对汇总流行率估计的影响,每轮都省略了每项研究。采用Egger 's检验和Peter 's检验对发表偏倚进行调查,如果发现有统计学意义上的显著偏倚,则采用修剪和填充法对可能的发表偏倚进行调整。
我们还进行了一系列亚组分析,以调查异质性的潜在来源。亚组分析考虑了以下因素:研究时期(2010年以后与2010年以前的研究比较)、地理区域(中国6个地区的比较)、研究设计、平均年龄(≤40岁与> 40岁的比较)、男性比例(男性比例大于≥80%与小于80%的研究比较)、研究质量(质量评分≥3与小于3的研究比较)。
结果
包括研究和搜索过程
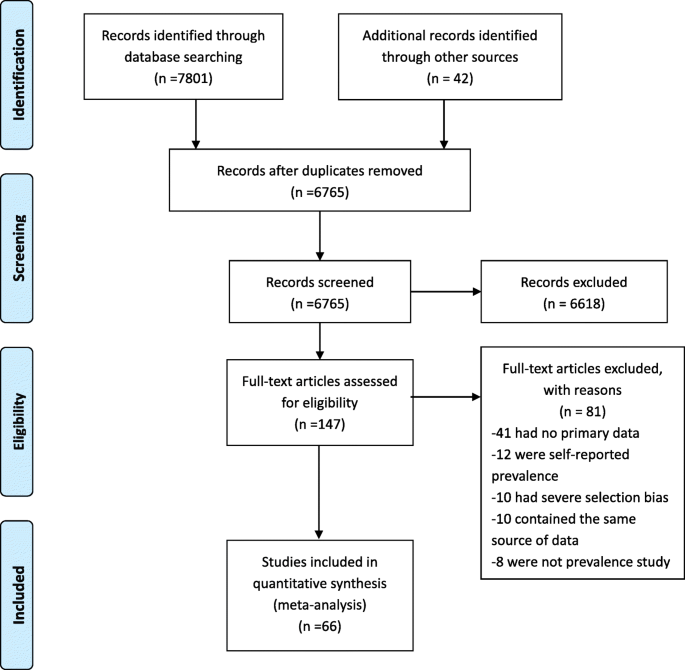
我们的搜索最初确定了总共7843条记录。去除重复后,我们回顾了4765篇论文的标题。通过标题筛选,共有245篇论文符合摘要筛选条件,进一步将全文审查的论文数量减少到147篇。共有66篇最终符合纳入标准并包含或允许估计hiv感染者中HBV或HCV合并感染的论文被纳入本综述。数字1说明了PRISMA流程图。
纳入研究的特征
纳入研究的特点总结在补充表中1.在本综述纳入的66项研究中,46项研究报告了艾滋病毒感染者中的HBV流行率,59项研究估计了艾滋病毒感染者中的HCV流行率,30项研究报告了艾滋病毒感染者中的HBV-HCV感染。中国6个地区的研究结果如下:华东地区14个,华北地区9个;华中14名,华南9名,西北5名,西南8名。此外,在多个地区进行了7项研究。大部分研究(53项)为回顾性设计,其中13项为横断面研究。大多数研究(37项)以医院为基础,26项以社区为基础。超过一半(42项研究)在2010年之前发表,18项研究在2010年之后发表。只有八篇研究是用英文发表的,其他的都是用中文发表的。在所有纳入的研究中,共有42项研究被认为是高质量研究。
艾滋病毒感染者HBsAg患病率的meta分析
HBsAg流行率估计(补充表1),在艾滋病毒感染者中最高为31.3%(95%置信区间:23.9-39.5%),最低为2.5%(95%置信区间:0.5-7.0%)。共有46项研究报告了38,908名艾滋病毒感染者中HBsAg的患病率。根据Der Simonian-Laird随机效应模型,艾滋病毒感染者中HBsAg流行率为13.7% (95% CI 12.3-15.3%)。2),每次省略一项研究的敏感性分析产生了一致的结果,范围狭窄,为13%至14%(补充图。1).异质性在估计中是实质性的(I2= 94%,p= 0.005)(图2).在亚组分析中,包括研究周期、研究设计、性别比例和研究质量均无显著差异(表2)1).然而,平均年龄在40岁以上的研究中HBsAg的患病率(16.2,95% CI: 14.1-18.4%)高于平均年龄≤40岁的研究(12.3,95% CI: 10.3-14.4%)。合并HBsAg流行率也存在地理差异。总体而言,西北地区(10.2,95% CI: 9.2-11.2%)和西南地区(13.1,95% CI: 10.6-15.9%)的HBsAg患病率低于华北地区(13.1,95% CI: 8.1-19.2%)、华东地区(14.3,95% CI, 11.2-17.6%)、华南地区(16.7,95% CI, 13.1 - 20.6%)和华中地区(15.4,95% CI, 11.4-19.8%)。
艾滋病毒感染者抗- hcv流行率的meta分析
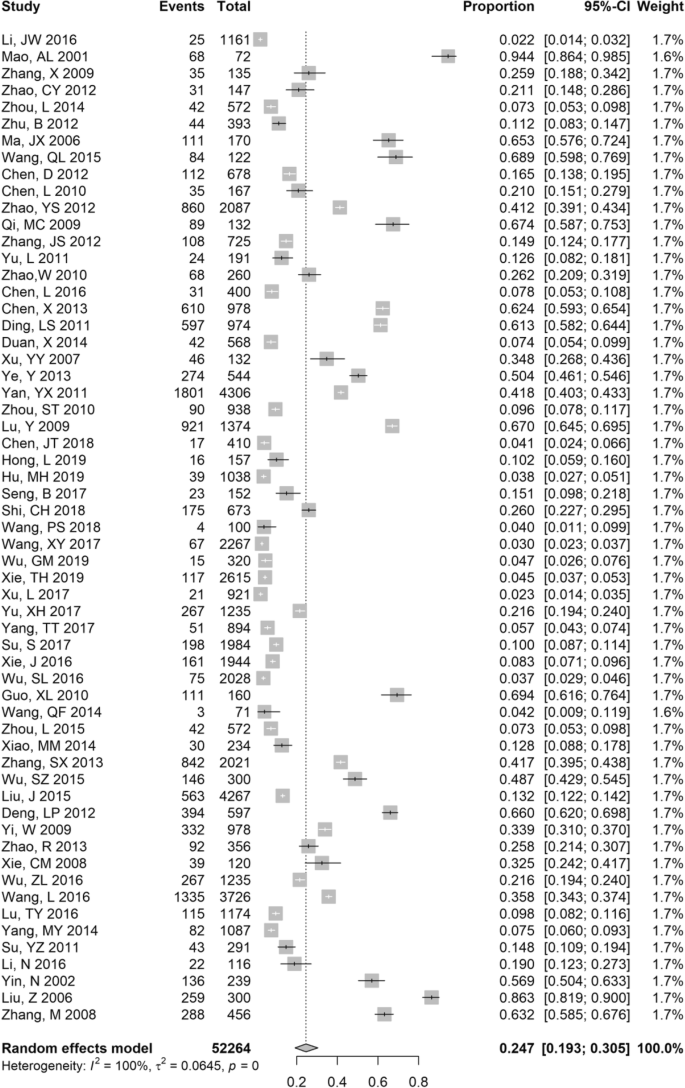
抗- hcv流行率估计(补充表1)范围从2.2%(95%置信区间:1.4-3.2%)至94.4%(95%置信区间:86.4-98.5%)。共有59项涉及52264名艾滋病毒感染者的研究包含抗- hcv流行率数据。在艾滋病毒感染者中,meta-anti-HCV患病率为24.7% (95% CI 19.3-30.5%)。3.),敏感性分析结果一致,范围为24 ~ 25%(补充图。2).我们的分析表明,在2010年之前进行的研究中,抗- hcv患病率为31.7% (95% CI 24.8-39.2%),远高于2010年之后进行的研究中发现的8.5% (95% CI 5.4-12.3%)。平均年龄在40岁以上的研究中抗- hcv的患病率(12.2,95% CI: 3.5-25.2%)低于平均年龄≤40岁的研究(31.1,95% CI: 21.9-41.1%)。不同地理区域之间也有很大差异。华北地区(28.8,95% CI: 12-49.5%)、华南地区(26.3,95% CI: 11.1-45.0%)和西北地区(26.2,95% CI: 16.6-37.0%)的艾滋病毒感染者抗- hcv感染率普遍高于中国其他地区(表2)1).
艾滋病毒感染者HBV-HCV的meta分析
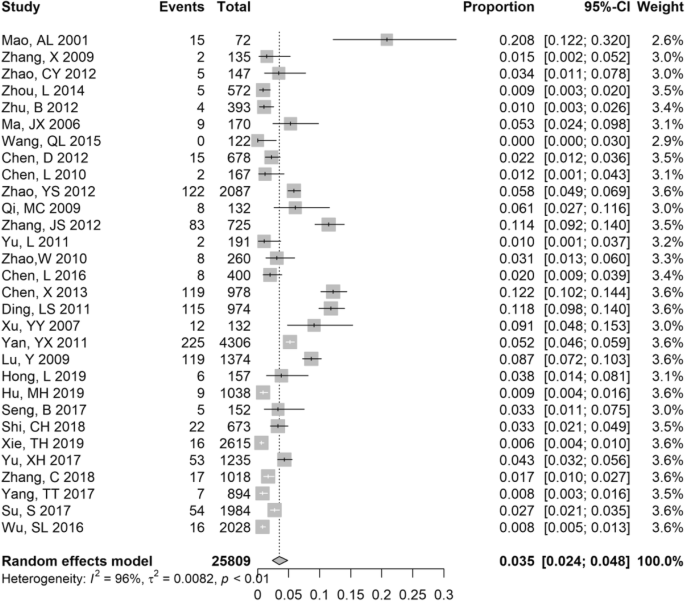
我们估计了来自30项研究的25,809名艾滋病毒感染者中HBV-HCV合并感染的患病率。艾滋病感染者HBV-HCV合并感染的总患病率为3.5% (95% CI为2.4-4.8%),最低的患病率为1.0% (95% CI为0.1-3.7%),最高的患病率为20.8% (95% CI为12.2-32.0%)(图2)。4).然而,在敏感性分析中,没有一项研究被发现对合并流行率估计有高度影响(补充图)。3.).在亚组分析中,包括研究周期、研究设计、性别比例和研究质量均无显著差异(表2)1).平均年龄在40岁以上的研究中HBV-HCV的患病率(1.5,95% CI: 0.7-2.6%)低于平均年龄≤40岁的研究(4.1,95% CI: 2.4-6.3%)。HBV-HCV在华南(4.8,95% CI: 1.0-11.0%)和华中(3.9,95% CI: 1.0-8.5%)的患病率普遍高于其他地区。
发表偏倚评估
Egger 's检验和Peter 's检验都被用来探讨我们的元分析可能的发表偏倚。根据Egger 's试验结果,没有HBV发表偏倚的证据(p= 0.18032)和丙肝病毒(p= 0.43453)。Peter的检测结果表明HBV可能存在发表偏倚(p= 0.04144), HCV尚无发表偏倚的证据(p= 0.4915)。然而,使用修剪和填充方法的调整对HBV的总结估计值没有显著影响(未调整的患病率:13.7% vs调整后的患病率13.2%)。
讨论
在中国,艾滋病毒感染者的HBV、HCV和HBV-HCV感染负担非常高,乙肝表面抗原、抗-HCV和HBV-HCV的汇总患病率估计分别为13.7%、24.7%和3.5%,远高于普通人群的患病率。值得注意的是,不同亚组的合并感染存在差异。综上所述,我们的发现为所有艾滋病毒感染者的HBV和HCV常规检测提供了依据。据我们所知,这是中国艾滋病毒感染者中HBV、HCV和HBV-HCV感染流行率估计的首次系统综述和荟萃分析。本研究可以帮助估计中国艾滋病毒感染者中HBV或HCV的公共卫生负担,本研究的结果可以为进一步的干预设计和政策制定提供信息。
中国是乙型肝炎的流行地区,也是全球慢性乙型肝炎感染人数最多的国家。根据最近的全国血清学调查,2006年普通人群中乙肝表面抗原的加权患病率为7.2% [27].在我们的研究中,hiv感染者中HBsAg的汇总患病率为13.7% (95% CI为12.3-15.3%),几乎是中国普通人群患病率的两倍。类似的发现在世界其他地区也得到了广泛报道。在西欧和中欧国家,4.9%的艾滋病毒阳性患者为HBsAg阳性[28],远高于一般人群中的< 1%。在加拿大hiv阳性患者中,10.46%同时感染HBV [29].然而,在加拿大一般人群中,HBsAg的血清流行率估计在0.24 - 0.47%之间。从历史上看,中国流行乙型肝炎病毒主要归因于母婴传播以及不安全输血或使用受污染的血液制品[27].我们的研究结果证实了先前发表的证据,即hiv阳性人群患有慢性HBV感染的风险更高,这可能是由于过度的风险行为(即无保护的性行为或注射毒品使用)或清除急性HBV感染的能力降低[30.].因此,即使是hbv血清阴性的HIV患者,也应该为他们提供疫苗接种或加强疫苗接种,以确保大多数患者受益。
在我们的荟萃分析中获得的hiv阳性人群的总体抗- hcv抗体患病率大大高于中国普通人群的估计值。在全球范围内,艾滋病毒感染者中HCV的高流行率主要是由注射毒品使用(IDU)和男男性行为(MSM)中的性传播引起的。虽然我们的荟萃分析无法区分hiv阳性人群中HCV感染率高的驱动力,但我们推测HCV感染的高负担主要归因于IDU。例如,最近的一项研究表明,在中国美沙酮维持治疗(MMT)患者中,全国HCV患病率为59.9% (95% CI: 52.7-66.7%) [31],这与我们的荟萃分析结果一致。然而,我们的荟萃分析也表明,hiv阳性人群的HCV患病率从2010年之前研究中的31.7% (95% CI: 24.8-39.2%)急剧下降到2010年之后研究中的8.5% (95% CI: 5.4-12.3%)。这种下降可能是广泛使用MMT和针头和注射器项目(NSP)的结果,这两项都是经经验验证的干预措施,可抑制IDUs中的HCV。尽管西方发达国家艾滋病毒感染的男男性行为者中出现了HCV感染流行[32],到目前为止,没有研究表明在中国感染艾滋病毒的男男性行为者中HCV的性传播增加。随着新的口服daa的出现,HCV现在成为一种可治愈的疾病,据报道,hiv阳性患者的SVR率高达90% [33].数学模型预测,如果DAA治疗的使用达到了所需的规模,那么在十年内,艾滋病毒感染患者的HCV流行率应该会大幅下降[34].虽然成本可能很高,但更新的口服DAAs可能是治疗艾滋病毒阳性患者HCV的最佳方法。
艾滋病毒与HBV和HCV合并感染的发病率和死亡率高于单独感染的发病率和死亡率[35].三重感染患者的病毒学反应明显逊于仅感染艾滋病毒或仅与其中一人同时感染艾滋病毒的患者[36].针对HBV、HCV和HIV三重感染的治疗方案也非常有限,目前还没有最佳的治疗方法。此外,患有三重感染的人显然有更高的风险通过危险行为将这些感染传播给其他人[37].临床医生有必要了解艾滋病毒感染者的HBV/HCV状况,以了解临床问题和选择治疗方案。更重要的是,这些信息可以指导有针对性的预防,以防止这些慢性病毒感染的进一步传播。考虑到三重感染的高负担,中国有必要对高危人群进行常规筛查。
在解释我们的发现之前,必须承认一些局限性。首先,在本荟萃分析中发现了显著的异质性,这是分层荟萃分析无法完全解释的。因此,每一项流行率估计值都应被解释为目标人群流行率存在真实差异的研究的平均流行率,而不是具有相同目标人群流行率的研究的共同流行率。其次,尽管我们在多个数据库中进行了广泛的文献搜索,但仍有可能在我们的搜索中遗漏了符合条件的研究。此外,尽管我们试图从确定的文献中提取足够的信息,但通过我们的系统综述,我们确定了大量潜在相关的研究,但并非所有的数据都可以提取。因此,我们可能会漏掉一些符合条件的数据。最后但并非最不重要的是,大多数研究是回顾性研究,没有概率抽样,因此,流行率估计不能代表中国所有艾滋病毒感染者。我们应该谨慎地将我们的发现推广到其他艾滋病毒感染者,特别是来自社区的感染者。
结论
据我们所知,这项研究是第一个评估中国艾滋病毒感染者HBV和HCV流行率的系统荟萃分析。我们的数据表明,中国艾滋病毒感染者中HBV和HCV合并感染的患病率高于普通人群。这项审查的结果对公共卫生实践和政策制定者具有意义。考虑到HIV阳性患者HBV和HCV合并感染的高负担,将全面的筛查、治疗、预防服务和疫苗接种纳入中国一般的HIV管理是必要的。
数据和材料的可用性
支持本文结论的数据集包含在本文及其附加文件中。
缩写
- PLWHA:
-
艾滋病毒/艾滋病感染者
- 艺术:
-
抗逆转录病毒疗法
- 疾病预防控制中心:
-
疾病控制和预防中心
- 乙肝病毒:
-
乙型肝炎
- 丙肝病毒:
-
丙型肝炎
参考文献
Simon V, Ho DD, Abdool Karim Q. HIV/AIDS流行病学、发病机理、预防与治疗。《柳叶刀》杂志。2006;368:489 - 504。
2015年12月中国艾滋病/性传播疾病流行情况及主要防治对策中国艾滋病性病杂志2016;22:69。
预防CCfDCa。2017年第二季度中国艾滋病/性病疫情的最新情况。中华艾滋病性病杂志,2017;23:677。
Razavi-Shearer D, Gamkrelidze I, Nguyen MH, Chen D- s, Van Damme P, Abbas Z, Abdulla M, Abou Rached A, Adda D, Aho I,等。2016年全球乙型肝炎病毒感染流行率、治疗和预防:一项模拟研究《柳叶刀》,2018;3:383-403。
陈松,李娟,王东,冯辉,黄丽英,赵玲。中国乙型肝炎疫情应引起重视。《柳叶刀》杂志。2018;391:1572。
Blach S, Zeuzem S, Manns M, Altraif I, Duberg A-S, Muljono DH, Waked I, Alavian SM, Lee M- h, Negro F,等。2015年丙型肝炎病毒感染的全球流行率和基因型分布:一项模拟研究《柳叶刀》,2017;2:161-76。
Ladep NG, Agaba PA, Agbaji O, Muazu A, Ugoagwu P, Imade G, Cooke G, McCormack S, Taylor-Robinson SD, Idoko J, Kanki P.非洲大型队列中肝炎对人类免疫缺陷病毒感染的影响及其发生率。世界胃肠杂志,2013;19:1602-10。
康伟,童嗨,孙勇,陆勇。HIV-1患者丙型肝炎病毒感染的流行病学、自然史和处理。《胃肠肝病》,2014;8:247-66。
陈志伟,陈志伟,陈志伟,陈志伟。乙型肝炎病毒合并感染的流行病学、发病机制和治疗方法。艾滋病。2017; 31:2035-52。
Farahani M, Mulinder H, Farahani A, Marlink R.接受抗逆转录病毒治疗的艾滋病毒感染者中非艾滋病死亡原因的患病率和分布:系统综述和荟荟性分析。性病艾滋病。2017; 28:636-50。
Thio CL, seabberg EC, Skolasky R Jr, Phair J, Visscher B, Munoz A, Thomas DL, Multicenter ACS。多中心队列研究(MACS)中HIV-1、乙型肝炎病毒与肝脏相关死亡风险《柳叶刀》杂志。2002;360:1921-6。
谢娟,韩艳,邱志,李艳,李艳,宋霞,王辉,Thio CL,李涛。中国hiv阳性患者乙型和丙型肝炎病毒流行情况的横断面研究。《国际艾滋病杂志》2016;19:20659。
陈欣,何建民,丁丽生,张国强,邹晓波,郑洁。华中地区人类免疫缺陷病毒感染患者中乙型肝炎病毒和丙型肝炎病毒的流行情况。《寄生虫》2013;158:1889-94。
刘颖,曾萍,王娟,刘刚,徐敏,柯林,何敏,刘忠。四川省HIV感染者和艾滋病患者乙型肝炎病毒感染情况的研究。翻译医学杂志2014;12:164。
钱慧珍,Vermund SH, Kaslow RA, Coffey CS, Chamot E,杨芝,乔霞,张艳,石霞,姜艳。前血浆/献血者HIV和丙型肝炎病毒合并感染:中国农村患者护理面临的挑战。艾滋病(伦敦,英国)。2006; 20:1429。
王震,张安,万勇,刘旭,邱超,奚霞,任勇,王杰,董勇,鲍明,等。早期高细胞活力血症与干扰素诱导的跨膜蛋白-3功能障碍相关,可预测致命的H7N9感染。中国科学院学报(自然科学版),2014;
沈燕,王震,齐涛,姜霞,宋伟,唐勇,王娟,刘玲,张荣,郑勇。中国新诊断HIV/AIDS患者病毒性肝炎标志物的血清学调查。艾滋病医学,2013;14:167-75。
闫艳,高原,孙旭,王伟,黄霞,张涛,李敏,臧春,李志,吴慧。中国hiv阳性患者丙型肝炎病毒和乙型肝炎病毒感染的流行病学分析。流行病学,2011;139:354-60。
Moher D, Altman DG, JJ T. PRISMA(系统评价和元分析的首选报告项目)。GfRHRAUsM。1996; 1999:250。
Munn Z, Moola S, Lisy K, Riitano D, Tufanaru C.报告患病率和累积发病率数据的观察性流行病学研究系统综述的方法学指导。中华临床医学杂志,2015;13:457 - 457。
王志东,王松春,刘海海,马海燕,李志勇,魏峰,朱学强,刘强。hiv感染者弓形虫感染流行率及负担:系统综述与荟萃分析。柳叶刀艾滋病毒。2017; 4: e177 - 88。
希金斯JP,汤普森得分后卫,迪克斯JJ,阿尔特曼DG。测量元分析中的不一致性。BMJ。2003; 327:557-60。
Barendregt JJ, Doi SA, Lee YY, Norman RE, Vos T.患病率的meta分析。中华流行病学杂志,2013;67:974-8。
Freeman MF, Tukey JW。与角和平方根相关的变换。安数学统计,1950;21:607-11。
临床试验的meta分析。对照临床试验,1986;7:177-88。
赖利RD,希金斯JP,迪克斯JJ。随机效应元分析的解释。BMJ。2011; 342: d549。
闫亚平,苏海霞,季志华,邵志军,蒲志生。中国乙型肝炎病毒感染流行病学现状与挑战中华临床肝病杂志。2014;2:15-22。
Landes M, Newell ML, Barlow P, Fiore S, Malyuta R, Martinelli P, Posokhova S, Savasi V, Semenenko I, Stelmah A,等。欧洲艾滋病毒感染孕妇合并乙型肝炎或丙型肝炎艾滋病医学。2008;9:526-34。
Gillis J, Cooper C, Rourke S, Rueda S, O'Brien K, Collins E, Rachlis A, Hart TA, Raboud J, Group OCS。乙型和丙型肝炎合并感染对HIV阳性个体健康相关生活质量的影响质量寿命决议2013;22:1525-35。
冯军,李志刚,李志刚。乙型肝炎与人类免疫缺陷病毒合并感染。世界胃肠病杂志。2014;20:17360-7。
庄霞,梁颖,周EP,王勇,Wilson DP,张磊。中国美沙酮维持治疗诊所入院者HIV和HCV患病率:系统回顾和荟荟性分析。BMC infection Dis. 2012;12:130。
Wandeler G, Gsponer T, Bregenzer A, Gunthard HF, Clerc O, Calmy A, Stockle M, Bernasconi E, Furrer H, Rauch A, Swiss HIVCS。瑞士HIV队列研究中的丙型肝炎病毒感染:一种迅速演变的流行病临床感染杂志2012;55:1408-16。
Naggie S, Cooper C, Saag M, Workowski K, Ruane P, Towner WJ, Marks K, Luetkemeyer A, Baden RP, Sax PE,等。利地帕韦和索非布韦治疗HCV合并感染HIV-1患者中华外科杂志,2015;
Martin NK, Vickerman P, Grebely J, Hellard M, Hutchinson SJ, Lima VD, Foster GR, Dillon JF, Goldberg DJ, Dore GJ, Hickman M.丙型肝炎病毒治疗对注射吸毒者的预防:在直接作用抗病毒药物时代模拟治疗规模。肝脏病学。2013;58:1598 - 609。
Hoffmann CJ, Thio CL。亚洲和非洲HIV和乙型肝炎合并感染的临床意义。《柳叶刀》感染杂志2007;7:402-9。
张峰,朱辉,吴勇,窦震,张勇,Kleinman N, Bulterys M,吴震,马勇,赵东,等。2010-12年中国国家免费抗逆转录病毒治疗计划患者的HIV、乙型肝炎病毒和丙型肝炎病毒合并感染:一项回顾性观察队列研究柳叶刀感染杂志2014;14:1065-72。
Chandra N, Joshi N, Raju YS, Kumar A, Teja VD。艾滋病毒感染患者的乙型和/或丙型肝炎合并感染:南印度三级保健中心的一项研究印度医学杂志2013;138:950-4。
确认
感谢吴博士和蒋博士对这篇稿件的有益咨询和意见。
资金
本研究由浙江省医药卫生科技计划项目(No. 2016KYA072、2018KY652)和杭州市萧山区社会发展重大科技项目(No.2017201)资助。
作者信息
作者及隶属关系
贡献
概念化,SX.Y。和医学博士;方法,SX.Y。;形式分析,SX.Y。和医学博士;搜索,CB.Y。和SM.L。;数据提取,SX.Y。, j.l.,和HW,W。写作-初稿准备,SX.Y;写作-评论和编辑,SX.Y。 and M.D.; Supervision, SX.Y. and M.D. The author(s) read and approved the final manuscript.
相应的作者
道德声明
伦理批准并同意参与
不适用。
发表同意书
不适用。
相互竞争的利益
一个也没有。
额外的信息
出版商的注意
伟德体育在线施普林格自然对出版的地图和机构从属关系中的管辖权主张保持中立。
补充信息
权利和权限
开放获取本文遵循知识共享署名4.0国际许可协议,允许以任何媒介或格式使用、分享、改编、分发和复制,只要您对原作者和来源给予适当的署名,提供知识共享许可协议的链接,并注明是否有更改。本文中的图像或其他第三方材料包含在文章的创作共用许可协议中,除非在材料的信用额度中另有说明。如果材料未包含在文章的创作共用许可协议中,并且您的预期使用不被法定法规所允许或超出了允许的使用范围,您将需要直接获得版权所有者的许可。如欲查看本牌照的副本,请浏览http://creativecommons.org/licenses/by/4.0/.创作共用公共领域奉献弃权书(http://creativecommons.org/publicdomain/zero/1.0/)适用于本条所提供的资料,除非在资料的信用额度中另有说明。
关于本文
引用本文
于淑娟,于晨,李俊杰。et al。中国艾滋病毒/艾滋病感染者中乙型和丙型肝炎的患病率:系统回顾和荟萃分析性研究J17, 127(2020)。https://doi.org/10.1186/s12985-020-01404-z
收到了:
接受:
发表:
DOI:https://doi.org/10.1186/s12985-020-01404-z
关键字
- 乙型肝炎
- 丙型肝炎
- 艾滋病毒
- 荟萃分析
- 合并感染