摘要
背景
AMH是卵巢储备的可靠指标。目前尚不清楚甲状腺功能和/或甲状腺自身免疫是否或在多大程度上损害卵巢功能和AMH分泌。
目的
这项回顾性横断面研究比较了有/没有甲状腺自身免疫阳性或功能低下的绝经前妇女的AMH水平。
方法
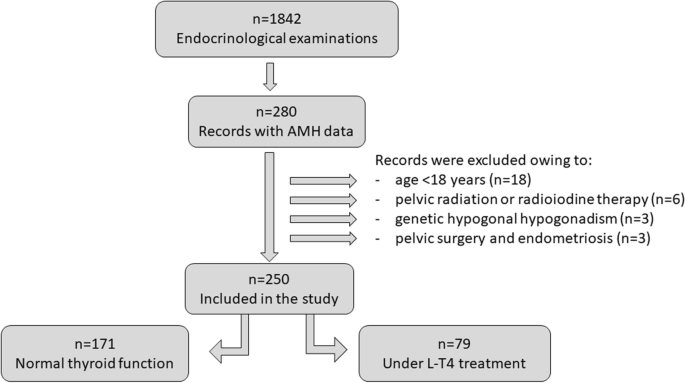
从2019年1月至2022年5月,对250名未接受辅助生育手术的绝经前妇女进行了AMH评估,这些妇女被转介到二级内分泌中心。甲状腺功能和自身免疫,超声测量甲状腺体积,卵泡期早期FSH和E2,黄体期PRL和孕酮也进行了评估。排除标准为:年龄< 18岁、遗传性性腺功能减退、怀孕和既往接受过对性腺有潜在损害作用的治疗。
结果
我们评估了171名未接受L-T4治疗的女性(平均年龄±SD: 31.5±9.0岁)和79名接受L-T4治疗的女性(39.7±9.5岁;P< 0.001)。AMH(中位数,IQR, CI)分别为16.1 pmol/l (7.1 - 35.7 pmol/l, 21.4 - 29.9 pmol/l)和7.6 pmol/l (1.4 - 17.8 pmol/l, 8.6 - 14.7 pmol/l;P< 0.001)。按年龄分组(18-25岁、26-30岁、31-35岁、36-40岁、41-45岁、>岁46岁),相同年龄组中开/停L-T4治疗组间差异无统计学意义。在服用或停用l - t4治疗的妇女中,AMH与年龄呈单因素和多因素分析的负相关(P< 0.0001)。在两组中,AMH与FSH呈负相关(P< 0.0001)。多变量分析显示,AMH与母亲自发绝经年龄呈正相关(P= 0.006),对甲状腺体积(P= 0.02)。AMH水平显著(Ptpoab阴性组比tpoab阳性组高= 0.03),但年龄显著(P= 0.001) tpoab阴性的女性比tpoab阳性的女性低。
结论
在我们的女性队列中,年龄被证明是一个更好的预测AMH水平的因素,而不是与甲状腺功能和自身免疫相关的任何其他因素。我们的数据不支持亚临床甲状腺功能减退和/或自身免疫与卵巢储备减少有关的假设。然而,为了获得结论性的数据,还需要更多的病例。
简介
anti-Müllerian激素(AMH)由卵巢腔前卵泡和腔前卵泡的颗粒细胞产生,AMH反映卵巢储备[1,2].因此,在育龄期招募的卵泡数量被认为与原始卵泡池的大小直接相关[3.].AMH被认为是生长中的卵泡池和卵巢功能最准确的标志[1,2].遗传、激素、营养和环境因素、外科手术、接触电离辐射和有毒药物以及其他未知因素会随着生育期的推移而损害卵巢功能[4].年龄是影响AMH分泌的主要因素,在育龄期,AMH分泌每3-5年减少约5-7 pmol/l [2,5].
甲状腺功能障碍是育龄妇女最常见的内分泌疾病。明显的甲状腺功能减退及甲状腺功能亢进可引起月经异常[6],亚临床甲状腺疾病是否会导致卵巢功能障碍和不孕症仍有争议[7,8].虽然目前的指南强调评估孕前和妊娠期甲状腺自身免疫和功能的重要性[9],亚临床甲状腺功能减退症介入治疗依从性在现实生活中仍不理想[8].密切监测甲状腺功能通常被用于评估不孕和试图通过辅助生殖技术(ART)怀孕的妇女。Murto等人。[10]发现促甲状腺激素(TSH)值< 2.5 mIU/l和AMH > 10 pmol/l是不明原因不孕妇女活产的重要预测因素。
2021年底进行的一项文献检索确定了几篇评价AMH和甲状腺功能和/或自身免疫的论文。所涉及的研究主要是在人类生殖中心进行的,对于甲状腺在AMH分泌中的作用或间接对卵巢储备的作用没有达成一致意见[11,12,13,14,15,16,17,18,19,20.,21].2015年,一项涉及大量接受不孕症筛查的妇女的研究,对AMH、游离甲状腺素(f-T4)、TSH和甲状腺过氧化物酶抗体(TPOAb)进行了横断面回顾性分析,结论是甲状腺自身免疫和功能与卵巢储备低无关[12].相比之下,2020年一项涉及大量35岁以上不孕女性的研究记录了亚临床甲状腺功能减退症患者卵巢储备的减少[17].最近,在内分泌环境下对一小部分育龄妇女进行的病例对照研究中,AMH在慢性自身免疫性甲状腺炎中降低,与抗甲状腺抗体的类型或滴度无关[21].
在我们区域,目前只有两个实施抗逆转录病毒治疗的公共中心对抗炎综合征进行了评估。然而,妇科医生和内分泌科医生在评估垂体-性腺轴功能时通常不要求AMH评估,但有甲状腺癌放射碘治疗史的绝经前妇女除外[22].本研究是在利古里亚二级内分泌环境中进行的。我们回顾性地搜索了绝经前妇女的AMH数据,并将其作为除抗逆转录病毒治疗外几种医学状况下卵巢功能的标志。我们的目的是研究内分泌环境下AMH血清值的甲状腺决定因素(甲状腺功能、治疗方法、自身免疫、甲状腺体积),以验证有或没有甲状腺功能障碍的女性AMH水平差异的假设。
材料与方法
研究设计与课题
这项回顾性横断面研究在Priamar临床诊断中心的内分泌部门进行,这是一家位于萨沃纳区(意大利利古里亚)的私立二级门诊中心。内分泌检查大多由全科医生或其他专家要求,有时直接由患者要求。要求检查的主要是甲状腺、代谢和垂体-性腺健康问题。从2019-2022年收集的1691份医疗档案中匿名挑选了至少一次与功能(f-T4、TSH)、自身免疫(TPOAb)和超声(US)甲状腺评估相关的AMH评估。AMH数据来自280份未接受抗逆转录病毒治疗的绝经前妇女的档案。排除标准为:年龄< 18岁,遗传性性腺功能减退,怀孕,盆腔手术,既往接受过对性腺有潜在损害作用的治疗。250名女性的数据(图;1)纳入分析;这些女人离开了(n= 171)或在(n= 79)左旋甲状腺素(L-T4)治疗亚临床甲状腺功能减退。部分妇女在手术甲状腺切除术后服用L-T4 (n= 16)或甲状腺肿(n= 5)。对于月经周期自发的女性(n= 186),在月经周期的第2-4天采集血液样本进行AMH、促卵泡激素(FSH)和17β-雌二醇(E2)测定,在第21-24天采集血液样本进行孕酮和催乳素(PRL)测定。女性(n= 35)经口服避孕药引起月经(n= 28)或服用醋酸甲羟孕酮(n= 7;100 mg/口服),甲状腺评估时评估卵巢储备和PRL。女性(n= 29),治疗前将AMH、E2、FSH和PRL作为诊断筛查的一部分进行评估。AMH与垂体-性腺轴的全面评估一起进行评估。
根据一般指引[23],为了将数据与育龄妇女的年龄相关联,我们使用5岁年龄组,根据年龄将妇女分为子组(18-25岁,26-30岁,31-35岁,36-40岁,41-45岁,> 46岁)。由于本研究为回顾性研究,一些临床资料缺失(表2)1).AMH和甲状腺功能是主要结局。次要结局包括与卵巢功能和甲状腺自身免疫相关的其他参数。甲状腺体积被认为是一个补充结果。
方法
身体质量指数(Body mass index, BMI)根据医学档案中报告的体重(kg)和身高(m)计算,公式如下:kg/m2.研究人员调查了女性的吸烟习惯,并将她们分为不吸烟者、戒烟者和吸烟者。甲状腺体积(TV)的计算方法为US,如先前报道[24],通过使用医学档案中报告的每个叶的深度、宽度和长度。结合两个叶的体积得到TV。所有美国检查均由同一名经验丰富的内分泌科医生(MG)使用UF-850 XTD Fukuda Denshi机器(日本东京)进行,配有7.5 MHz工作频率的线性探针。观察者内部变异性为11.5%。在我们地区,女性正常TV为8.0 ml (IQR 6.7 - 9.8 ml;范围3.2-19.8 ml) [24].
化验
所有样本均在早晨空腹状态下抽取。如先前报道[25],采用基于钌电化学发光和链霉亲和素生物素技术(ECLIA;Elecsys®AMH, Roche Diagnostics,米兰,意大利)。功能灵敏度为0.21 pmol/l(换算为ng/ml,除以7.13)。运行内不精密度、重复性和中间精密度均以变异系数(CV, %)表示,分别为0.5 ~ 1.8%、1.7 ~ 2.6%、2.1 ~ 2.9%。绝经前妇女月经周期第2-3天的期望值为9.3 - 105.5 pmol/l。采用酶增强化学发光免疫法测定FSH、E2、PRL和孕酮[25].卵泡早期FSH和E2的期望值分别小于14.4 IU/l和308.7 pmol/l。黄体中期PRL和孕酮的期望值分别小于25 μg/l和大于12.7 nmol/l。游离t4 (f-T4;正常范围12.0-22.0 pmol/l)和TSH(正常范围0.3-4.2 mIU/l)通过电化学发光免疫分析进行评估,并在Cobas平台上优化(Roche Diagnostics, Milan, Italy)。TSH功能灵敏度为0.01 mIU/l,分析内和分析间的不精密度分别为3%和7% [25].在研究期间,使用了几种商业方法对TPOAb进行评估,并根据制造商报告的正常范围对TPOAb负值进行判断。
统计分析
当黄体中期孕激素水平正常时,月经周期间隔28±2天,出血3-5天视为正常排卵>12.7 nmol / l。使用GraphPad 9.0软件(GraphPad, San Diego, CA, USA)进行统计分析。采用Kolmogorov-Smirnov检验AMH水平是否正常。为了比较连续数据,使用Mann-Whitney检验。百分比比较采用卡方检验或Fisher精确检验。通过单变量(Spearman检验)和多变量(最小二乘)相关性评估相关性。数据以均数±标准差(SD)、中位数、IQR和置信限(Cl)报告。重要性被设定为P<0.05.显著性范围在0.1和< 0.0001之间。
伦理批准
由于本研究的回顾性性质,不需要利古里亚伦理委员会的正式批准。所有患者均在检查前提供书面知情同意书,并同意将其临床数据用于科学研究。数据收集和随后的分析是按照《赫尔辛基宣言》进行的。
结果
表格1显示了研究对象的一些临床数据。所有接受AMH分析的受试者的中位年龄为34.1岁,年龄在18岁至55岁之间。接受L-T4治疗的女性年龄(18-55岁)明显大于甲状腺功能正常的女性(18-53岁;P< 0.0001),因为对L-T4治疗的需求随着年龄的增长而增加。使用L-T4的女性中位年龄(IQR)为42岁(30-47岁),未使用L-T4的女性中位年龄为32岁(24-38岁)。关于BMI,有显著的(P= 0.03)的差异,但老年女性的BMI略高。目前/曾经吸烟者的比例明显较高(P= 0.01)。TSH和TV在两组妇女中相似,而f-T4和TPOAb阳性妇女的百分比显著(P< 0.0001)在接受L-T4治疗的女性中更高。两组在其他正在使用药物的百分比上无显著差异(表2)1).表格2显示AMH水平和垂体-性腺轴的一些激素数据。抗苗勒氏管激素(P< 0.0001)和FSH (P= 0.007)接受L-T4治疗的妇女的水平显著降低。两组间PRL水平无显著差异。从理论上处于黄体期的正常循环妇女中收集的样本在62%的病例中可用。排卵周期的百分比(孕激素>12.7 nmol/l)在甲状腺功能正常的女性(68%)和接受l - t4治疗的女性(65%)中相似。接受L-T4治疗的妇女与甲状腺功能正常的妇女孕激素水平相似(表2)2).
当女人(n= 165),根据TPOAb阴性或阳性结果进行分层,AMH水平显著(P= 0.03) tpoab阴性高(n= 105) (13.3 pmol/l;5.3 - 24.7 pmol/l, Cl 9.4 - 18.8 pmol/l)比tpoab阳性(n= 60) (8.7 pmol/;2.5 - 20.9 pmol/l),但年龄显著(Ptpoab阴性组(33.8±9.2年;中位数,IQR: 34岁,26.0 ~ 41.5岁;范围18-51岁)比tpoab阳性(38.6±9.2岁;中位40.0岁,30.8-46.8岁;范围18-52岁)女性。
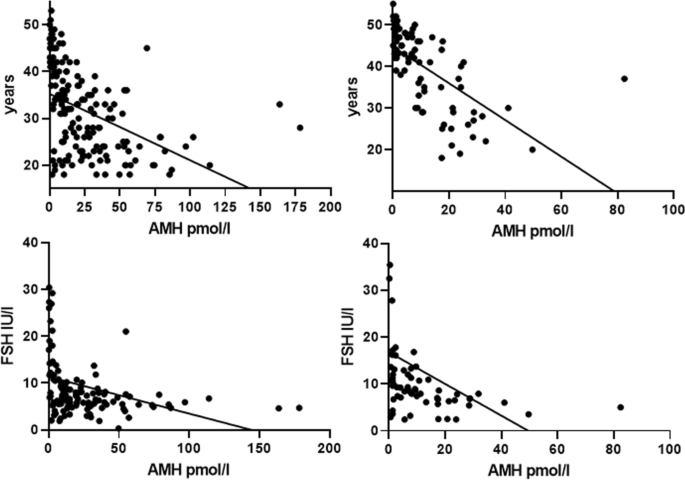
AMH与年龄、BMI、母亲年龄对自发性绝经、激素参数、TV和L-T4剂量的单变量相关性见表3..AMH和FSH呈显著负相关(P< 0.0001)与年龄相关,在所有女性中都是如此2),并在使用/停用L-T4治疗的妇女中进行评估(表2,无花果。2).在所有女性中,AMH也与BMI显著相关(P= 0.05)3.).在多变量分析中,所有女性的因变量AMH均与年龄显著相关(t 4.07,P= 0.0002)和女性(t 2.70,P= 0.01)或L-T4治疗(t 5.23,P= 0.0001)。只有在服用L-T4的甲状腺功能低下妇女中,AMH与母亲自发绝经年龄呈正相关(t 3.18,P= 0.006),与电视(t 2.53,P= 0.02)多元分析。
数字3.报告中观察到的AMH水平根据年龄任意分为亚组。在每个亚组中,甲状腺功能正常的女性和甲状腺功能低下的女性在L-T4治疗中AMH水平没有显著差异(图2)。3.).
讨论
这项回顾性单中心研究证明,在我们的地区,AMH有时被作为垂体-性腺评估的一部分。这可能是由于作者之前对AMH的兴趣[22],并不能反映我们地区垂体-性腺轴的习惯性内分泌管理。这与报道的在某些情况下(如多囊卵巢综合征、围绝经期、不孕症、育龄妇女卵巢手术前)在卵巢刺激前进行卵巢检查的指征相反[23].
众所周知,年龄是影响AMH分泌的最重要因素,在育龄期,AMH分泌每3-5年减少约5-7 pmol/l [2,5].塔尔和戴维斯[23]报道了适合年龄的血清AMH值的下限,以5年为间隔分层:25岁为3.0 ng/ml, 30岁为2.5 ng/ml, 35岁为1.5 ng/ml, 40岁为1 ng/ml, 45岁为0.5 ml。这些水平与在我们人口中可比的五分之一组中观察到的第25百分位的水平相当相似(25-30岁:16.9 pmol/l;31-35岁:8.9 pmol/l;36-40岁:5.0 pmol/l, 41-45岁:1.26 pmol/l)。我们还观察到,在我们的育龄妇女中,年龄与AMH和FSH之间存在很强的负相关关系,独立于甲状腺功能和自身免疫。受试者的数量和年龄范围的大小会影响这一观察结果。例如,在314名平均年龄为36.7岁(±SD, 6.1岁)的伊朗妇女中,Kabodmehai等人[26]的报告显示,年龄的增长与P< 0.0001), AMH低,这一发现与我们的相似。此外,在67名连续不孕的日本女性中,平均年龄为35.0岁(±SD 3.5岁;范围不详)黑田等人。[11]报道,年龄与AMH水平呈负相关,而在27名年龄中位数(34.0岁)、年龄范围为30-39岁的正常育龄妇女中,AMH水平不呈负相关。最后,在20-40岁的女性中,Kucukler等人。27]报告了在甲状腺功能正常的患者和新诊断的亚临床或明显甲状腺功能障碍的患者中,AMH与年龄呈显著负相关。相比之下,在评估18-35岁女性AMH水平时,Adamska等人。[20.在46名正常或39名正常甲状腺tpoab阳性的女性中,没有发现任何与年龄相关的AMH变化。
众所周知,自身免疫性甲状腺炎的发病率随着年龄的增长而增加。因此,tpoab阳性女性的AMH水平低于tpoab阴性女性也就不足为奇了,因为她们的年龄更大。Samsami等人[19]将女性分成两个年龄组:< 35岁和>研究人员发现,只有tpoab阳性的女性AMH水平较低。一项纵向研究表明,卵巢的自身免疫性损伤可能需要更长的时间才能被检测到,该研究表明卵巢储备低的女性有更高的TPOAb基线水平,并且这些水平在12年的随访中有所增加[16].
在我们的绝经前妇女中,她们被随机分为18岁至46岁的亚组,甲状腺功能正常的妇女和甲状腺功能低下的妇女在接受L-T4治疗的妇女中AMH水平没有差异。Polyzoz等人的研究也得出了类似的结果。[12].这些作者通过非敏感免疫测定法(功能敏感性2.5 pmol/l)对年龄分层的女性AMH水平进行评估(范围未报道;平均年龄32岁),并根据年龄特异性AMH水平将卵巢储备分为低(<第10百分位)、正常或高(>第90百分位);他们发现TPOAb在各组之间没有显著差异[12].
在我们的研究中,关闭/接受L-T4治疗的女性之间没有年龄特异性AMH水平的差异可能是由于后一组甲状腺功能的正常化。此外,AMH水平与TSH和f-T4水平之间没有相关性,在L-T4治疗的女性中,L-T4剂量与AMH之间也没有相关性。然而,L-T4治疗对AMH水平的影响仍存在争议。在Öztürk Ünsal等人的研究中[21],其中39%的慢性自身免疫性甲状腺炎患者接受了L-T4治疗,AMH浓度在接受/未接受L-T4治疗的患者中相似。相比之下,Kuroda等人。14]的研究发现,35名桥本氏病患者在接受3个月的L-T4治疗后AMH水平有所改善。
控制体重可能是保持卵巢功能的另一个因素。然而,关于BMI和AMH水平之间相互关系的数据仍然存在争议。在我们的研究中,在所有女性中观察到AMH和BMI之间存在弱负相关;在多变量分析中,仅在服用L-T4的甲状腺功能低下女性中,其BMI较高。土耳其的一项研究报告了BMI或腰围与AMH之间的显著负相关,该研究涉及少数甲状腺功能正常、亚临床或明显甲状腺功能减退的女性,当她们进行累积评估时[26].亚当斯卡等人[20.]也报道了血清AMH与体脂质量百分比之间的负相关,根据生物阻抗分析,在一组39名桥本甲状腺炎妇女中,但在46名对照组妇女中没有。相比之下,在两项较早的研究中没有观察到AMH和BMI之间的相关性[11,18].最近,研究人员对多囊卵巢综合征患者的AMH进行了评估,发现AMH与BMI和腰高比呈显著负相关[28].AMH和BMI之间这种负相关的机制尚不清楚,尽管胰岛素抵抗对PCOS患者卵泡发育的影响已被推测[29].有趣的是,有人认为血清AMH水平和BMI之间的反比关系可能是由于BMI升高的女性血容量较高而导致激素稀释的结果[20.].
几年来,我们一直在努力定义利古里亚人的正常电视。24].此外,在记录患者的病史时,我们通常会询问女性是否知道她们母亲绝经的年龄。因此,这些数据几乎总是在我们的医疗档案中报告。有趣的是,在本研究中,在多变量分析中,AMH与TV(负)和母亲自发绝经年龄(正)显著相关。前者的发现可能与L-T4治疗中TV的时间相关的减少有关[30.],后者则与遗传因素有关[23].只有亚当斯卡等人。20.]在AMH的研究中报道了电视;他们发现患有桥本氏甲状腺炎的女性和同样中位年龄为26岁的对照组女性的TV没有差异,中位值为10毫升,仅略高于我们的女性(8毫升)。TV的这种差异可以通过年龄范围的差异、L-T4治疗对甲状腺肿的控制以及碘摄入量的地区差异来解释。
我们的研究有几个局限性。第一个原因是参与研究的女性人数相对较少,并且采用回顾性设计,这使得不可能评估AMH与甲状腺功能/自身免疫之间的任何时间关系。此外,由于我们的妇女是在一个中心招聘的,因此不能排除选择偏见。我们的女性的内分泌诊断是不同的(例如,PCOS患者的AMH水平可能较高),甲状腺功能和自身免疫以外的因素可能影响AMH水平。最后,由于我们的研究没有包括一组未经治疗的亚临床/显性甲状腺功能减退的妇女,我们不能排除未经治疗的甲状腺功能减退(即TSH水平升高)可能与育龄妇女AMH下降有关的可能性。
这项研究的优势在于,它在一些临床内分泌条件下评估了局部内分泌环境下的AMH水平和甲状腺参数,而不仅仅是在接受抗逆转录病毒治疗的女性中。
总之,在我们的女性队列中,年龄被证明是一个更好的预测AMH水平的因素,而不是与甲状腺功能和自身免疫相关的任何其他因素。我们的数据不支持亚临床甲状腺功能减退和/或自身免疫与卵巢储备减少有关的假设。BMI和甲状腺容积的作用应在更多的病例中得到更好的定义,以便获得结论性的数据。此外,尽管最近已经发表了两篇系统综述,但仍需要进一步研究以研究调节AMH分泌和卵巢储备的甲状腺机制[31,32].最后,应进行全面的内分泌代谢评估,以便在有生育意愿时达到生育能力[33].
数据和材料的可用性
本研究中使用和/或分析的数据集可根据合理要求从通讯作者处获得。
缩写
- 艺术:
-
辅助生殖技术
- 抗苗勒氏管激素:
-
她们血液中的抗苗勒氏管激素
- 体重指数:
-
身体质量指数
- E2:
-
17β雌二醇
- FSH:
-
促卵泡激素
- f-T4:
-
Free-thyroxine
- L-T4:
-
Levo-thyroxine
- 光杆载荷:
-
催乳激素
- 电视:
-
甲状腺体积
- TSH:
-
促甲状腺激素
- TPOAb:
-
Thyroperoxidase抗体
- 我们:
-
超声
参考文献
杜威利,杨志强,李志强,等。女性抗苗勒管激素的生理和临床应用。生态学报。2014;20(3):370-85。https://doi.org/10.1093/humupd/dmt062.
吴SR,崔世杰,赵玉杰。血清anti-Müllerian激素在女性中的临床应用。中华临床医学杂志,2019;46(2):50-9。https://doi.org/10.5653/cerm.2019.46.2.50.
格莱彻,金,魏戈夫,库什尼尔,肖哈特-塔尔,拉扎罗尼,等。低雄激素与卵巢功能储备减少有关。生态学报。2013;28(4):1084-91。https://doi.org/10.1093/humrep/det033.
德沃斯M,德罗伊P,福瑟BC。原发性卵巢功能不全。柳叶刀》。2010;376(9744):911 - 21所示。https://doi.org/10.1016/s0140 - 6736 (10) 60355 - 8.
van Rooij IA, Broekmans FJ, Scheffer GJ, Looman CW, Habbema JD, de Jong FH,等。血清抗苗勒氏激素水平最好地反映了正常妇女的生育能力随年龄的下降:纵向研究。中国生物医学工程学报,2005;43(4):379 - 379。https://doi.org/10.1016/j.fertnstert.2004.11.029.
Krassas通用电气。甲状腺疾病和女性生殖。中国生物医学工程学报,2000;42(6):1063-70。https://doi.org/10.1016/s0015 - 0282 (00) 01589 - 2.
张勇,李勇,单志,徐勇,李超,谢晓,等。4-8周期间显性和亚临床甲状腺功能亢进症与不良妊娠结局的关系。妇女健康(Larchmt)。2019年,28(6):842 - 8。https://doi.org/10.1089/jwh.2018.7180Epub 2019 3月11日。PMID: 30855205。
妊娠期甲状腺功能减退的管理:在利古里亚二级内分泌中心的真实经验。中国生殖内分泌代谢杂志。2021;2(3):168-77 ISSN 2710-2297。
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C,等。2017年美国甲状腺协会妊娠和产后甲状腺疾病诊断和管理指南。甲状腺。2017;3:315 - 89。https://doi.org/10.1089/thy.2016.0457.
Murto T, Bjuresten K, Landgren BM, Stavreus-Evers A.激素参数对不明原因不孕和男性不孕女性活产的预测价值。《生物内分泌杂志》2013;11:61。https://doi.org/10.1186/1477-7827-11-61.
黑田K,内田T,永井S,尾崎R,山口T,佐藤Y,等。育龄不孕妇女血清促甲状腺激素升高与anti-Müllerian激素下降有关。辅助生殖学报。2015;32(2):243-7。https://doi.org/10.1007/s10815-014-0397-7.
Polyzos NP, Sakkas E, Vaiarelli A, Poppe K, Camus M, Tournaye H.甲状腺自身免疫、甲状腺功能减退和卵巢储备:一项基于年龄特异性AMH值的5000名女性的横断面研究生态学报。2015;30(7):1690-6。https://doi.org/10.1093/humrep/dev089.
Weghofer A, Barad DH, Darmon S, Kushnir VA, Gleicher N.什么影响卵巢功能储备、甲状腺功能或甲状腺自身免疫?中国生物内分泌杂志,2016;14(1):26。https://doi.org/10.1186/s12958-016-0162-0.
黑田M,黑田K, Segawa T,能俊y,吉原A,伊藤K,等。补充左旋甲状腺素可改善桥本氏甲状腺炎患者的血清anti-Müllerian激素水平。中华妇产科杂志2018;44(4):739-46。https://doi.org/10.1111/jog.13554.
大须贺S,岩濑A,后藤M,泷川S,中村T,村濑T,等。甲状腺自身抗体不损害正常甲状腺不孕症妇女的卵巢储备:一项横断面研究。《中国农业科学》,2018;50(7):537-42。https://doi.org/10.1055/a-0637-9430.
巴赫里·S,特拉尼·FR,阿莫兹加尔·A,拉赫马蒂·M,托希迪·M,瓦舍加尼·M,等。甲状腺激素、甲状腺自身免疫和卵巢储备的加班趋势:一项随访12年的纵向人群研究中国生物医学工程学报。2019;19(1):47。https://doi.org/10.1186/s12902-019-0370-7.
饶敏,王辉,赵松,刘杰,文勇,吴忠,等。亚临床甲状腺功能减退与35岁及以上妇女卵巢储备降低有关。甲状腺。2020;30(1):95 - 105。https://doi.org/10.1089/thy.2019.0031.
Morales-Martínez FA, Sordia-Hernández LH, Ruiz MM, Garcia-Luna S, Valdés-Martínez OH, Vidal-Gutierez O.甲状腺自身免疫与甲状腺功能减退女性卵巢储备的关系。甲状腺Res. 2021;14(1):6。https://doi.org/10.1186/s13044-021-00095-0.
Samsami A, Ghasmpour L, Moradi Alamdarloo S, Davoodi S, Rahmati J, Karimian A,等。患有自身免疫性甲状腺炎的女性生殖寿命是否较低?横断面研究。基于社区的护士助产学。2020;8(4):305-10。https://doi.org/10.30476/ijcbnm.2020.84255.1207.
Adamska A, popwawska - kita A, Siewko K, Łebkowska A, Krentowska A, buczyzynska A,等。患有桥本甲状腺炎的正常甲状腺白种人妇女的体成分和aerum anti-Müllerian激素水平。前内分泌(洛桑)。2021; 12:657752。https://doi.org/10.3389/fendo.2021.657752.
Öztürk Ünsal İ, hepen S, akhanlabi P, Çalapkulu M, Sencar ME, Yalçındağ A,等。育龄妇女桥本甲状腺炎血清anti-Müllerian激素水平的评估。中华医学杂志2021;51(2):716-21。https://doi.org/10.3906/sag-2012-177.
Mittica M, Dotto A, Comina M, Teliti M, Monti E, Giusti M.一组有分化性甲状腺癌病史的绝经前妇女anti-Müllerian激素变化的横断面和前瞻性研究。甲状腺res 2020;13:1。https://doi.org/10.1186/s13044-020-0075-z.
Tal R, Seifer DB。卵巢储备测试:用户指南。中华妇产科杂志,2017;17(2):129-40。https://doi.org/10.1016/j.ajog.2017.02.027.
Giusti M, Sidoti M.在利古里亚的主要门诊环境中评估受试者的正常甲状腺体积。密涅瓦内分泌杂志,2021。https://doi.org/10.23736/S0391-1977.20.03312-XEpub提前打印。
Giusti M, Mittica M, Comite P, Campana C, Gay S, Mussap M. Anti-Müllerian绝经前女性分化型甲状腺癌消融放射性碘治疗后激素的变化。60内分泌。2018;(3):516 - 23所示。https://doi.org/10.1007/s12020-017-1510-3.
张志强,张志强,张志强,等。甲状腺功能与卵巢储备的关系:一项前瞻性横断面研究。甲状腺Res. 2021;14(1):22。https://doi.org/10.1186/s13044-021-00112-2.
李志刚,李志刚,李志刚。显性或亚临床甲状腺功能减退患者卵巢储备的研究进展。中华医学杂志2018;14(3):521-6。https://doi.org/10.5114/aoms.2016.58621.
曾晓,黄勇,张明,陈勇,叶杰,韩勇,等。Anti-Müllerian激素与多囊症女性中枢性肥胖独立相关,但与一般肥胖无关。11(1):e210243。https://doi.org/10.1530/EC-21-0243.
Bahadur A, Verma N, Mundhra R, Chawla L, Ajmani M, Sri MS,等。稳态模型评估-胰岛素抵抗、抗苗勒氏管激素和BMI在多囊卵巢综合征特征中的相关性Cureus。2021;13 (6):e16047。https://doi.org/10.7759/cureus.16047.
Giusti M, Sidoti M.长期观察桥本氏甲状腺炎患者甲状腺体积的变化,这些患者在中度碘充足的地区接受或不接受左旋甲状腺治疗。内分泌学报。2021; 17(1): 131 - 6。https://doi.org/10.4183/aeb.2021.131.
Hasegawa Y, Kitahara Y, Osuka S, Tsukui Y, Kobayashi M, Iwase a .甲状腺功能减退和甲状腺自身免疫对卵巢储备的影响:系统回顾和荟萃分析。中国生物医学工程学报。2021;21(1):e12427。https://doi.org/10.1002/rmb2.12427.
李峰,陆华,黄燕,王霞,张强,李霞,等。桥本氏甲状腺炎与卵巢储备之间的系统回顾和荟萃分析。国际免疫药监学杂志。2022;108:108670。https://doi.org/10.1016/j.intimp.2022.108670.
Carson SA, Kallen AN。不孕症的诊断和治疗综述。《美国医学协会杂志》上。2021, 326(1): 65 - 76。https://doi.org/10.1001/jama.2021.4788.
确认
我们感谢伯纳德·帕特里克修改了论文的语言。
资金
没有收到任何资金。
作者信息
作者及隶属关系
贡献
MG和MM对这项研究的发展做出了贡献。MG负责数据收集和分析。MG和MM共同撰写并批准了最终版本的手稿。
相应的作者
道德声明
伦理批准并同意参与
所有程序都是根据机构的道德标准和1975年赫尔辛基宣言(2008年修订)进行的。获得所有妇女的知情同意。
相互竞争的利益
不存在相互竞争的经济利益。
额外的信息
出版商的注意
伟德体育在线施普林格自然对出版的地图和机构从属关系中的管辖权主张保持中立。
权利和权限
开放获取本文遵循知识共享署名4.0国际许可协议,允许以任何媒介或格式使用、分享、改编、分发和复制,只要您对原作者和来源给予适当的署名,提供知识共享许可协议的链接,并注明是否有更改。本文中的图像或其他第三方材料包含在文章的创作共用许可协议中,除非在材料的信用额度中另有说明。如果材料未包含在文章的创作共用许可协议中,并且您的预期使用不被法定法规所允许或超出了允许的使用范围,您将需要直接获得版权所有者的许可。如欲查看本牌照的副本,请浏览http://creativecommons.org/licenses/by/4.0/.创作共用公共领域奉献弃权书(http://creativecommons.org/publicdomain/zero/1.0/)适用于本条所提供的资料,除非在资料的信用额度中另有说明。
关于本文
引用本文
Giusti, M., Mittica, M.根据甲状腺功能、自身免疫和年龄对绝经前妇女anti-Müllerian激素进行分层的评估。甲状腺Res15, 15(2022)。https://doi.org/10.1186/s13044-022-00133-5
收到了:
接受:
发表:
DOI:https://doi.org/10.1186/s13044-022-00133-5
关键字
- 甲状腺功能
- 甲状腺自身免疫
- 甲状腺体积
- 抗苗勒氏管激素
- 绝经前女性