摘要
背景
自2019年冠状病毒病(COVID-19)大流行开始以来,血栓栓塞的发病率越来越多。本系统综述的目的是探讨需要住院治疗的COVID-19患者中静脉和动脉血栓栓塞的发生率。
方法
检索了Medline、Embase、Scopus和灰色文献,直到2020年6月。观察性研究报告了静脉血栓栓塞(VTE)的发生率,包括肺栓塞(PE)和深静脉血栓形成(DVT)或动脉血栓栓塞(ATE)。使用随机效应模型计算池发生率及其95%置信区间(CI)。
结果
共纳入36项研究。在重症监护病房(ICU)中,静脉血栓栓塞的合并发生率为28% (95% CI, 22-34%)。基于压缩超声(CUS)筛查的亚组显示,CUS筛查组DVT发生率高于未CUS筛查组(32% [95% CI, 18-45%] vs. 6% [95% CI, 4-9%])。重症监护病房ATE的合并发生率为3% (95% CI, 2-5%)。在非icu的情况下,VTE的合并发生率为10% (95% CI, 6-14%)。
结论
COVID-19患者在ICU的VTE发生率高于非ICU,在纳入CUS筛查方案的研究中也显著高于ICU。重症监护病房ATE的发生率较低。所有确诊为COVID-19的住院患者都应采取静脉血栓栓塞预防措施。
背景
2019年12月以来,2019冠状病毒病(COVID-19)大流行,发病率和死亡率很高。包括弥散性血管内凝血和高凝状态在内的凝血异常与COVID-19的相关性已被越来越多的报道。提出的潜在机制是冠状病毒感染可激活多种全身凝血和炎症反应。宿主炎症反应导致促炎细胞因子的产生增加,从而导致凝血激活和消耗性凝血病[1].几项观察性研究表明,与历史数据相比,确诊为COVID-19的重症监护病房(ICU)患者静脉血栓事件的发生率更高[2,3.].对于动脉血栓形成,败血症诱导的凝血病变伴血管内皮功能障碍可能导致COVID-19患者的微循环变化。然而,很少有研究报道COVID-19患者的动脉血栓事件[4].此外,大多数研究是病例系列和病例报告,这就排除了对发病率的估计[5,6,7].尽管有静脉血栓形成突破的报道,但专家一致建议所有COVID-19危重患者进行抗凝预防[8,9,10].
到目前为止,还没有现有的系统综述和荟萃分析解决了这个问题。我们进行了这项系统综述,以证明在不同情况下COVID-19患者静脉和动脉血栓栓塞的汇总发病率。该方案注册于PROSPERO (ID CRD42020182981)。
方法
数据来源和文献检索
通过文献数据库进行文献检索,包括使用OVID平台、Embase和Scopus的MEDLINE/Pubmed(1946年至今)。灰色文献通过谷歌学者和预印本服务器进行搜索,包括MedRxiv和SSRN。对于MEDLINE和Embase,检索词可在补充索引中查询。手工审核相关文章和评论的参考文献列表,并筛选潜在的资格。研究设计没有语言限制,也没有过滤。使用谷歌翻译工具翻译英语以外语言的研究。搜索于2020年5月7日进行。我们于2020年6月30日更新了灰色文献中的搜索。
研究选择
两名研究人员(K.B和P.C)使用纳入和排除标准独立筛选检索到的研究的标题和摘要。检索综述文章和参考文献,以寻找可能纳入的研究。纳入符合资格标准的研究。如果研究设计是一项观察性研究,报告了确诊COVID-19需要住院的患者静脉或动脉血栓的发生率或患病率,则符合研究条件。也包括有数据可用于发病率计算的研究。没有数据可用于发病率计算的病例系列研究被排除在外。病例报告、综述、评论、共识或设计指导的研究被排除在外。静脉血栓栓塞(VTE)的结局包括肺栓塞(PE)和深静脉血栓形成(DVT),包括近端、远端和导管相关性DVT。动脉血栓形成的结局包括缺血性卒中、心肌梗死和肢体缺血。
全文合格性由两位独立研究者(K.B和P.C)评估。这两个研究人员通过讨论解决了分歧。如果分歧仍然存在,则由第三名裁判(A.P)作出决定。
数据提取和质量评估
两个独立的审稿人(K.B, P.N)独立地对数据进行了抽象。记录研究数据(年份、作者、研究设计)、患者特征(年龄、性别、共病)、疾病严重程度、患者所处环境(ICU或非ICU环境)、每种血栓形成事件数、PE位置、需要住院、入住ICU或非ICU的患者数。如果可能,还记录了致死性PE、血栓栓塞相关死亡率和全因死亡率。在数据抽象化之后,我们在每项研究中都找到了变量纳入标准。我们将纳入的研究分为临床研究和影像学研究。临床研究是根据临床数据记录血栓事件发生率的研究。影像学研究是基于影像学记录血栓事件发生率的研究。
两名独立研究人员(K.B, P.N)评估了偏倚风险。通过两位研究人员的讨论,分歧得到了解决。关于偏差评估工具的风险没有标准[11],我们在Hoy等人提出的患病率研究中使用了偏倚风险。[12],包括四个外部效度域和六个内部效度域。外部效度标准包括目标人群的代表性、随机选择、无反应偏倚最小化。内部效度标准包括数据收集、可接受的结果定义、测量工具的信度和效度、随访时间和发病率报告的修正。我们承认该评估工具旨在进行基于人群的患病率研究。因此,有些标准可能不适用于我们纳入的研究。
统计分析
总结了每项研究的基线特征。静脉和动脉血栓形成的合并发生率和各自的置信区间(CI)是从已报道的研究中提取的比例计算出来的。临床研究和影像学研究分别进行分析。由于我们预期患者群体、各种诊断效用和预防策略之间存在高度异质性,因此采用精确的二项随机效应模型和逆方差加权法进行meta分析。连续性校正应用于报告零患者的研究的计算。我们根据临床严重程度、东方和西方国家以及抗凝预防的使用预先指定了亚组分析。然而,大多数临床研究仅报道了ICU环境中的结果,只有少数报道了ICU和/或非ICU环境中的结果。因此,我们没有根据临床严重程度进行亚组分析。此外,我们发现一些研究有腿部压缩超声(CUS)筛查方案。我们增加了对腿部CUS筛查研究的事后亚组分析,因为这些研究可能导致DVT发病率增加。 We also performed and reported subgroup analysis based on country of studies to illustrate the differences in the incidence of VTE. Heterogeneity was explored using the Cochrane Q test. Ap-value < 0.05为有统计学意义。我2通过统计来估计异质性。所有统计分析和元分析均使用metaprop命令[13]使用Stata软件版本16 (Stata, College Station, TX, USA)。
结果
在补充索引中提供搜索结果和搜索策略流程。我们总共识别了762篇文章(395篇来自Medline, 320篇来自Embase, 47篇来自Scopus)。灰色文献搜索显示了来自谷歌scholar、MedRxiv和SSRN的1900篇文章。剔除重复篇后,我们对1126篇文章进行了标题和摘要筛选。其中935篇文章被排除在外。其余191篇全文文章进行了资格标准评估,170篇被排除(补充索引)。最常见的排除原因是病例报告或病例系列,没有提供数据或发病率报告和综述文章。这项分析共纳入了22项研究。我们于2020年6月30日进行了灰色文献检索,找到了14篇相关且符合资格标准的文章。
偏倚风险评估
所有36项研究均采用患病率研究的偏倚风险评估了偏倚风险[12].由于人口的代表性,大多数研究都存在中度偏倚风险,因为它们专门报告了ICU或非ICU环境中的结果,而这些结果不能代表所有COVID-19住院治疗。除7项研究外,其余均为回顾性设计。所有的影像学研究都有很高的偏倚风险,因为有选择性的患者接受了影像学研究。此外,ct肺血管造影(CTPA)或CUS的适应症在不同的研究中有所不同。我们发现关于全国人口代表性的标准不适用于纳入的研究,因为它们不是基于人群的患病率研究。流行期的内部有效性标准也不适用,因为在我们的研究中,我们的目的是评估症状/并发症的流行率(血栓形成的结果),而不是实际疾病的流行率。在补充指标中提出了偏倚风险评估。
纳入研究的特征
共纳入36项研究。所纳入研究的特征见表1而且2.29项研究为回顾性研究,7项研究为前瞻性研究。27项研究来自欧洲(9项来自法国,6项来自意大利,3项来自荷兰,4项来自西班牙,2项来自英国,比利时、德国和瑞士各一项)。三项研究来自美利坚合众国。六项研究来自中国。共有28项临床研究和8项影像学研究。大多数研究对COVID-19的诊断需要采用实时聚合酶链反应(RT-PCR)检测SARS-CoV-2,但也有部分研究基于临床高度怀疑,没有PCR结果。在临床研究中,16项和5项研究报告了仅在ICU的结局发生率[2,3.,8,14,15,16,17,18,19,20.,21,22,23,24,25,26]或非icu设置[27,28,29,30.,31),分别。7项研究报告了ICU和非ICU环境中预后的发生率[4,9,10,32,33,34,35].六项研究报告了静脉和动脉血栓形成[2,14,16,18,21,33].29项研究仅报道了静脉血栓事件,一项研究仅报道了动脉血栓事件[4].29项研究中有23项报告了静脉血栓的结果,使用了抗凝预防。影像学研究中,有6项研究主要集中在所有住院患者的CTPA [36,37,38,39,40,41], 2项研究集中在非icu环境下使用压缩超声(CUS) [42,43].
临床研究
重症监护室静脉血栓栓塞
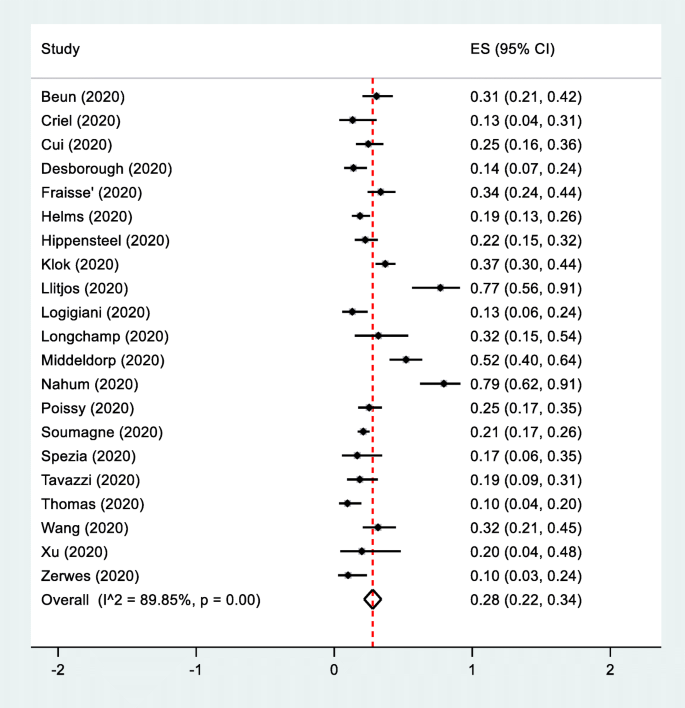
共纳入21项临床研究。ICU收治的1766例COVID-19患者中有465例发生静脉血栓栓塞。总静脉血栓栓塞(包括DVT和PE)的合并发生率为28% (95% CI, 22-34%, I2= 89.5)1).PE的合并发生率为3% (95% CI, 2-4%, I2= 94.3)。DVT的合并发生率为15% (95% CI, 11-20%, I2= 92.6)(图S1和S2在补充索引中)。
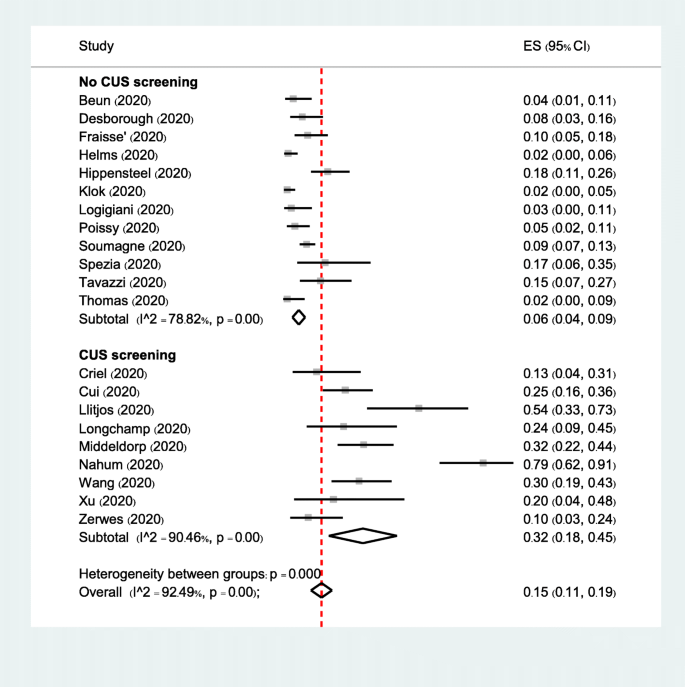
基于抗凝预防、东方或西方国家和CUS筛查的VTE亚组分析没有显示出亚组间的显著差异(图S3.- s5在补充索引中)。当关注DVT的发生率时,基于CUS筛查的亚组分析显示了显著的相互作用(p< 0.001)。在12项未进行CUS筛查的研究中,DVT的发生率为6% (95% CI, 4-9%),而在9项进行CUS筛查的研究中,DVT的发生率为32% (95% CI, 18-45%)(图。2).
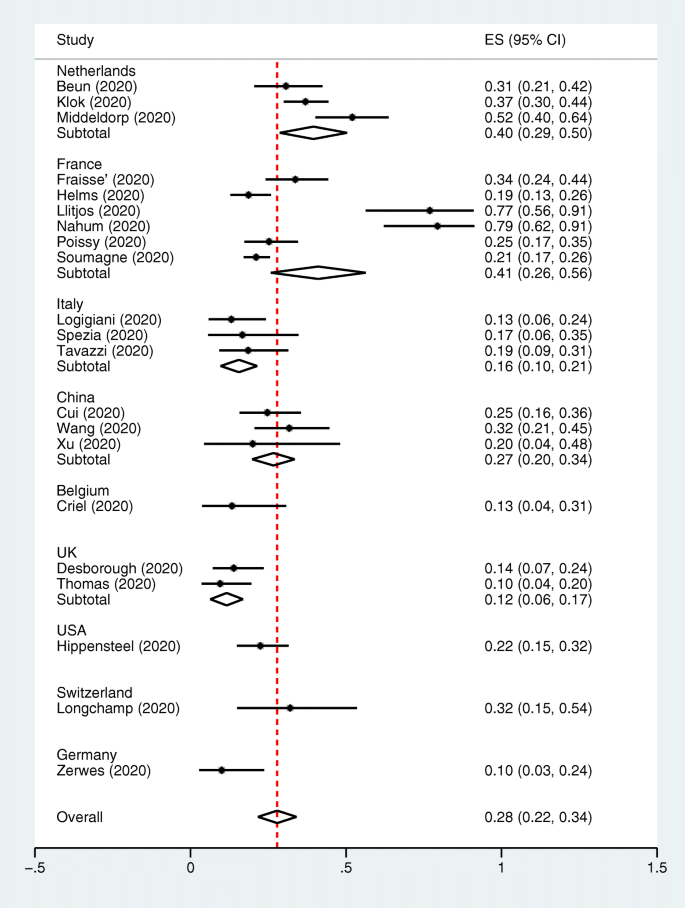
总体而言,来自荷兰、法国、中国、意大利和英国的研究显示VTE的合并发生率分别为40% (95% CI, 29-50%)、41% (95% CI, 26-56%)、27% (95% CI, 20-34%)、16% (95% CI, 10-21%)和12% (95% CI, 6-17%)。瑞士、美国、比利时和德国的研究均显示VTE发病率分别为32% (95% CI, 15-54%)、22% (95% CI, 15-32%)、13% (95% CI, 4-31%)和10% (95% CI, 3-24%)(图。3.).
各个国家ICU临床研究中静脉血栓栓塞的合并发生率。基于国家ICU背景下静脉血栓栓塞发生率亚组分析森林图。三项研究来自荷兰,334名患者中有130人发生静脉血栓栓塞。来自法国的6项研究中,784名患者中有212人发生静脉血栓栓塞。意大利的三项研究中,145名患者中有23人发生静脉血栓栓塞。来自中国的三项研究中,162例患者中43例发生静脉血栓栓塞。在比利时的一项研究中,30名患者中有4名发生静脉血栓栓塞。英国的两项研究显示142例患者中有17例发生静脉血栓栓塞。在瑞士的一项研究中,25名患者中有8名发生静脉血栓栓塞。在美国的一项研究中,107例患者中有24例发生静脉血栓栓塞。 One study from Germany where VTE occurred in 4 of 40 patients
非icu情况下静脉血栓栓塞
共有10项报告非icu环境下VTE事件的临床研究被纳入分析。1662例在普通病房住院的COVID-19患者中,171例总静脉血栓栓塞的合并发生率为10% (95% CI, 6-14%, I2= 96.8)。PE的合并发生率为0%。DVT的合并发生率为1% (95% CI, 1-2%, I2= 96)(图S6- s8在补充索引中)。
没有进行基于抗凝预防的VTE亚组分析,因为所有患者都进行了抗凝预防。在基于东方或西方国家的亚组分析中,没有显著的相互作用。基于CUS筛查的亚组分析显示,亚组之间存在显著的相互作用(p= 0.007)。在8项CUS筛查亚组的研究中,VTE的发生率为12% (95% CI, 7-17%)。在无CUS筛查亚组的2项研究中,VTE的发生率为5% (95% CI, 2 - 6%)(图S9- s10在补充索引中)。
重症监护室的动脉血栓形成
在ICU环境下,共有7项临床研究报道了动脉血栓事件,包括心肌梗死、缺血性卒中和肢体缺血。ICU收治的713例COVID-19患者中有30例发生动脉血栓形成。总动脉血栓形成的合并发生率为3% (95% CI, 2-5%, I2= 4.111在补充索引中)。
非icu环境下的动脉血栓形成
两项临床研究报告了非icu环境下的动脉血栓事件,包括缺血性卒中和心肌梗死。非icu收治的453例COVID-19患者中有10例发生动脉血栓形成。总动脉血栓的合并发生率为2% (95%CI, 0-3%, I2= 0)12在补充索引中)。
死亡率
6项临床研究报告了静脉血栓栓塞患者在ICU中死亡的数量。总死亡率为6% (3-10%,I2= 63.813在补充索引中)。
成像研究
共纳入8项影像学研究。在对需要住院治疗的COVID-19患者进行的949例影像学检查中,有261例发现了静脉血栓栓塞。总静脉血栓栓塞的合并发生率为29% (95% CI, 15-42%, I2= 97.5)14在补充索引中)。由于每项影像学研究都聚焦并报道了一种特定类型的影像学,我们分别分析了CTPA或CUS研究的影像学研究。在6项聚焦CTPA的影像学研究中,PE的合并发生率为26% (95% CI, 21-31%, I2= 40.8)。在2项聚焦于CUS的影像学研究中,DVT的合并发生率为0%(图S15-16在补充索引中)。
对于以CTPA为主的影像学研究中报道的PE位置,有一项研究没有报道血栓的位置,有一项研究同时报道了亚节段、节段和大叶动脉血栓的位置。四项CTPA成像研究报告了远端(亚节段,节段动脉)和近端(大叶和更近端)动脉血栓的位置。在检测到的144例PE中,远端PE 81例(56%),近端PE 36例(35%)。
讨论
由于住院COVID-19患者血栓栓塞风险增加的证据出现,一些观察性研究报告了静脉或动脉血栓形成的具体结果。我们系统地搜索并说明了在各种临床情况下静脉和动脉血栓栓塞的合并发生率。我们发现需要ICU住院的患者VTE发生率(28%)高于非ICU住院的患者(10%)。多项研究显示d -二聚体和纤维蛋白原水平明显升高,反映了COVID-19 ICU患者的高凝状态[20.,45].假设在临床重症COVID-19肺炎中,病毒复制引起的炎症介质大量释放可能是内皮损伤和血管内血栓形成的原因[46].我们的研究结果支持临床严重程度与COVID-19引起的高凝状态之间的关联。
在ICU环境中,VTE的合并发生率为28%,具有很高的异质性。预先指定的亚组分析,包括抗凝预防,提供了类似于主要分析的结果。亚组分析的解释需要谨慎,因为只有4项研究没有使用抗凝预防。此外,在使用抗凝预防的研究中,抗凝预防的标准和剂量各不相同。然而,我们的数据显示,在ICU环境中,抗凝预防VTE突破的发生率约为29%。对于临床严重或需要入住ICU的COVID-19患者,预防性强抗凝可能不够。高强度抗凝剂是否能有效预防COVID-19危重患者静脉血栓事件尚不清楚。一些观察低分子肝素预防适当强度的随机对照试验仍在进行中。
我们发现ICU中VTE的高发可能是由于DVT的发生,而不是PE。PE的合并发生率低于我们的预期。当我们根据国家进行事后亚组分析时,来自荷兰和法国的研究报告了较高的PE汇总发病率,范围为17%至27%,而来自意大利和英国的研究报告了较低的PE发病率,范围为3%至7%。发病率在国家之间的显著差异反映了报告发病率较高的国家有更严格的诊断检查程序。其他混杂因素也可能促成这一发现。CTPA的适应症在不同的研究中有所不同。大多数研究基于临床怀疑进行CTPA,而一些研究基于高d -二聚体水平或仅在DVT患者中进行CTPA。一些研究没有提及实施CTPA或CTPA的指征,这可能低估了PE的发生率。
在中国,ICU的静脉血栓栓塞发生率为26%。在我们泰国的学术中心,我们也在严重的COVID-19肺炎患者中发现了大量的PE。14例需要ICU收治的重症肺炎中,有3例出现症状性PE。事件发生时,所有3例患者均未接受抗凝预防治疗[47].因此,我中心重症重症患者静脉栓塞发生率为21.4%。130例非重症COVID-19患者无静脉血栓栓塞。值得注意的是,我们没有对我们的患者进行常规的CUS筛查。
在进行CUS筛查的研究中,ICU环境中DVT的发生率明显高于未进行CUS筛查的研究(分别为32%和6%)。尽管这一发现与预期一致,因为成像越多,检测到的DVT事件就越多。CUS在ICU中检测无症状DVT的意义仍存在争议。CUS检测到的DVT高发是否对PE的发展或死亡率有影响尚不清楚。鉴于SARS-CoV-2传播给医护人员的风险很高,最近的专家指南建议不要对需要入住ICU的COVID-19患者进行常规CUS筛查[48].
在非icu环境中,COVID-19静脉血栓栓塞的发生率为10%。基于CUS筛查的亚组分析显示有显著的相互作用。然而,亚组分析的可信度较低。大多数VTE发生率由Zhang等人的研究中以DVT为主(DVT发生率=42%)和Mazzaccaro等人的研究中以PE为主(PE发生率分别为72%)[28,31].在Zhang的研究中,37%的患者接受了抗凝预防,而在其他研究中,超过80%的患者接受了抗凝预防。在Xu和同事在中国的另一项研究中[10], 22%的患者也部分给予抗凝预防,但DVT的发生率相当低(1%)。这可能是由于静脉血栓栓塞基线风险的差异,在Zhang的研究中,高危静脉血栓栓塞患者(Padua评分≥4分)的比例远高于Xu等的研究(65% vs. 7%)。在Mazzaccaro的一项研究中,PE的高发可能是由于CTPA筛查了所有患者的PE,而不是那些临床怀疑的患者。总的来说,静脉血栓栓塞在非icu环境中的发生率较低。在非icu环境下应考虑抗凝预防,尤其是静脉血栓栓塞高危患者。
在CTPA检测到PE事件或CUS检测到DVT的影像学研究中,PE和DVT的发生率分别为26%和33%。大多数研究选择了CTPA或CUS患者,无论其临床严重程度如何。因此,解释是有限的。CTPA成像结果显示血栓多发生在远端(亚节段和节段动脉),而不是近端肺动脉。这可能反映了内皮损伤和局部炎症引起的微血管血栓形成[46,49].
有关静脉栓塞相关死亡的数据有限。很少有研究报道了静脉血栓栓塞患者的死亡结局,但不能假设所有患者的死亡都与静脉血栓栓塞相关。许多临床和实验室因素,包括年龄、性别、使用SOFA评分评估的临床严重程度以及高d -二聚体与死亡率相关[50,51].
很少有动脉血栓事件的报道。以缺血性脑卒中为主,心肌梗死较少。虽然一些病例报告和病例系列表明动脉血栓形成的风险可能增加,但我们没有将这些研究纳入分析,因为没有可用的数据来计算发病率,而且研究设计受到选择偏差的影响。
我们的研究有几个优势。我们进行了系统的文献检索,包括不受语言限制的灰色文献。全文合格性和偏倚风险由两名独立研究人员审查。然而,也有一些限制。大多数研究是回顾性设计,样本量小。因此,他们受到了选择偏倚的风险。在大多数分析中,组间存在高度异质性2可能不是患病率荟萃分析中真正异质性的可靠指标[52].一个事后亚组分析能够证明亚组效应,但预先指定的亚组分析没有显示显著的相互作用。并非所有ICU患者均常规行CTPA检测PE。因此,PE的真实发生率可能被低估。然而,大多数研究基于临床怀疑进行CTPA,这代表了临床显著的PE。
结论
ICU和非ICU患者VTE发生率分别为28%和10%。在纳入CUS筛查方案的研究中,DVT的发生率明显更高。重症监护病房ATE的发生率较低。应对所有COVID-19住院患者采取静脉血栓栓塞预防措施,特别是在ICU环境中。由于大约四分之一入住ICU的患者发生静脉血栓栓塞,因此强烈建议仔细监测患者的静脉血栓栓塞及其并发症。目前正在研究优化抗凝剂给药以预防静脉血栓栓塞。
数据和材料的可用性
不适用。
改变历史
2020年12月29日
本文的修订版已经发表,可以通过原文访问。
缩写
- COVID-19:
-
2019冠状病毒病
- 静脉血栓栓塞:
-
静脉血栓栓塞
- 体育:
-
肺栓塞
- 深静脉血栓形成:
-
深静脉血栓形成
- 吃:
-
动脉血栓栓塞
- 置信区间:
-
置信区间
- 加护病房:
-
重症监护室
- 客户:
-
压缩超声
- CTPA:
-
ct肺血管造影术
- 英国:
-
联合王国
- 美国:
-
美利坚合众国
- SARS-CoV-2:
-
严重急性呼吸综合征冠状病毒2
- rt - pcr:
-
实时聚合酶链反应
参考文献
康纳斯JM,利维JH。COVID-19及其对血栓和抗凝的影响。血。2020;135(23):2033 - 40。
Helms J, Tacquard C, Severac F, Leonard-Lorant I, Ohana M, Delabranche X,等。严重SARS-CoV-2感染患者血栓形成风险高:一项多中心前瞻性队列研究重症监护医学2020;46(6):1089-98。
普瓦西J, Goutay J, Caplan M, Parmentier E, Duburcq T, Lassalle F,等。COVID-19患者的肺栓塞:认识到患病率增加。循环。2020;142(2):184 - 6。
毛林,金华,王敏,胡勇,陈松,何强,等。武汉2019冠状病毒病住院患者的神经学表现《美国医学会神经杂志》2020;10:10。
张志刚,张志刚,张志刚,张志刚,张志刚,等。与Covid-19感染相关的严重动脉血栓形成。血栓决议2020;192:75-7。
贝洛斯塔R, Luzzani L, Natalini G, Pegorer MA, Attisani L, Cossu LG,等。COVID-19肺炎患者急性肢体缺血中华血管外科杂志。2020;S0741-5214(20): 31080-6。
张志刚,张志刚,张志刚,张志刚,等。大血管卒中是新冠肺炎在年轻人中的表现特征。中华外科杂志2020;32(2):342。
Llitjos JF, Leclerc M, Chochois C, Monsallier JM, Ramakers M, Auvray M,等。COVID-19重症抗凝患者静脉血栓栓塞事件高发。中华血栓血液学杂志,2020;18(7):1743-6。
Middeldorp S, Coppens M, van Haaps TF, Foppen M, Vlaar AP, Muller MCA,等。COVID-19住院患者静脉血栓栓塞发生率分析。2020;05:05。
徐金福,王兰,赵兰等。COVID-19患者静脉血栓栓塞和出血的风险评估,2020年3月24日,PREPRINT(版本1)可在研究广场获得[+]https://doi.org/10.21203/rs.3.rs-18340/v1+].
Migliavaca CB, Stein C, Colpani V, Munn Z, Falavigna M;流行率评估-系统评价方法学组(PERSyst)。流行病学研究的质量评估:系统综述。临床流行病学杂志,2020;127:59-68。https://doi.org/10.1016/j.jclinepi.2020.06.039.Epub提前打印。PMID: 32679313。
Hoy D, Brooks P, Woolf A, Blyth F, March L, Bain C,等。评估患病率研究中的偏倚风险:现有工具的修改和评分者之间一致的证据。临床流行病学杂志,2012;65(9):934-9。
Nyaga VN, Arbyn M, Aerts M. Metaprop:执行二项数据元分析的Stata命令。《Arch Public Health》,2014;72(1):39。
Beun R, Kusadasi N, Sikma M, Westerink J, Huisman A. SARS-CoV-2感染患者血栓栓塞事件和明显的肝素耐药。中华血液病杂志2020;42(增刊1):19-20。
崔松,陈松,李霞,刘松,王峰。新型冠状病毒肺炎重症患者静脉血栓栓塞的流行病学分析。中华血液学杂志,2020;18(6):1421-4。
郭丽娟,郭丽娟,陈晓明,等。COVID-19重症ICU患者血栓性并发症累积发生率高的证实:一项最新分析血栓决议2020;191:148-50。
Tavazzi G, Civardi L, Caneva L, mongol S, Mojoli F. SARS-CoV-2患者的血栓事件:迫切需要超声筛查。重症监护医学2020;46(6):1121-3。
托马斯W,瓦尔利J,约翰斯顿A,西明顿E,罗宾逊M,希尔斯K,等。英国一家教学医院收治COVID-19重症监护患者的血栓并发症血栓决议2020;191:76-7。
Longchamp A, Longchamp J, Manzocchi-Besson S, Whiting L, Haller C, Jeanneret S,等。COVID-19重症患者的静脉血栓栓塞:一项深静脉血栓筛查研究的结果中华外科杂志,2020;4(5):842-7。
Spiezia L, Boscolo A, Poletto F, Cerruti L, Tiberio I, Campello E,等。重症监护室收治的急性呼吸衰竭患者的covid -19相关严重高凝状态。中华血液病杂志,2020;20(6):998-1000。
Fraisse M, Logre E, Pajot O, Mentec H, Plantefeve G, Contou D.重症COVID-19患者的血栓和出血事件:一项法国单中心回顾性研究。危重症护理。2020;24(1):275。
苏玛涅,拉斯卡罗,赫莱赫,贺莱特,赫尼,德霍尔特,等。2019年冠状病毒疾病急性呼吸窘迫综合征中肺栓塞的相关因素:一项375例患者的多中心研究重症监护探索者。2020;2(7):e0166。
李文杰,李文杰,李文杰,等。2019冠状病毒病(COVID-19)重症患者静脉血栓形成情况。美国医学会网络公开赛。2020;3(5):e2010478。
Desborough MJR, Doyle AJ, Griffiths A, Retter A, Breen KA, Hunt BJ。英国三级重症监护病房重症COVID-19患者经图像证实的血栓栓塞。血栓决议2020;193:1-4。
Zerwes S, Hernandez Cancino F, Liebetrau D, gosllau Y, Warm T, Markl B,等。CoViD-19感染重症监护病房患者深静脉血栓形成风险增加?初步的数据。Chirurg。2020;91(7):588 - 94。
希本斯蒂尔JA,伯纳姆EL,乔利SE。COVID-19重症患者静脉血栓栓塞的流行情况。中华血液病杂志,2020;19(3):344 - 344。
demmelo - rodriguez P, Cervilla-Munoz E, Ordieres-Ortega L, Parra-Virto A, Toledano-Macias M, Toledo-Samaniego N,等。COVID-19肺炎患者无症状深静脉血栓发生率和d -二聚体水平升高血栓决议2020;192:23-6。
张磊,冯霞,张东,蒋超,梅华,王杰,等。中国武汉COVID-19住院患者的深静脉血栓形成:患病率、危险因素和结局循环。2020;142(2):114 - 28。
Dubois-Silva Á, Barbagelata-López C, Mena Á, Piñeiro-Parga P, Llinares-García D, Freire-Castro S. 2019年非危重住院冠状病毒病患者肺栓塞及伴发近端深静脉血栓筛查。实习急诊医学2020;15(5):865-70。
Mestre-Gomez B, Lorente-Ramos RM, Rogado J, Franco-Moreno A, Obispo B, Salazar-Chiriboga D,等。COVID-19非危重症患者肺栓塞发生率。预测具有挑战性的诊断的因素。血栓溶栓杂志。2020:1-7。推进在线出版。https://doi.org/10.1007/s11239-020-02190-9.
Mazzaccaro D, Giacomazzi F, Giannetta M, Varriale A, Scaramuzzo R, Modafferi A,等。轻、中度COVID-19肺炎非icu患者无明显凝血功能障碍。中华临床医学杂志2020;9(6):1781。
王伟,孙强,鲍勇,梁敏,孟强,陈宏,等。武汉市88例COVID-19肺炎患者血栓栓塞事件危险因素分析中国:回顾报告;2020.
Lodigiani C, Iapichino G, Carenzo L, Cecconi M, Ferrazzi P, Sebastian T,等。米兰一家学术医院收治的COVID-19患者的静脉和动脉血栓栓塞并发症。意大利血栓决议2020;191:9-14。
Criel M, Falter M, Jaeken J, Van Kerrebroeck M, Lefere I, Meylaerts L,等。SARS-CoV-2患者静脉血栓栓塞:只是通风ICU患者的问题,还是有更多的问题?中国生物医学工程学报,2010;29(1):379 - 379。https://doi.org/10.1183/13993003.01201-2020.
Koleilat I, Galen B, Choinski K, Hatch AN, Jones DB, Billett H,等。2019年冠状病毒病住院患者双路诊断急性下肢深静脉血栓形成的临床特征。血管外科静脉淋巴系统紊乱:2020。s2213 - 333 x 30348 - 6(20)。推进在线出版。https://doi.org/10.1016/j.jvsv.2020.06.012.
Bompard F, Monnier H, Saab I, Tordjman M, Abdoul H, Fournier L,等。Covid-19肺炎患者的肺栓塞。中国生物医学工程学报,2010;29(1):379 - 379。https://doi.org/10.1183/13993003.01365-2020.
陈娟,王鑫,张松,刘波,吴欣,王勇,王鑫,杨敏,孙娟,谢艳。新型冠状病毒肺炎患者急性肺栓塞的临床表现。可用于SSRN 3548771。2020年3月1日。
Franco-López AEPJ, Vicente GN。COVID-19肺长龙栓塞。Angiografía con tomografía computarizada: resultados初步。JONNPR。5(6): 616 - 2020; 30。
李志强,李志强,李志强,等。新型冠状病毒肺炎肺CT血管造影与急性肺栓塞的相关性研究。放射学。2020;296 (3):E186-8。
莱昂纳德-洛朗特I, Delabranche X, Severac F, Helms J, Pauzet C, Collange O,等。COVID-19患者急性肺栓塞的CT血管造影及其与d-二聚体水平的关系放射学。2020;296 (3):e189 - 91。
彭志勇,张志强,张志强,等。急性肺栓塞和COVID-19。放射学,2020:201955。推进在线出版。https://doi.org/10.1148/radiol.2020201955.
Cattaneo M, Bertinato EM, Birocchi S, Brizio C, Malavolta D, Manzoni M,等。COVID-19的肺栓塞或肺血栓形成?推荐使用大剂量肝素预防血栓是合理的吗?血栓凝血2020;29:29。
Marone EM, Rinaldi LF。COVID-19患者深静脉血栓形成激增:初步数据和可能的解释中华血管外科杂志,2020;8(4):695 - 95。
郭丽娟,郭丽娟,陈晓明,等。COVID-19重症监护病房患者血栓并发症发生率分析。血栓决议2020;191:145-7。
潘尼加达M, Bottino N, Tagliabue P, Grasselli G, Novembrino C, Chantarangkul V,等。COVID-19重症监护室患者的高凝:血栓弹性成像结果和其他止血参数的报告。中华血液学杂志,2020;18(7):1738-42。
价格LC,麦凯布C,加菲猫B,麦汁SJ。血栓和COVID-19肺炎:血栓变厚!中国生物医学工程学报,2010;29(1):379 - 379。
Nanthatanti N, Phusanti S, Chantrathammachart P, Thammavaranucupt K, Angchaisuksiri P, Sungkanuparph S.左室血栓和肺栓塞:泰国COVID-19患者血栓形成的病例系列。中华实用外科杂志,2020;4(7):1224-9。
Moores LK, Tritschler T, Brosnahan S, Carrier M, Collen JF, Doerschug K,等。COVID-19患者静脉血栓栓塞的预防、诊断和治疗:CHEST指南和专家小组报告胸部。2020;158(3):1143 - 63。
张志刚,张志刚,张志刚,张志刚,等。COVID-19的内皮细胞感染和内皮炎。柳叶刀》。2020;395(10234):1417 - 8。
张娟,王鑫,贾鑫,李娟,胡凯,陈刚,等。中国武汉COVID-19患者疾病严重程度、无改善和死亡率的危险因素临床微生物感染,2020;26(6):767-72。
杨凯,盛勇,黄超,金勇,熊宁,姜凯,等。中国湖北省癌症和COVID-19患者的临床特征、结局和死亡危险因素:一项多中心、回顾性、队列研究《医学杂志》2020;21(7):904-13。
Borges Migliavaca C, Stein C, Colpani V, Barker TH, Munn Z, Falavigna M,等。如何对患病率进行系统评价?方法学研究。中国生物医学工程学报。2020;20(1):96。
确认
不适用。
资金
不适用。
作者信息
作者及隶属关系
贡献
K. B.和P. Numthavej设计了方法;k.b.和P.C.进行研究选择;K.B.和P. Numthavej进行数据提取、研究质量评估和分析;k.b.写了手稿;n.n., s.p., a.p., P. Niparuck和P. Angchaisuksiri对手稿进行了批判性的修改。作者阅读并批准最终的手稿。
相应的作者
道德声明
伦理批准并同意参与
不适用。
发表同意书
不适用。
相互竞争的利益
作者声明没有相互竞争的经济利益。
额外的信息
出版商的注意
伟德体育在线施普林格自然对出版的地图和机构从属关系中的管辖权主张保持中立。
这篇文章的原始版本被修改了:Pawin Numthavaj的家族名字被错误地写成了Numthavej。
补充信息
权利和权限
开放获取本文遵循知识共享署名4.0国际许可协议,允许以任何媒介或格式使用、分享、改编、分发和复制,只要您对原作者和来源给予适当的署名,提供知识共享许可协议的链接,并注明是否有更改。本文中的图像或其他第三方材料包含在文章的创作共用许可协议中,除非在材料的信用额度中另有说明。如果材料未包含在文章的创作共用许可协议中,并且您的预期使用不被法定法规所允许或超出了允许的使用范围,您将需要直接获得版权所有者的许可。如欲查看本牌照的副本,请浏览http://creativecommons.org/licenses/by/4.0/.创作共用公共领域奉献弃权书(http://creativecommons.org/publicdomain/zero/1.0/)适用于本条所提供的资料,除非在资料的信用额度中另有说明。
关于本文
引用本文
布尼瓦特,K.,昌特拉萨玛哈特,P.,努塔瓦杰,P.。et al。COVID-19患者血栓栓塞发生率:系统综述和荟萃分析血栓形成J18, 34(2020)。https://doi.org/10.1186/s12959-020-00248-5
收到了:
接受:
发表:
DOI:https://doi.org/10.1186/s12959-020-00248-5
关键字
- 新型冠状病毒肺炎
- 静脉血栓栓塞
- 动脉血栓栓塞
- 荟萃分析