摘要
背景
头痛是最常见的与covid -19相关的神经系统症状。我们旨在揭示COVID-19感染头痛的诊断线索,并调查大流行期间原发性头痛的病程。
方法
除了COVID-19的临床特征外,我们还开发了一份详细的基于网络的调查问卷,筛选头痛的特征和病程。参与者根据是否被诊断为COVID-19感染,既往或新发头痛进行分组。研究新冠肺炎相关头痛特征及其与其他临床特征的相关性。采用二元logistic回归模型区分与COVID-19相关的头痛特征。
发现
共有3458人参与调查,其中女性2341人,占67.7%,医护人员1495人,占43.2%,平均年龄43.21±11.2岁。其中确诊262人,男性126人(48.1%)。无新冠肺炎组的男性比例为31%(3196名参与者中有991名),组间性别差异显著(p< 0.000)。与COVID-19相关的头痛与嗅觉缺失/衰老和胃肠道疾病的关系更为密切(p< 0.000和p< 0.000),并表现出脉动、挤压、甚至刺痛等不同特征。Logistic回归分析显示,双侧头痛、持续时间72h以上、镇痛抵抗、是否为男性是区分新冠肺炎阳性患者与非新冠肺炎患者的重要变量(p= 0.04对于长时间和p< 0.000)。大多数患者未报告因大流行相关问题而加重先前的原发性头痛。
解释
双侧、长期头痛、对止痛药有抵抗力和男性在COVID-19患者中更常见,同时伴有嗅觉缺失/衰老和胃肠道不适。这些特征可能有助于在大流行期间诊断与COVID-19相关的头痛。
介绍
2019年底,由严重急性呼吸综合征冠状病毒2型(SARS-COV-2)引起的冠状病毒病-19 (COVID-19)首次在武汉出现[1]。除了许多其他医疗和社会后果外,这一流行病目前正在影响整个世界,造成大量死亡。正如病毒名称所示,COVID-19最常见的临床表现是以呼吸系统的表现为特征。然而,在临床谱中也注意到许多其他的症状,如嗅觉丧失、失忆、腹泻和头痛,并且患者数量越来越多[2]。少数报告显示,头痛是与covid -19相关的症状之一,在所有研究中显示出高度不同的发病率[3.,4,5,6]。
有一些研究和综述强调,最常见的神经系统症状是头痛,通常伴有高烧,而且头痛有时也被视为该病的第一症状[2,7]。最近的一项荟萃分析报告称,头痛的患病率为10.9%,具有高度的异质性[8]。因此,在急诊和门诊就诊的患者中详细询问是否存在头痛仍然是及时识别某些患者感染的重要步骤。
在临床观察和小病例系列中,与COVID-19相关的头痛被描述为急性发作,通常以不同于以往头痛的特征发生[9,10]。然而,没有关于头痛特征的系统数据。
另一个重要的问题是,在新冠肺炎大流行时期,偏头痛等既往严重头痛患者的情况。COVID-19本身或其心理社会学影响可能会造成更大的头痛负担,以及隔离问题,这些问题尚未得到彻底调查。
在这项研究中,我们旨在揭示与COVID-19相关的头痛特征及其相关性。我们的次要目的是调查没有COVID-19但在大流行期间出现头痛的参与者的既往头痛和新发头痛的特征和病程。
方法
设计一份基于网络的问卷
2020年3月我国首次出现新型冠状病毒肺炎疫情后,会诊病例的特殊头痛主诉和住院患者的一些明显头痛特征引起了我们的注意。为此,经过多轮在线讨论,头痛专家小组制定了一份详细的调查问卷,重点关注头痛特征,以及COVID-19的一些临床特征。
问题的数量尽量保持在可接受的范围内,以优化回答调查时的注意力,并在提交调查前由五位患者进行测试,以确保问题的清晰度。基于网络的、用户友好的技术设计是由伊斯坦布尔大学信息系的专家规划的。
筛查既往头痛特征,参照国际头痛疾病分类第3版(ICHD-3)标准进行头痛诊断[11]。对大流行期间头痛病程可能发生的变化以及感知到的诱发因素和相关特征进行了仔细询问。在COVID-19大流行之前和期间分别询问了持续时间、频率、病程、局部、头痛严重程度和治疗反应等重要特征。问卷还详细询问了参与者是否被诊断为新冠肺炎,以及相关患者的新冠肺炎感染症状。即使患者未被诊断为COVID-19,也评估了可能引发头痛的大流行生活方式的次要因素,如戴口罩、害怕感染等。该问卷共包括39个问题,根据人口统计学、既往头痛特征、报告的COVID-19感染特征以及大流行后头痛病程的详细信息,分为四个不同部分。
在伦理委员会批准(17.04.2020/520)后,通过社交媒体(使用Twitter, Instagram或Whatsapp)使用基于网络的链接(也适用于智能手机)邀请参与者。通过短信邀请伊斯坦布尔大学医学院医院的COVID-19出院患者自愿参与调查,以增加COVID-19感染相关头痛患者的数量。
纳入和排除标准
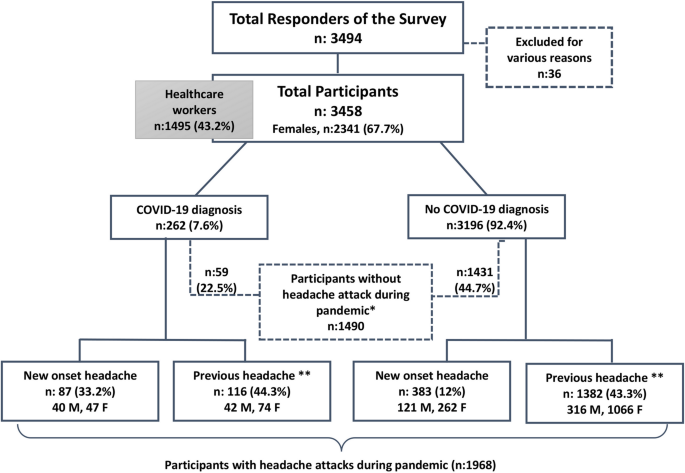
18岁以上的合格参与者-包括在症状中出现头痛的COVID-19感染患者或在大流行前出现任何类型头痛或出现新发头痛的患者。参与调查的志愿者根据是否被诊断为COVID-19感染进行分组。在我国的方案中,只有聚合酶链反应(PCR)阳性的患者才能被诊断为COVID-19。特别是鼓励医护人员参加这项研究。数字1显示了我们研究的流程图。未满18岁的参与者完成的调查或报告不一致的回答被排除在外。大流行期间无头痛症状的参与者未纳入统计分析。
研究期间
调查实施时间计划为15天,从2020年5月1日开始。虽然在几个小时内达到了很高的数字,但调查一直持续到这段时间结束,以纳入更多与COVID-19相关的头痛患者。
统计分析
对四组主要参与者进行描述性分析(图2)。1、表1);通过卡方检验和适当的t检验,比较患有或未患有COVID-19的参与者在COVID-19大流行之前是否存在头痛的头痛特征。采用二元logistic回归模型探讨COVID-19阳性和阴性病例头痛变量的差异。计算了显著感染相关特征的比值比,如嗅觉缺失/衰老和腹泻等胃肠道疾病。使用IBM SPSS Statistics Version 22p< 0.05为差异有统计学意义。
结果
共有3458名参与者(2341名女性)参与了我们的调查。在大流行期间有或没有头痛的主要组中,262例患者通过PCR诊断为COVID-19(图2)。1)。262例患者为新冠病毒阳性,其中女性136例(51.9%),医护人员89例(9.8%)。
COVID-19感染患者特征分析
在新冠病毒阳性组中,男性的比例为48.1%(262名患者中126名),而在新冠病毒阴性组中,这一比例为31%(3196名参与者中991名),性别差异明显(p< 0.000)。10.3%(262名参与者中的27名)的COVID-19感染患者报告头痛持续72小时以上,而COVID-19阴性组的4.1%(3196名参与者中的130名)报告头痛持续72小时以上。p< 0.000)。
在这项研究中,1968名感染或未感染COVID-19的参与者在大流行期间报告了头痛发作。其中714人(36.3%)患有偏头痛,1077人(54.7%)根据ICHD-3诊断为紧张性头痛(TTH)。表中显示了这些在大流行期间出现头痛的患者的头痛特征、伴随特征、治疗反应(根据是否有头痛病史)1,相对。在感染COVID-19的人群中,弥漫恐惧症的报告更为频繁。大多数COVID-19病例(71%)出现恶心和胃肠道症状,例如,超过一半的患者出现腹泻/胃痛。有趣的是,与有新发头痛史的患者相比,COVID-19患者中既往头痛患者的搏动质量更为明显。
绝大多数既往头痛的COVID-19患者(112名应答者中有89人,79.5%)报告说,他们在感染期间新出现的头痛与通常的头痛不同;其中,50%(56名参与者)表示这种新的头痛是完全不同的,而29.5%(33名参与者)报告了一些差异,尽管有一些类似于以前头痛的特征。另一方面,在没有COVID-19诊断但先前有头痛的参与者中,62.7%(1252名应答者中的785人)透露他们的头痛与先前的发作相同。其中,只有13.9%(174名参与者)的头痛发作完全不同,而23.4%(293名参与者)的头痛发作部分不同。
先前头痛的严重程度与接受COVID-19诊断无关;COVID-19阳性患者报告轻度头痛的比例为26.6%(128名应答者中的34名),中度头痛的比例为47.7%(61名参与者),严重头痛的比例为23.4%,非常严重(依赖于床位/医院)的比例为2.3%(3名参与者)。相应的头痛强度率在COVID-19阴性参与者中分别为27.7%(1747名应答者中的484人)、46.7%(816名参与者)、21%(367名参与者)和4.6%(80名参与者)。
在所有262名被诊断为COVID-19的患者中,40%(104名参与者)报告高烧(超过38°C), 49.2%(128名参与者)严重咳嗽,48.3%(125名参与者)喉咙痛,33.5%(87名参与者)呼吸急促。另一方面,该组的腹泻/胃痛发生率为57.7%(150人),嗅觉缺失/失忆发生率为60.4%(157人)。59例(22.5%)COVID-19阳性患者既往有头痛,在参与调查时的2个月大流行期间没有头痛。65.4%(170人)的COVID-19阳性患者至少有一名密切接触者,90.1%的患者处于隔离状态。
研究人群中头痛的诱因
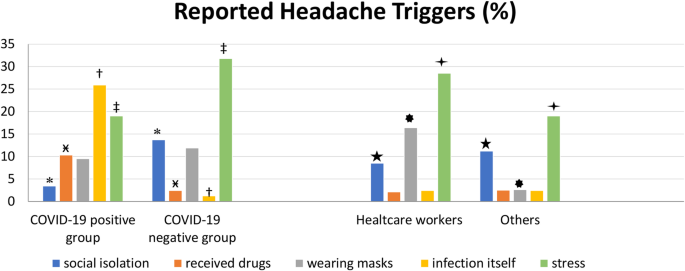
参与者报告的头痛触发因素在COVID-19阳性和阴性病例中的比较如图所示。2;该图的第二部分显示了医护人员报告的触发因素与其他人的比较。我们注意到压力是最常见的触发多达30%的参与者如图所示。2社交隔离引发的头痛在没有COVID-19的患者中值得注意。另一方面,被诊断为COVID-19的患者也报告说感染本身和药物是头痛的诱因。
大流行期间参与者头痛的过程
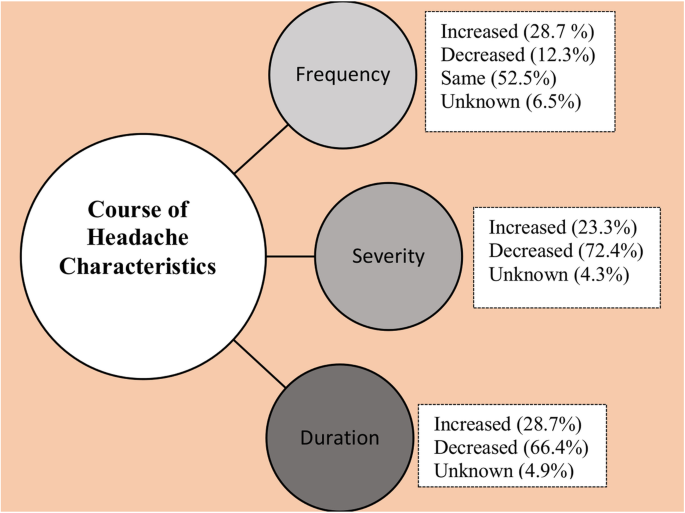
大流行后报告的头痛病程变化见图。3.。在回应的1886例患者中,23.3%报告头痛严重程度增加,28.7%报告头痛持续时间增加,最后14%报告伴随症状恶化。其中12.3%的患者头痛频率明显降低。
我们的分析显示,在已有偏头痛诊断的患者中,在接受COVID-19诊断的患者中,脉动性头痛特征的频率从60.5%(542名患者中的328名)下降到55%(40名患者中的22名)。然而,与没有既往头痛的COVID-19阳性患者相比,后者的比率仍显着高于34.1%(91例中有31例)。p= 0.033)。
既往头痛和镇痛无反应性的恶化与COVID-19参与者的年龄没有任何差异。
COVID-19相关头痛的区分变量
COVID-19感染头痛患者的重要区分变量汇总于表中2并绘制为图。4,计算出比值比(OR)。根据我们的研究结果,双侧头痛、持续时间超过72小时、男性、镇痛药抵抗、胃肠道症状和嗅觉缺失/衰老的存在表明与COVID-19感染相关的头痛风险增加。
此外,对日常生活中可观察到的显著头痛变量进行二元logistic回归计算,以区分COVID-19相关头痛。模型总结显示- 2对数似然比为1003.6 (Nagelkerke R平方:0.105),使用该模型可以正确分类88.6%的COVID-19患者,截断值为0.5。我们没有在分析中输入感染相关特征,因为它们是COVID-19的明确线索,并且没有出现在对照病例中。我们的研究结果显示,双侧头痛、持续时间超过72 h、男性性别和镇痛耐受性是区分COVID-19阳性患者和阴性患者的重要变量,统计水平为p= 0.04对于长时间头痛和p其余变量< 0.000(补充表)1)。
讨论
对大流行中新出现的头痛特征的首次仔细分析表明,与其他常见感染结果相比,与COVID-19相关的头痛与嗅觉缺失/衰老和胃肠道不适的关系更为密切。双侧头痛、持续时间72h以上、男性、镇痛耐受性是区分阳性和阴性患者的重要变量。虽然我们预计由于与流行病有关的问题,原发性头痛会显著恶化,但这种情况只发生在不到三分之一的参与者身上,主要与压力有关。
COVID-19相关头痛的性别差异
尽管众所周知,头痛在女性中占主导地位,而且超过三分之二的调查参与者是女性,但男性患者报告的与COVID-19相关的头痛比例很高。这一有趣的发现在一定程度上与COVID-19在男性中的优势相一致,报告的比例在56-73%左右[12,13,14]。可以假设,这种反向的性别优势可能与男性更常见的动脉粥样硬化和高血压等合并症有关。然而,偏头痛发病率高出近三倍的女性在与COVID-19相关的头痛中仍可能超过男性[12,15]。因此,这一发现是一个需要进一步仔细阐述的引人注目的观点。鉴于男性在COVID-19病例中的风险较高,可以推测女性激素或血管紧张素转换酶2 (ACE-2)在X染色体上的位置起保护作用[9,12]。此外,对SARS- CoV-2进入细胞至关重要的ACE-2表达水平在性别之间存在差异[14]。有证据表明,在其他病毒感染中,女性的免疫活动更有效[16]。我们很容易推测,SARS-CoV-2可能会触发X染色体中与先天免疫相关的一些沉默基因,因此两条X染色体可能会更有效、更平衡地对抗COVID-19相关的免疫通路过度激活。此外,在一些模型中,雌激素和黄体酮部分通过炎性小体激活具有抗炎作用[17]。ACE还影响主要组织相容性复合体(MHC) I类和MHC II类肽的显示[18]。因此,进一步研究这些与性别相关的差异,可能会为我们找到新的预防COVID-19的方法提供一些线索。
根据我们的发现,与COVID-19相关的头痛的可能机制
与COVID-19相关的头痛的潜在机制目前尚不清楚[9]。根据我们的研究结果显示,头痛与嗅觉缺失/听觉障碍之间的密切关系,病毒直接侵入鼻腔或口腔的三叉神经末梢似乎是头痛最合理的机制之一。一些冠状病毒显示出嗜神经性,在人脑中观察到前sars冠状病毒[19,20.]。因此,SARS-CoV-2也很有可能通过脑神经进入神经系统。自中国首次观察以来,世界各地有许多报告显示,嗅觉丧失的患病率在5-85%左右。[21,22]。这些深刻的差异可能与年轻的症状较轻的门诊患者之间的病毒载量差异和不同的个体免疫反应有关,他们渴望报告自己的症状,相反,患有突出呼吸问题的严重COVID-19住院患者可能低估了这种相对较轻的问题。众所周知,问卷调查和客观测量在方法上存在差异,前者的患病率大多较低。尽管如此,在我们的研究中,嗅觉缺失/衰老的比例还是很高的。这两种截然不同的问题是由不同的神经引起的,在日常生活中不易区分,因此在我们的研究中,嗅觉缺失和老年痴呆被一起评估。值得注意的是,根据我们的研究结果,鼻塞和鼻漏经常被报道,但与嗅觉缺失和老年痴呆没有严格的相关性。虽然SARS-COV-2的跨突触转移尚未得到证实,但其他冠状病毒的这种跨突触途径的可能性已被记录[23]。从鼻腔进入嗅球,然后通过梨状皮质通过被动扩散和轴突运输扩散到脑干[24]。
除了上述头痛特征和COVID-19相关呼吸道症状外,评估这些患者时应考虑腹痛和腹泻[3.,4,5,25]。我们的研究发现,在一半以上的COVID-19病例中,腹泻/胃痛等胃肠道症状的发生率很高,头痛伴随症状的恶心率也很高(71%)。中国此前一份关于非典型症状的有趣报告显示,21.6%的患者有胃肠道症状,并伴有头痛,与没有胃肠道症状的患者相比,这一数字更高[26]。头痛与胃肠道症状的有趣关系也带来了一些有趣的机制,包括增加循环钙基因相关肽(CGRP)水平和“肠脑轴”概念,其中几种炎症介质,如白细胞介素-1β (IL-1 β),白细胞介素-6 (IL-6),白细胞介素-8 (IL-8)和肿瘤坏死因子-α (TNF-α),除了肠道微生物群和神经肽,包括CGRP被认为在这种相互作用中起作用。另一个相关的考虑是全身性CGRP升高,可能是由血管紧张素II和IL-6水平引起的,因为CGRP明显与三叉神经血管激活相关,导致头痛,胃肠道运动增加导致腹泻,进一步引发炎症和血管水肿[9,27]。再加上异常高的老年嗅觉缺失率(60.4%),这些数据可能会引导我们了解病毒在大脑中的途径。因此,我们也可能认为,除了头痛之外,这种新型冠状病毒的神经元入侵还可能导致脑干部位的网络功能障碍。恶心和呕吐是偏头痛的胃肠道症状,但腹泻是与COVID-19头痛相关的独特胃肠道特征,这清楚地表明,相反的影响因素在SARS-CoV-2感染的肠道和三叉神经中起作用。
与全身性病毒感染有关的头痛(无脑膜脑炎体征)见《国际头痛疾病分类-3》。到目前为止,这个实体的潜在机制还没有被阐明。关于其特征,注意到中度/重度弥漫性疼痛,通常伴有发烧[11]。然而,在我们的分析中,头痛与发烧的关联似乎不是决定性的(在所有患有头痛的COVID-19患者中,只有40%报告高烧)。此外,如表所示,鼻窦炎和其他呼吸道症状似乎不能解释这些病例中的头痛1。因此,对于这种新出现的与COVID-19相关的头痛,将其与发烧或上呼吸道症状的“因果”关系简单化的观点是无法解释的。
大流行期间头痛的病程和报告的头痛诱因
根据我们的调查,大多数已经患有头痛的患者很容易注意到,如果他们患有与COVID-19相关的头痛,这是一个不同的问题。在最近的一份病例报告中,作者强调有必要考虑继发性头痛,即使患者患有慢性偏头痛,也要考虑在COVID-19背景下与中枢神经系统感染相关的继发性头痛[28]。另一方面,同样有趣的是,22.5%之前患有头痛的COVID-19阳性病例在大流行期间和感染期间没有头痛。这些病例中没有头痛的原因没有明确的解释;与病毒载量、传播途径或个体差异有关的原因可能起作用。其他有趣的数据是,在大流行期间,尽管存在明显的压力条件,但病程稳定(53%),甚至发作频率降低(12%),并且先前存在的头痛的严重程度降低。社会孤立可能有助于避免有压力的社会互动;在大流行期间,可以花更多的时间在家,从而实现健康饮食和轻度体育活动,也减轻了日常工作生活的压力;所有这些都可能是头痛结果好于预期的原因。
头痛的触发因素在感染和未感染COVID-19的参与者之间显示出显着差异。在没有COVID-19的患者中,压力和社会隔离更频繁地引发头痛,而被诊断为COVID-19的患者也报告感染本身和药物是头痛的诱因。此外,戴口罩和压力都是头痛的主要诱因,医护人员比其他人报告的频率更高。与我们研究中的其他参与者相比,标准的卫生预防措施似乎降低了没有显示出COVID-19风险增加的医护人员的风险。据德国报道,由于采取了标准的卫生措施,一家三级医院的SARS-CoV-2总体血清阳性率较低[29]。
COVID-19相关头痛的其他区别特征和关联
据报道,非住院成人COVID-19感染的临床特征与住院患者不同,需要更多地认识到这一更广泛的临床症状[30.]。在新冠肺炎相关神经系统症状中,头痛居于首位,是门诊最常见的主诉[31]。因此,在就诊开始时甚至在远程医疗就诊时识别COVID-19患者至关重要。在这项研究中,我们提供的证据表明,持续48-72小时的双侧头痛和镇痛药抗药性头痛表明与其他继发性头痛相似的COVID-19感染的可能性。COVID-19患者搏动和按压特征的有趣分布见表1研究表明,搏动型在有头痛病史的患者中更为明显;这可能表明个体背景在covid - 19相关头痛的最终表型表现中很重要。COVID-19感染可能在伤害感受中发挥协同作用,使用与偏头痛等原发性头痛相似的三叉神经血管复合体通路。然而,脉动、按压甚至刺痛等不同特征可能表明,与COVID-19相关的头痛出现涉及不止一种机制。一名确诊为COVID-19的头痛专家的病例报告也指出,基于一个病例(他自己),在COVID-19感染期间可以看到几种类型的头痛[32]。我们的数据是横截面设计;尽管有多种选择,但许多参与者只选择了一种。另一个有趣的发现是,感染COVID-19的参与者比没有感染COVID-19的参与者更频繁地经历恐惧症,在没有头痛的亚组之间达到统计学意义。此外,新冠肺炎患者中弥漫恐惧症的发生率更高,这也可能与嗅觉功能障碍有关。需要进一步开展基础研究,明确新冠肺炎相关头痛的发病机制,揭示病毒等环境因素对头痛发病机制的影响,使大流行灾难成为机遇。
本研究的局限性和优势
这项研究有一些局限性。首先,我们通过问卷调查来了解头痛的特点;结果是基于患者的回答,在所有调查研究中都存在众所周知的报告偏倚的可能性。其次,COVID-19患者没有经过医生或头痛专家的检查。此外,我们的问卷是基于网络的调查,因此,只有能够使用新技术设备的个人,因此可能更年轻和受过教育的人可以参与研究。在参与者中,也可能有一些患者由于缺乏其他伴随症状而未进行COVID-19检测。此外,在调查时,严重的COVID-19患者不包括在内。
我们研究的主要优势在于,在大流行日益严重的阶段,大量的人在很短的时间内参与了研究。我们使用了一份详细的专门问卷来调查以前和现在头痛的各种特征,包括交叉问题,以避免误解。参与者给出的答案也经过仔细检查,以尽量减少差异。此外,医疗工作者的存在,达到近一半的参与者增加了研究的可靠性。
结论
根据我们的研究结果,COVID-19大流行似乎对患有和未患有COVID-19的个体的头痛特征和病程有特殊影响。我们发现,除了其他感染症状外,男性、双侧、长期头痛和镇痛药耐药性在COVID-19感染患者中更常见,同时伴有嗅觉缺失/衰老和胃肠道不适。我们建议这些特征可能在大流行期间头痛患者的临床评估中诊断COVID-19感染。我们认为,与COVID-19相关的头痛应被视为一个单独的实体,在感染相关的继发性头痛中,具有不同的特征。
数据和材料的可用性
本研究是基于网络的问卷调查,数据不适用。
缩写
- COVID-19:
-
2019冠状病毒病
- 冠2:
-
严重急性呼吸综合征冠状病毒
- ACE-2:
-
血管紧张素转化酶
- 肿瘤坏死因子-α:
-
肿瘤坏死因子-α
- il - 1β:
-
Interleukin-1β
- il - 6:
-
白细胞介素- 6
- 引发:
-
Interleukin-8
- CGRP怎样:
-
钙基因相关肽
- t:
-
紧张性头痛
- ICD-3:
-
国际头痛疾病分类,第三版
- 聚合酶链反应:
-
聚合酶链反应
- MHC:
-
主要组织相容性复合体
- RR:
-
相对风险比
- 或者:
-
优势比
- GI:
-
胃肠
参考文献
关文杰,倪志勇,胡勇等(2020)2019年中国冠状病毒病临床特征。中华医学杂志32 (2):1708 - 1720
毛丽,金辉,王敏等(2020)武汉新型冠状病毒病住院患者神经系统特征分析。JAMA Neurol 77:1-9
Borges do Nascimento IJ, Cacic N, Abdulazeem HM等(2020)人类新型冠状病毒感染(COVID-19):范围回顾和荟萃分析。中华临床医学杂志(4):941
陈涛,吴丹,陈海等(2020)2019年113例冠状病毒病死亡患者临床特征的回顾性研究。BMJ 368: m1091
张欣,蔡慧,胡杰等(2020)影像学异常的SARS-CoV-2感染病例的流行病学、临床特征。国际传染病杂志(94):81 - 87
Kaur N, Gupta I, Singh H等(2020)6635例新冠肺炎患者的流行病学和临床特征分析。比较临床医学9:1-5
Ozdag Acarli AN, Samanci B, Ekizoglu E等(2020)从神经学家的角度看2019冠状病毒病(COVID-19):在与大流行的斗争中观察神经学的发现和症状。Arch神经精神病学57:154-159
Pinzon RT, Wijaya VO, Buana RB等(2020)2019冠状病毒病(COVID-19)的神经学特征:系统评价和荟萃分析。前神经病学杂志11:565
(2020) COVID-19是一个真正令人头痛的问题!头痛。60:1415 - 1421
Toptan T, Aktan C, Basari A, Bolay H (2020) COVID-19病例系列头痛特征分析;头痛可以是一个孤立的症状。头痛60:1788 - 1792
国际头痛学会头痛分类委员会(IHS)(2018)《国际头痛疾病分类》第3版。头痛38:1 - 211
程志军,单军(2020)2019新型冠状病毒:我们在哪里,我们知道什么。感染48:155 - 163
杨鑫,于勇,徐军等(2020)武汉市SARS-CoV-2肺炎危重患者临床病程及结局:单中心回顾性观察研究。柳叶刀呼吸医学8:475-481
[赵艳,赵志,王艳,周艳,马艳,左伟(2020)武汉2019-nCov推定受体ACE2单细胞RNA表达谱分析。][au:] [J]呼吸与急救医学[02:75 - 759
王艳,陈艳,秦强(2020)新型冠状病毒肺炎(COVID-19)独特的流行病学和临床特征需要特殊的控制措施。中华医学杂志[J] . 32 (2):568 - 576
Alon T, Doepke M, Olmstead-Rumsey J, Tertilt M (2020) COVID-19对性别平等的影响。Covid经济学实时审查论文4:62-85
Slowik A, Beyer C(2015)炎性小体是性类固醇的神经保护靶点。[J]中国生物医学工程学报(英文版)
Bernstein KE, Khan Z, Giani JF,曹达元,Bernstein EA,沈晓忠(2018)血管紧张素转换酶在先天免疫和适应性免疫中的作用。新约圣经14:325-336
丁勇,何磊,张强等(2004)SARS患者SARS相关冠状病毒(SARS- cov)的器官分布:对发病机制和病毒传播途径的影响。[J]病理学杂志203:622-630
顾军,龚娥,张斌等(2005)非典型肺炎多器官感染及其发病机制。[J]中国医学杂志(02):415 - 424
王晓明,王晓明,王晓明,等。新型冠状病毒肺炎患者嗅觉功能障碍的研究进展。[J] .中华血清学杂志,2010;30(5)。Doi:https://doi.org/10.18176/jiaci.0567。印刷前在线
刘建军,刘建军。(2020)新型冠状病毒病相关神经系统并发症。神经科学神经物理37:1-3
孟格林,吴志强,李志强(2002)猪冠状病毒(株)的研究。耶利米书33:7 - 308
Desforges M, Le Coupanec A, Dubeau P, Bourgouin A, Lajoie L, Dube M等(2020)人类冠状病毒和其他呼吸道病毒:被低估的中枢神经系统机会致病菌?病毒12(1):14。https://doi.org/10.3390/v12010014
黄超,王勇,李小荣等(2020)武汉市新型冠状病毒感染患者临床特征分析。柳叶刀395:497 - 506
金鑫,连建军,胡建辉等(2020)74例伴有胃肠道症状的新型冠状病毒感染2019 (COVID-19)的流行病学、临床和病毒学特征。肠道。69:1002 - 1009
Falkenberg K, Bjerg HR, Olesen J(2020) 2小时CGRP输注引起胃肠道多动:可能与CGRP抗体治疗相关。头痛。60:929 - 937。https://doi.org/10.1111/head.13795
Arca KN, Starling AJ (2020) COVID - 19肺炎背景下治疗难治性头痛:偏头痛还是脑膜脑炎?病例报告。SN比较临床:1-4。https://doi.org/10.1007/s42399-020-00369-y印刷前在线
Korth J, Wilde B, Dolff S等(2020)德国直接接触COVID-19患者的医护人员sars - cov -2特异性抗体检测。中华临床杂志[J], 28 (5): 444 - 444
Sharon H, Bergquist CP, Roberts DL, O'Keefe JB, Tong EJ, zrelloff J, Jarrett TL, Moore MA(2020)非住院成人COVID-19的人口统计学、临床和社会特征差异显著。SN比较临床医学:1-9。https://doi.org/10.1007/s42399-020-00453-3印刷前在线
Baykan B, Ertas M, Karli N等(2007)土耳其神经科门诊头痛负担。疼痛练习7:313-323
Belvis R(2020)新冠肺炎期间的头痛:我的临床病例和文献综述。头痛。60:1422 - 1426
致谢
本研究由伊斯坦布尔大学科研项目协调单位资助,项目编号为GAP-36802。问卷的网页和方便的设计是由伊斯坦布尔大学信息系的Vedat Kamer, Sevinç glseen和ba
资金
在创建网络问卷和接触患者阶段,我们得到了伊斯坦布尔大学科研基金的支持(项目编号:GAP-36802)。
作者信息
作者及单位
贡献
HB, AO, EKO, EE, BB设计了调查。ME做了统计分析。所有作者都起草了手稿。作者阅读并批准了最后的手稿。
相应的作者
道德声明
伦理批准并同意参与
伊斯坦布尔大学伊斯坦布尔医学院伦理委员会批准了该研究(17.04.2020/520)。
发表同意书
不适用。
相互竞争的利益
我们声明没有相互竞争的利益。
额外的信息
出版商的注意
伟德体育在线施普林格·自然对已出版的地图和机构关系中的管辖权要求保持中立。
补充信息
附加文件1:补充表。
基于头痛特征区分COVID-19患者与非COVID-19患者的Logistic回归分析模型。
权利和权限
开放获取本文遵循知识共享署名4.0国际许可协议,该协议允许以任何媒介或格式使用、共享、改编、分发和复制,只要您适当地注明原作者和来源,提供知识共享许可协议的链接,并注明是否进行了更改。本文中的图像或其他第三方材料包含在文章的知识共享许可协议中,除非在材料的署名中另有说明。如果材料未包含在文章的知识共享许可中,并且您的预期用途不被法律法规允许或超过允许的用途,您将需要直接获得版权所有者的许可。如欲查阅本许可证副本,请浏览http://creativecommons.org/licenses/by/4.0/。创作共用公共领域免责声明(http://creativecommons.org/publicdomain/zero/1.0/)适用于本文中提供的数据,除非在数据的信用额度中另有说明。
关于本文
引用本文
Uygun, O。,Ertaş, M., Ekizoğlu, E.et al。COVID-19大流行患者头痛特征的调查研究J头痛21, 121(2020)。https://doi.org/10.1186/s10194-020-01188-1
收到了:
接受:
发表:
DOI:https://doi.org/10.1186/s10194-020-01188-1
关键字
- COVID-19感染
- 头疼
- 偏头痛