摘要
目标
量化头部旋转和头部倾斜对阻塞性睡眠呼吸暂停(OSA)严重程度的影响。
设计
单臂干预研究。
设置
肺部专科门诊。
案例展示
10名被诊断为体位性阻塞性睡眠呼吸暂停的成年人,年龄在32岁至64岁之间,6名女性,4名男性,报告持续白天嗜睡和持续使用CPAP的健康问题。
干预
标准多导睡眠描记术,将头部角度传感器固定在前额,指导患者以不同的旋转和倾斜角度入睡,躯干以仰卧和非仰卧姿势入睡。
测量
阻塞性睡眠呼吸暂停的严重程度根据美国睡眠医学会指南进行评分。呼吸暂停低通气指数(AHI)和周围毛细血管氧含量(SpO2)饱和度测量在每个睡眠时期独特的头部旋转,头部倾斜和躯干位置。
结果
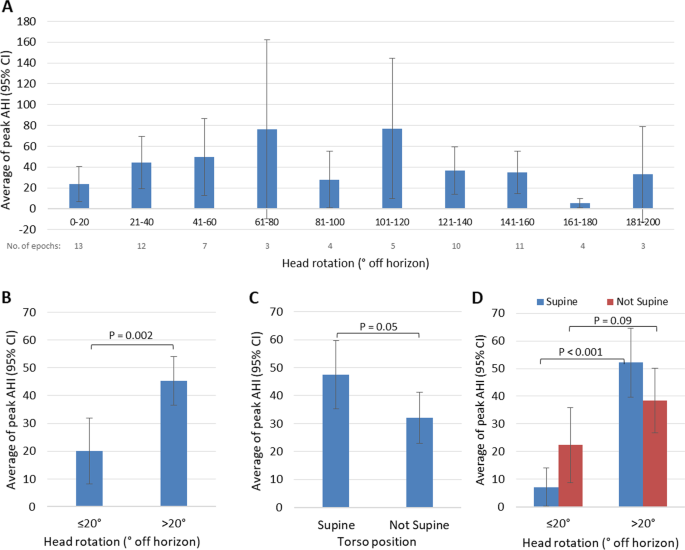
两名参与者(1名无呼吸暂停和1名中枢性睡眠呼吸暂停)被排除在外。其余8名受试者中,头部旋转≤高于地平线20°与>高于地平线20°相比,AHI峰值平均降低66%(范围18-88%)。头部旋转≤20°时AHI峰值平均值显著低于头部旋转> 20°时(20.0 vs 45.3,P= 0.002)。最低热点;2头部旋转≤20°明显高于> 20°(平均:90.6% vs 84.3%,P= 0.03)。在躯干仰卧位,头部旋转≤20°时AHI平均峰值明显低于> 20°时(7.1 vs 52.1,P< 0.001)。在躯干非仰卧位,头部旋转≤20°时AHI平均峰值较低,差异无统计学意义(22.3 vs 38.4,P= 0.09)。
结论
这些结果支持进一步探索保持头部位置≤高于地平线20°以减少OSA患者的AHI和氧饱和度降低。
试验注册
呼吸暂停低通气指数严重程度与睡眠时头部位置的关系。
ClinicalTrials.gov标识符:NCT04086407 2019年9月11日回顾性注册。
背景
阻塞性睡眠呼吸暂停(OSA)在普通人群中很常见,美国男性患病率为3-7%,女性为2-5%(旁遮普)2008).OSA被定义为一种与睡眠相关的呼吸障碍(SBD),在患者持续呼吸时导致气流减少或完全停止。由于睡眠时舌头和/或口咽部气道扩张肌的运动张力不足,导致上呼吸道阻塞,导致气流停止(Park等。2011).多种因素导致OSA,包括高身体质量指数(BMI)、颅面异常、颈部和/或舌头组织过多、腭扁桃体肿大或仰卧位睡眠(Epstein et al.)。2009).在30-70岁的人群中,轻度至重度SBD(呼吸暂停低通气指数[AHI]≥5至< 15)的患病率估计为26%,中度至重度SBD (AHI≥15)的患病率估计为10% (Peppard等。2013).
有充分的文献证明,躯干位置显著影响阻塞性睡眠呼吸暂停的严重程度。事实上,50-75%的OSA患者在仰卧睡姿时表现为仰卧优势或恶化AHI (Ravesloot等)。2013).体位性阻塞性睡眠呼吸暂停的定义是:仰卧位和非仰卧位之间的AHI降低> 50%,非仰卧位的AHI恢复正常(AHI < 5) (Peppard等。2013).体位性OSA的识别,特别是在轻度和中度OSA人群中,导致了体位治疗的研究和发展(Cartwright等。1991,1985),包括仰卧的物理障碍,如网球附着在患者背部(Ravesloot et al。2013;Eijsvogel等人。2015),以及连接在颈部或背部的小型振动装置,在患者仰卧时唤醒他们(Ravesloot et al。2013,2017;Bignold等人。2011;Levendowski等人。2014;van Maanen等人。2012).
最近关于头部位置而非躯干位置对OSA严重程度影响的研究可能有助于改进目前可用的体位疗法。一项使用双头部和躯干位置传感器来确定OSA患者头部和躯干位置依赖的研究发现,6.5%的OSA患者仅存在头部仰卧位依赖(van Kesteren et al。2011).研究还显示,在躯干仰卧位依赖的患者中,头位对AHI有显著影响的比例为46.2%。当这些患者以仰卧位睡眠时,将头部从仰卧位(如图1A所示90°)旋转到侧位,男性和女性患者的平均AHI均显著降低。作者将这些患者的OSA定义为头部位置加重、躯干仰卧位依赖的OSA (van Kesteren et al。2011).该研究还显示,头部仰卧位(无论躯干位置)时的平均AHI显著高于躯干仰卧位(无论头部位置)时(van Kesteren et al.)。2011).此外,一项对67例完成药物诱导睡眠内窥镜检查的体位性阻塞性睡眠呼吸暂停患者的研究发现,侧位头位与牙膜完全前后塌陷的频率降低有关(P< 0.01),舌底(P< 0.01),会厌(P< 0.01)水平与仰卧位相比(Safiruddin et al.;2014).
虽然这些研究支持头部位置对体位性OSA严重程度的影响,但它们没有描述为了获得体位性OSA患者AHI的临床改善必须达到的具体头部旋转角度。两项研究都描述了侧位和仰卧位的头部位置,由传感器确定,阈值角度为45°-位置边界±10°(van Maanen et al。2012)或通过睡眠病人的视频(Gandotra et al。2018).因此,两项研究都不能确定明显改善体位性OSA严重程度所需的特定头部旋转角度。这些指标对于设计临床治疗方案以减少这些患者的呼吸暂停至关重要。
这项初步研究的主要目的是确定降低体位性阻塞性睡眠呼吸暂停患者AHI和氧饱和度严重程度的头部旋转角度。最终,目标是确定头部旋转的“安全区”,可用于支持体位性阻塞性睡眠呼吸暂停患者头部体位疗法的开发。
案例展示
研究设计和参与者
在这项初步的单臂非随机研究中,所有参与者于2016年11月至2017年11月在马萨诸塞州伍斯特市睡眠障碍中心(Mass Lung & Allergy, P.C. sleep Disorders Center, Worcester, MA)完成了夜间多导睡眠记录仪,记录睡眠时的头部角度。该研究是根据赫尔辛基宣言和国际协调会议(ICH)的良好临床实践指南进行的,研究方案由新英格兰IRB (Newton, MA)审查和批准。参与者被告知研究目的,并提供书面知情同意书。符合条件的参与者年龄为21-60岁,根据最近的多导睡眠检查结果诊断为体位性阻塞性睡眠呼吸暂停,使用AASM的体位性阻塞性睡眠呼吸暂停指南,其定义为非仰卧位的AHI低于仰卧位(de Vries等。2015).参与者自我报告白天嗜睡持续使用持续气道正压(CPAP)治疗。他们必须在筛查访问前一周显示出使用CPAP的依从性,在夜间睡眠研究中遵循指示,并连续两晚停止CPAP治疗。排除标准包括有记录的失眠、慢性耳部感染、持续性颈痛、持续性慢性姿势物理问题、既往颈椎融合、心律失常史、癫痫史、对睡眠中心使用的标准磁带过敏、不会说英语、过去4周内住院、过去4周内使用抗生素或类固醇、任何重大无法控制的疾病或状况,如充血性心力衰竭、恶性肿瘤、终末期心脏病,肌萎缩性侧索硬化症(ALS),或严重中风,或研究者认为适当的其他情况,严重骨质疏松症,过量饮酒(>烈性酒6盎司,48盎司啤酒或20盎司葡萄酒每天),或非法药物使用,和每天使用处方麻醉剂(> 30毫克吗啡等量)。
睡眠研究和头部旋转测量
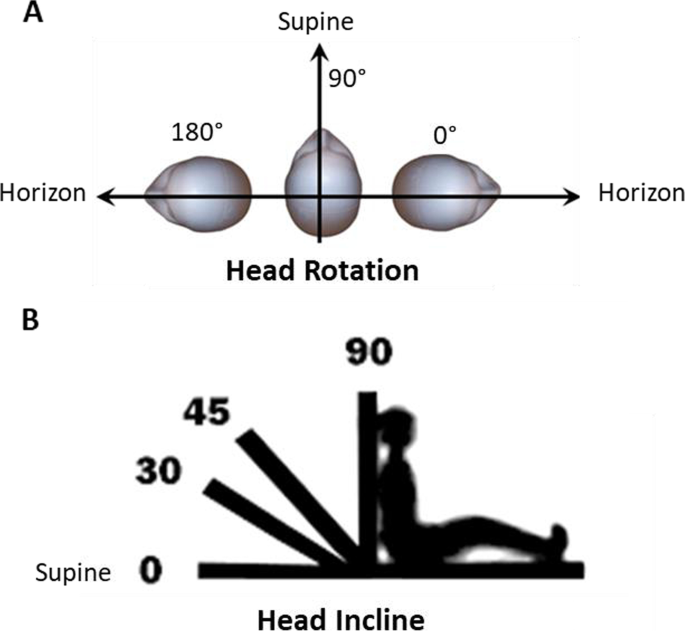
为这项试验开发了一种专有传感器贴片(Sleep Systems, LLC, Bedford, NH, USA),并与双轴倾角仪(SignalQuest, Lebanon, NH, USA)集成,然后由Sleep Systems, LLC包装成一个床边单元,安装在Embla通信系统上,用于多导睡眠蒙tage。在睡觉前,传感器贴片用粘合剂和胶带粘在参与者的前额上。传感器校准每个参与者的头部旋转角度为0°至180°,头部倾斜角度为0°至90°。头部旋转90°对应于仰卧,头部面向天花板;头部旋转0°和180°分别对应头部完全旋转到右地平线或左地平线(图。1A).根据Fowler的定位模型,头倾斜0°对应于仰卧,头面向天花板,90°代表正坐(图。1B)。
每个参与者都被要求以他们通常的躯干和头部姿势入睡。一旦进入睡眠状态,在允许的情况下,记录所有头部和躯干姿势的数据。为了收集数据,每位参与者都接受了至少30分钟的睡眠姿势指导。由睡眠研究技术专家在夜间研究中收集标准的多导睡眠图数据,包括6通道脑电图(EEG)、左右眼电图(EOG)、三下巴肌电图(EMG)、打鼾传感器、口鼻热敏电阻和鼻压力传感器测量的气流、胸部和腹部呼吸感应容量描记术测量的呼吸努力、脉搏血氧测量、左右胫骨前肌电图、心电图、身体位置和集成数字音频和视频录制。
睡眠研究技术人员不了解与每个睡眠阶段相关的头部位置,按照美国睡眠医学学会睡眠和事件评分手册2.0.3版(睡眠和相关事件评分手册:规则、术语和技术规范)进行睡眠和事件评分。Darien, IL:美国睡眠医学学会2014).除了标准的多导睡眠图数据收集外,AHI(每小时睡眠中呼吸暂停和低通气发作的总次数),SpO2记录每个睡眠时段(定义为保持头部角度一致性≤2°的睡眠时段),躯干位置,以及由前额传感器确定的头部旋转角度和头部倾斜角。每个历元的AHI峰值计算为每个头部旋转子群的最高AHI。
多导睡眠图蒙太奇被特别修改,以包括头部旋转和头部倾斜角度的调查通道。开发了一个自定义接口,以保持与特定床边多导睡眠记录仪辅助输入的兼容性。增加小海绵楔子以补偿个人额头形状,使角度误差≤2°。
睡眠时身体和头部的位置
在夜间睡眠测试中,睡眠研究技术人员指导参与者以头部旋转角度≤20°、30-150°和≥160°入睡,其中视界指的是头部完全向左(180°)或向右(0°)旋转。每个旋转角度都由参与者的前额传感器测量和记录。每一种头部姿势均以仰卧位和非仰卧位进行尝试。睡眠研究技术专家在睡眠时间最少为10分钟(目标为30分钟)后,通过放置枕头楔子来保持头部在每个角度的稳定,以特定的程度从右向左改变头部位置。然而,参与者可以在睡觉时改变姿势。所有的睡姿,包括训练的和自然的,都被记录在每个睡眠阶段。
主要和次要结果
主要结果是AHI严重程度的变化,头部旋转≤高于地平线20°与>高于地平线20°相比。次要结果是SpO的变化2与头部旋转相关的水平以上≤20°vs水平以上20°>。为了确定躯干姿势对AHI的影响,计算了参与者躯干仰卧睡姿与躯干非仰卧睡姿(即右侧、左侧或俯卧睡姿)睡眠时段的AHI峰值。
统计分析
这种探索性分析没有进行正式的功率计算。所有分析均为双侧分析,显著性水平为P< 0.05,报告置信水平为95%。分析AHI和SpO数据2依赖于头部旋转≤20°,>高于地平线20°。还计算了仰卧位与非仰卧位躯干整体位置以及头部旋转角度≤20°和>高于地平线20°亚组内的平均AHI。
结果
在登记并完成夜间多导睡眠图的10名参与者中,排除了两名参与者的数据,因为其中一名患者未观察到呼吸暂停发作,另一名患者未观察到中枢性呼吸暂停。纳入分析的8名参与者中,6名女性,2名男性,平均年龄为48.5岁,平均BMI为32.5 kg/m2.3名参与者对躯干体位敏感,仰卧位与非仰卧位AHI比值> 2。其余5名参与者的AHI比值< 1.6。
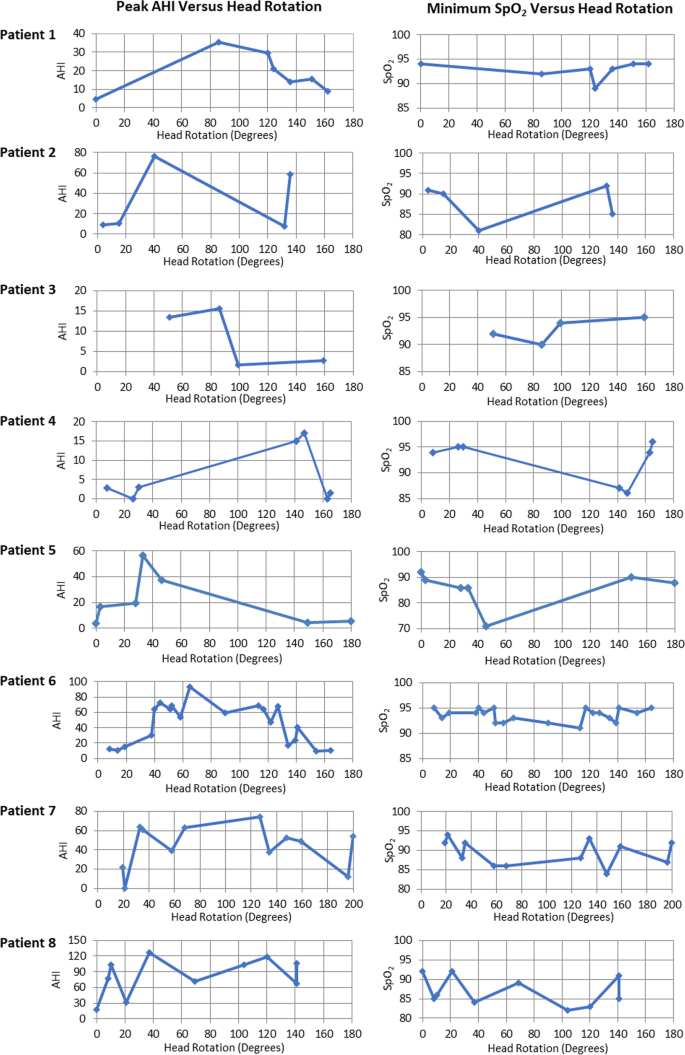
如表所示1时,在高于地平线20°时,头部旋转>比高于地平线≤20°时的睡眠时间多。与>高于水平20°相比,当头部旋转高于水平≤20°时,所有患者的AHI峰值均有明显改善(平均改善:66%,范围:18%至88%)。当头部旋转高于地平线≤20°%时,75%的参与者AHI改善的峰值至少为70%。值得注意的是,在BMI最高(49.2 kg/m)的患者中观察到AHI的峰值和最低改善2和42.5 kg/m2分别)。最小SpO2头部位置≤20°时显著高于最低SpO2头部位置>高于地平线20°(平均:90.6% vs 84.3%,P= 0.03)。数字2显示AHI峰值和SpO最小2每个患者每20°头部旋转段。在躯干体位方面,8名患者中有6名在非仰卧位上花费了更多的睡眠时间,8名参与者中有7名在非仰卧位上的AHI峰值较低(表2)2).
当用20°旋转段分析睡眠时段的AHI峰值时,61-80°和101-120°的头部旋转角度具有最高的平均AHI峰值(图2)。3.A).睡眠研究技术专家观察到,当旋转81-100°时,许多患者由于不适而出现喘息和无法入睡。结果,头部旋转接近90°的睡眠时段减少,导致呼吸暂停的机会减少(图。4A).在头部旋转高于地平线≤20°的20个睡眠周期中,AHI峰值平均值显著低于头部旋转高于地平线> 20°的52个睡眠周期(20.0 vs 45.3,P= 0.002)。3.B).尽管躯干非仰卧位的睡眠时段AHI峰值平均值低于仰卧位,但无论头部位置如何,这种差异没有统计学意义(47.5 vs 32.0,P= 0.05)。3.C).仰卧位时,头旋转≤20°时AHI峰值平均值明显低于> 20°时(7.1 vs 52.1,P< 0.001)(图3.D).在非仰卧位,头部旋转≤20°时AHI峰值均值较低,差异无统计学意义(22.3 vs 38.4,P= 0.09)3.D)。
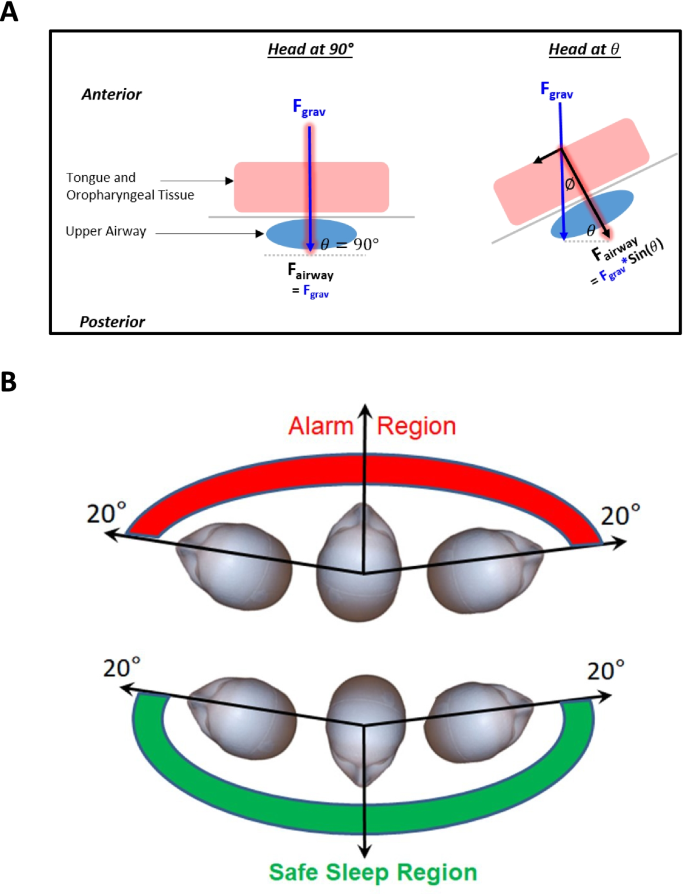
所有参与者的平均头倾斜度在1°到21°之间,最大头倾斜度在13°到41°之间1).AHI和SpO的变化2未观察到头部倾斜角(数据未显示),可能是由于值范围较窄,除一名最大头部倾斜角为41°的患者外,其余患者均< 35°。根据方程F气道= F格拉夫*sin[头部旋转角]* cos[头部倾斜角],当头部倾斜角< 25°时,90%的重力会作用在上呼吸道结构上,导致上呼吸道塌陷。
讨论
这项初步的概念验证研究是为了评估头部位置与呼吸暂停严重程度相关的可行性和可接受性。本研究的结果提供了初步的验证数据和知识,以完善未来主要研究的方法学和设计,包括参与者登记、仪器仪表、数据收集和参与者定位程序。这项初步研究表明AHI和SpO2在体位性阻塞性睡眠呼吸暂停患者中,保持头部旋转≤高于地平线20°可显著改善去饱和严重程度。据推测,这是由于当头部从90°位置旋转时,口腔和口咽组织对上气道的压缩力显著降低。当患者头部呈90°位睡觉时,由于下颌、舌头和软腭处于上气道的正前方,由于重力垂直作用于这些组织,100%的重力作用于这些组织以压缩气道,从而阻塞气道(图2)。4A) (Marques et al.;2017).当病人把头向右或向左转动时,该组织的位置就会发生变化,这样重力就会逐渐减少对上呼吸道的压迫。在一项对在自然睡眠期间接受上气道内窥镜检查的OSA患者的研究中,与仰卧位相比,侧卧位(即右侧卧位,头部处于侧向中间位)几乎消除了会眉塌陷,通气增加了45% (Marques等。2017).我们的初步研究通过分析特定的头部旋转角度对AHI和SpO的影响,扩展了目前对上气道解剖性塌陷的认识2.
当头部旋转90°时,重力也会将舌头和软腭组织推到口腔和口咽部的外侧,而不是完全向后推到上呼吸道。这些组织受到的侧向重力作用越大,被推入上呼吸道的组织就越少,从而导致呼吸暂停或低通气事件。当患者头部位置不是90°时,舌头和软腭组织作为倾斜的物体(图。4A).当在这个倾斜上,这是由头部旋转角度定义的,垂直重力(F气道),它的作用是压缩气道,小于总重力(F格拉夫) (F气道= F格拉夫*sin[头部旋转角度])4A).这些计算表明,当头部旋转在地平线上方20°时,气道的湿陷性是头部旋转在90°时气道湿陷性的34%。我们在研究中观察到,气道溃散性的降低将显著减少呼吸暂停和低通气事件的数量,在我们的研究中,头部旋转≤20°高于地平线。在一项类似的研究中,26名参与者接受了夜间多导睡眠描记术,计算所有躯干和头部体位(仰卧位和侧卧位)与完全仰卧位(即头部和躯干仰卧位)的AHI (Zhu等。2017).头部向右或向左侧旋,躯干仰卧可使平均AHI从36.0(22.5)显著降低至25.8 (16.6)(P= 0.008), 27%的患者AHI下降10。躯干侧头侧位导致平均AHI从31.6(20.2)下降到4.1 (4.1)(Zhu等。2017).
未来的研究应该包括更大的样本量,并对所有被诊断为OSA的受试者开放纳入标准,因为大多数受试者在监测头部旋转时比躯干旋转显示出更高的AHI位置敏感性比。应尽量减少高于地平线45°的头部旋转角度,因为大多数受试者在此范围内会经历最大的呼吸暂停严重程度。未来研究的主要焦点应该是AHI和SpO2通过将头部旋转角度限制在低于地平线20°的角度,可以始终最小化去饱和。
结论
总之,这项初步研究提供了AHI和SpO严重程度的证据2体位性OSA患者在躯干处于仰卧位和非仰卧位时,将头部置于高于地平线角度≤20°的角度,可显著减少去饱和。基于这些结果,我们为OSA患者提出了一个“安全睡眠区域”,包括所有距离地平线≤20°的头部位置,以降低AHI,从而降低OSA的严重程度。这些结果加强了头部位置对AHI的影响。
数据和材料的可用性
数据可由作者索取。
缩写
- 发布:
-
美国睡眠医学学会
- 你好:
-
呼吸暂停低呼吸指数
- 体重指数:
-
身体质量指数
- CFR:
-
联邦法规法典
- CPAP:
-
持续气道正压
- 肌电图:
-
肌电描记术
- 阻塞性睡眠呼吸暂停综合症:
-
阻塞性睡眠呼吸暂停
- 人民行动党:
-
气道正压
- POSA:
-
体位性阻塞性睡眠呼吸暂停
- 页:
-
每一个协议
- 深发展:
-
睡眠呼吸障碍
- 动脉血氧饱和度:
-
周围毛细血管氧饱和度
参考文献
Bignold JJ, Mercer JD, Antic NA, McEvoy RD, Catcheside PG.精确的位置监测和改善仰卧依赖阻塞性睡眠呼吸暂停与新的位置记录和仰卧回避设备。临床睡眠医学杂志,2011;7(4):376-83。
黄志刚,黄志刚,黄志刚。睡眠体位训练治疗睡眠呼吸暂停综合征的初步研究。睡眠。1985;8(2):87 - 94。
Cartwright R, Ristanovic R, Diaz F, Caldarelli D, Alder G.体位性睡眠呼吸暂停治疗的比较研究。睡眠。1991;14(6):546 - 52。
de Vries GE等,“体位疗法在成人阻塞性睡眠呼吸暂停中的应用。”临床睡眠医学杂志,2015;11(2):131-7。https://doi.org/10.5664/jcsm.4458.
王志强,王志强,王志强,等。体位训练器与网球技术在体位性阻塞性睡眠呼吸暂停综合征中的比较。临床睡眠医学杂志,2015;11(2):139-47。
爱泼斯坦LJ, Kristo D, strolo PJ Jr,等。成人阻塞性睡眠呼吸暂停的评估、管理和长期护理的临床指南。临床睡眠医学杂志,2009;5(3):263-76。
王志强,王志强,王志强。重度阻塞性睡眠呼吸暂停患者对CPAP反应的变化:一个不寻常的原因。临床睡眠医学杂志,2018;14(1):145-8。
Levendowski DJ, segraves S, Popovic D, Westbrook PR.基于颈部的体位性阻塞性睡眠呼吸暂停治疗和监测设备的评估。临床睡眠医学杂志,2014;10(8):863-71。
Marques M, Genta PR, Sands SA,等。睡眠姿势对阻塞性睡眠呼吸暂停患者上呼吸道通畅的影响由导致塌陷的咽部结构决定。睡眠。2017;40 (3):zsx005。
朴志刚,李志刚,李志刚。阻塞性睡眠呼吸暂停的定义、后果和治疗的最新进展。中国临床医学杂志,2011;36(6):549 -545。
佩帕德PE,杨T,巴尼特JH,帕尔塔M,哈根EW, Hla KM。成人睡眠呼吸障碍患病率增加。中华流行病学杂志,2013;29(3):344 - 344。
旁遮普人海里。成人阻塞性睡眠呼吸暂停的流行病学研究。中华外科杂志,2008;5(2):136-43。
李文杰,李文杰,李文杰。体位疗法对体位依赖型鼾症和阻塞性睡眠呼吸暂停的研究进展。睡眠呼吸。2013;17(1):39-49。
Ravesloot MJL, White D, Heinzer R, Oksenberg A, Pepin JL。新一代体位疗法对体位性阻塞性睡眠呼吸暂停患者的疗效:文献系统综述和荟萃分析。临床睡眠医学杂志,2017;13(6):813-24。
张志刚,张志刚。药物诱导睡眠内窥镜检查中头部旋转对阻塞性睡眠呼吸暂停的影响。喉镜。2014;124(9):2195 - 9。
AASM睡眠和相关事件评分手册:规则、术语和技术规范。Darien, IL:美国睡眠医学会;2014.
范·克斯特伦,范·马纳恩JP, Hilgevoord AA, Laman DM, de Vries N.躯干和头部位置对阻塞性睡眠呼吸暂停患者呼吸低通气指数的定量影响。睡眠。2011;34(8):1075 - 81。
范马宁JP,理查德W,范Kesteren ER,等。体位性睡眠呼吸暂停患者一种新的简单治疗方法的评价。中国睡眠科学,2012;21(3):322-9。
朱凯,张志刚,张志刚。头位对阻塞性睡眠呼吸暂停严重程度的影响。睡眠呼吸。2017;21(4):821-8。
确认
作者对劳里·拉鲁索女士表示感谢。,提供医学写作支持和草稿。作者还想对睡眠技术专家安德里亚·沃尔什、卡罗琳·莫斯、马德林·隆巴德、芭芭拉·舍尔表示感谢。
非财务信息披露
一个也没有。
资金
本研究没有收到任何资金或补助金。
作者信息
作者及隶属关系
贡献
睡眠系统有限责任公司(Sleep Systems, LLC)为肺与过敏、睡眠障碍中心(伍斯特,马萨诸塞州)和新英格兰IRB的作者P.A.和m.l.的临床研究方案开发提供了资金。数据收集由作者P.A.和M.L.的肺和过敏,P.C.睡眠障碍中心。由K.F.(马萨诸塞大学)提供医学写作支持。C.L.和E.L.(睡眠系统有限责任公司)和K.F.分析和解释了这些数据。所有作者都严格审查并批准了草稿和最终稿,并同意将文章提交出版的决定。
相应的作者
道德声明
伦理批准并同意参与
该研究是根据赫尔辛基宣言和国际协调会议(ICH)的良好临床实践指南进行的,研究方案由新英格兰IRB (Newton, MA)审查和批准。IRB #: 120160813。
发表同意书
参与者提供了签署的书面知情同意书,同意参与并公布他们的数据。
相互竞争的利益
Christopher Lyons和Ellen Lyons拥有并经营Sleep Systems, LLC,并持有多项美国和国际专利,声称头部角度位置与躯干位置无关,是相对于AHI和SpO的2严重性。其他作者均未报告存在利益冲突。
额外的信息
出版商的注意
伟德体育在线施普林格自然对出版的地图和机构从属关系中的管辖权主张保持中立。
权利和权限
开放获取本文遵循知识共享署名4.0国际许可协议,允许以任何媒介或格式使用、分享、改编、分发和复制,只要您对原作者和来源给予适当的署名,提供知识共享许可协议的链接,并注明是否有更改。本文中的图像或其他第三方材料包含在文章的创作共用许可协议中,除非在材料的信用额度中另有说明。如果材料未包含在文章的创作共用许可协议中,并且您的预期使用不被法定法规所允许或超出了允许的使用范围,您将需要直接获得版权所有者的许可。如欲查看本牌照的副本,请浏览http://creativecommons.org/licenses/by/4.0/.
关于本文
引用本文
莱昂斯,C,弗拉纳根,K,莱昂斯,E。et al。头部旋转角度对体位性阻塞性睡眠呼吸暂停患者呼吸低通气指数的定量影响——初步病例系列。睡眠科学实践6, 2(2022)。https://doi.org/10.1186/s41606-022-00071-z
收到了:
接受:
发表:
DOI:https://doi.org/10.1186/s41606-022-00071-z
关键字
- 阻塞性睡眠呼吸暂停
- 头旋转
- 头倾斜
- 躯干的位置
- 呼吸暂停低呼吸指数
- 血氧饱和度
- 睡眠呼吸障碍
- 案例系列