摘要
Backround
开放式或腹腔镜结直肠手术包括针对各种疾病的许多不同类型的手术。根据手术和可改变和不可改变的危险因素,术中和术后发病率和死亡率各不相同。手术并发症一般分为术中并发症和术后并发症,通常发生在患者住院期间。
方法
使用MEDLINE、PubMed和Cochrane图书馆进行了文献检索(1980-2009)。
结果
这篇综述概述了如何识别和减少术中和术后并发症。近十年来,不同的治疗策略和技术发明取得了巨大的进步。这主要是由于腹腔镜方法的增加,现在许多手术都很受欢迎。外科医生的培训、医院容量和学习曲线对于最大限度地提高患者安全、外科医生专业知识和成本效益变得越来越重要。此外,标准化的围手术期护理对于减少术后并发症至关重要。
结论
本文综述了结直肠手术围手术期的主要并发症以及影响和非影响的危险因素,这些因素对普通外科医生和相关专科医生都很重要。为了尽量减少甚至避免并发症,了解这些危险因素和预防、治疗或减少术中和术后并发症的策略是至关重要的。
简介
结直肠手术可以治疗许多疾病,如结直肠癌、溃疡性结肠炎、克罗恩病、机械性肠梗阻和复发性憩室炎,通常会导致胃肠道的重大重建。损伤、缺血、直肠脱垂和直肠疾病也可能需要切除大肠或小肠。结直肠手术的潜在风险主要是任何重大腹部手术的风险,通常发生在患者仍在医院的时候。由于结直肠或小肠切除术的适应症多,范围也不同,并发症的发生率和范围也不同。
对于如何定义和分级术后并发症缺乏共识,极大地阻碍了外科手术的评估。1992年由Clavien和Dindo提出的一种新的并发症分类是基于纠正并发症所需的治疗类型。该分类原则简单、可复制、灵活、适用。Clavien-Dindo分类似乎可靠,可能是外科手术质量评估的有力工具[1,2].
并发症一般可分为术中并发症和术后并发症。术中并发症如出血、肠损伤、输尿管病变、膀胱损伤的发生是由于腹腔粘连、解剖问题、术者经验等多种因素引起的。术后主要并发症包括伤口感染、吻合口漏、肠梗阻及出血[3.].
只有少数最近的出版物阐明了结直肠手术内和术后并发症的危险因素[4- - - - - -6].一些危险因素的重要性,如患者的年龄、营养状况和外科医生的经验,正被越来越多的人所接受[5,7- - - - - -9].此外,影响结直肠手术结果的因素还有很多,可以在术前对这些因素进行调整,以预防术中和术后并发症。
这篇综述的目的是提供目前关于结直肠手术并发症的文献综述,并描述危险因素和预防、治疗或减少并发症的策略。
方法
使用MEDLINE、PubMed和Cochrane图书馆进行1980 - 2009年的文献检索,使用以下术语:并发症、危险因素、结直肠手术、结直肠切除术、腹腔镜、手术部位感染、吻合口漏和肠道清洁。这篇综述是一个总体概述,为读者提供了关于这些主题的更新。
术前危险因素
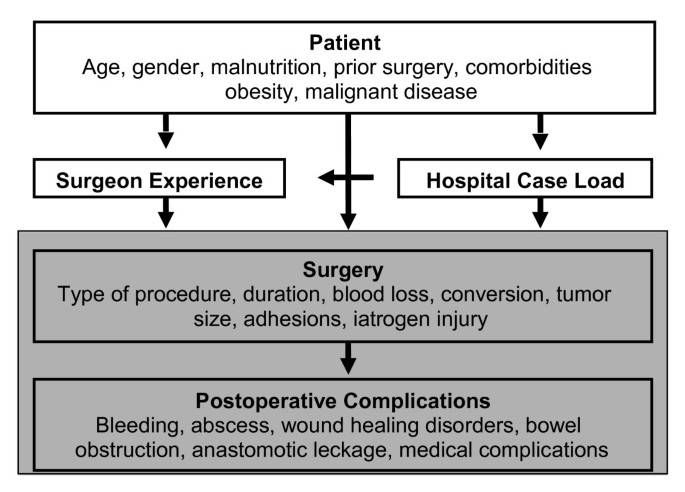
在急诊、择期开腹和腹腔镜结直肠手术中应在术前认识危险因素,以减少并发症并尽早开始个体化治疗。但一些危险因素,如年龄、性别、既往腹部手术史等,在手术前明显不受影响(图1).
非影响风险因素
年龄和性别
一般来说,老年外科患者(70岁以上)的术后死亡率较低。尽管术前慢性疾病的发生率增加,但大多数患者术后恢复良好。然而,ASA分级(III + IV)、急诊手术、高血压、肺部、神经系统和冠状动脉疾病史增加了老年患者发生任何术后不良事件的几率[10].此外,转移性疾病确实会增加80岁以上患者的术后并发症发生率[11].与开放手术相比,接受腹腔镜结直肠手术的老年患者住院时间明显缩短,并发症较少。因此,腹腔镜可被认为是所有患者的手术选择,无论年龄大小[12].
近期一些研究显示,男性患者在开放式及腹腔镜结直肠手术中发生并发症的风险较高[5].低位直肠吻合后,男性与吻合口漏率增加相关(另见下文)[13].
既往腹部手术和粘连形成
在一项对1000例连续腹腔镜结直肠切除术患者进行的研究中,既往有腹部手术的患者有明显较高的转换率、意外肠切开术、术后肠梗阻、再手术和更长的手术时间。然而,其他并发症的发生率和总死亡率与既往手术状况相似[14].开放性下腹部手术后粘连相关问题及再入院率主要受手术起始部位影响;与粘连直接相关的问题相对风险最高的结肠和直肠切除术[15].腹腔镜手术似乎可以减少术后粘连的形成,但缺乏长期的临床研究[16].
并发症
并发症的其他预测因素包括紧急手术、体重减轻10%和神经系统共病。红细胞压积<30%、使用类固醇、白蛋白<3.5 g/L和肌酐>1.4 mmol/L与术后发病率和死亡率增加相关,需要在术前确定[17].在一项对5853例患者的研究中,以下参数对围手术期死亡有很强的预测作用(总体5.7%):因癌症、腹水、高钠血症、术前未复苏、ASA III-V级和充血性心力衰竭病史而接受结肠切除术的患者。5853例患者中有1639例(28%)观察到一种或多种并发症。长时间肠梗阻(7.5%)、肺炎(6.2%)、呼吸机停用失败(5.7%)和尿路感染(5%)是最常见的并发症。如果发生术后昏迷、心脏骤停、结肠切除术后原有血管移植假体失败、肾功能衰竭、肺栓塞或进行性肾功能不全,30天死亡率超过50% [6].
现有预测风险评分和外科医生直觉的价值
与手术相关的风险是许多因素的函数。预测各种手术发病率和死亡率的评分系统是外科医生和患者的重要工具。这些系统通常使用院前和院内护理期间获得的数据,有些系统还补充了测量手术严重程度的组件。因此,评分系统的主要目的是评估治疗益处。现有的术后发病率和死亡率评分系统有美国麻醉医师协会(ASA)、APACHE评分系统(急性生理和慢性健康评估)、POSSUM(用于枚举死亡率和发病率的生理和手术严重程度评分)、AFC(结直肠手术后死亡率的4项预测评分)和克利夫兰诊所基金会结直肠癌模型。POSSUM基于12个生理变量和6个手术变量计算预期死亡和预期发病率。缺点包括没有考虑到外科医生、麻醉师和手术时间的差异;所有这些因素都可能影响结果[18- - - - - -21].
一些研究试图以一种不那么具体的方式预测风险,并表明外科医生在完成重大手术时的直觉可能是后续结果的一个很好的指标。在Hartley等人的一项研究中,1-3的结果期望评分是患者术后病程的良好指标[22].另一项研究表明,外科医生的“直觉”是择期手术术后结果的一个很好的预测指标,但在紧急情况下低估了并发症的风险。此外,本研究将POSSOM评分与外科医生的直觉进行了比较,结果表明POSSOM评分高估了死亡率和发病率[23].
有影响的危险因素
肥胖
最初,人们认为肥胖患者有较高的并发症率,特别是在腹腔镜手术的情况下。然而,一些精心设计的研究表明,腹腔镜结直肠手术在肥胖患者中是可行和安全的,并且所有已知的微创方法的好处都被保留了下来[24].然而,部分组报告手术时间较长,住院时间较长,术中并发症发生率较高,转换率较高[25].虽然肥胖与高转换率相关,但这些转换率患者的结果似乎与开放手术相当[26].BMI超过25 kg/m的患者2出现切口疝的风险较高,手术部位感染的几率也较高[27,28].在择期结直肠手术中,超重患者建议术前减肥,以减少并发症的主要原因共病[5].
营养状况
随着营养补充剂的改进和营养不良患者荟萃分析的可靠数据的可用性,这个话题对每个外科医生来说都变得更加重要。几十年来,营养不良一直被认为是围手术期发病的独立危险因素,但目前对营养不良还没有标准化的定义[29- - - - - -31].根据定义营养不良的标准,其在胃肠(GI)手术患者中的患病率为30%至50% [32].有些分数由问卷组成,其他分数还包括血液值(如白蛋白)[33,34].
一种基于年龄、近期体重减轻、BMI、疾病严重程度和计划手术干预来评估营养状况的简单评分是2002年营养风险筛查(NRS)或康德鲁普评分。评分≥3分可视为并发症的独立危险因素,应考虑围手术期营养支持[35].
各种精心设计的研究表明,免疫营养在减少感染并发症、住院时间和死亡率方面具有有益作用[36].这些数据必须在个体患者风险的背景下进行解释,因为专业配方似乎对有后续并发症风险的患者或先前存在严重营养不良的患者最有益。营养不良患者术前免疫营养比围手术期常规营养支持更有益。305例术前体重下降<10%且患有胃肠道癌症的患者被随机分为三组,接受以下治疗:(1)术前5天口服富含精氨酸、ω -3脂肪酸和RNA的配方1升/天,术后不给予营养支持(术前组102例);(2)术前相同治疗加术后相同强化配方空肠输注(围手术期组,n = 101)(3)术前、术后无人工营养(常规组;N = 102)。意向治疗分析显示,术前组术后感染发生率为13.7%,围手术组为15.8%,常规组为30.4% [37].
在另一项研究中,1410名胃肠道癌症患者接受了各种类型的营养支持:标准静脉输液(SIF;n = 149),全肠外营养(TPN;n = 368),肠内营养(EN;n = 393),以及免疫增强肠内营养(IEEN;N = 500)。值得注意的是,营养支持,特别是IEEN,可显著降低术后发病率[38].
术后尽早开始肠内营养可以改善所有手术患者的术后恢复。当无法通过肠道给药时,可给予全肠外营养,以弥补长时间不进食的情况[39].
术前是否进行肠道清洁?
在过去的几十年里,手术中肠内容物的存在与吻合口漏和伤口感染有关。这种教条更多地是基于观察数据,而不是确凿的证据。几项精心设计的前瞻性随机试验表明,术前肠道清洁并不能预防开放式或腹腔镜结直肠手术患者吻合口漏或伤口感染[40- - - - - -42].此外,一项研究显示,机械肠道准备后,吻合口漏和伤口感染的风险甚至增加。此外,机械肠准备不足导致肠内容物呈液体,增加术中溢液率[43,44].肠内容物外溢可增加术后感染并发症发生率。另一方面,肠道准备可以改善吻合过程中的肠道处理,从而缩短手术时间,在需要进行肠道触诊以确定病变时也有帮助[45].总之,不建议常规进行肠准备,但应在个别情况下考虑,例如在计划进行临时回肠造口术时。
外科医生的经验和病例负荷的影响
经验取决于训练、重复(学习曲线)和(外科医生和医院的)病例量。学习曲线展示了掌握一种新的手术技术的进展,并在监测参数达到稳定状态时完成。在大多数研究中,这些监测参数包括手术时间、术中和术后并发症、腹腔镜方法的转换率、出院天数、总体发病率和死亡率。达到稳定状态的截止点取决于许多因素,而且每个外科医生都有很大差异。例如,对于腹腔镜结直肠切除术,学习曲线在30次手术后达到稳定状态[46].另一项研究描述了35例腹腔镜直肠癌切除术[47].
在分析有关学习曲线的数据时,监测哪些参数似乎很重要。并发症发生率、再入院率和住院时间比常用的转换率和手术时间更重要,因为手术时间没有随着经验的增加而减少往往反映了外科医生尝试更困难病例的意愿,而不是“学习曲线”的准确表示。
在欧洲,大肠癌手术应该由普通外科医生还是专科大肠癌外科医生来进行的争议正变得越来越重要。结直肠手术以及其他亚专科的短期和长期结果在很大程度上取决于每年的病例量和结直肠手术培训。过去的研究已经确定了外科医生和机构相关的特征作为结直肠癌手术的预后因素。
COLOR试验(n = 536)调查了医院病例量对腹腔镜结肠癌手术后短期预后的影响。在低(< 5台/年)、中(5-10台/年)和高(> 10台/年)病例量的中心,中位手术时间(240、210和188分钟;P < 0.001)和转化率(24% vs 24% vs 9%;P < 0.001)显著下降。术后,在高病例量医院治疗的患者并发症更少(p = 0.006),住院时间更短(p < 0.001)。然而死亡率并无差异[48,49].
挪威直肠癌试验调查了长期结果,发现年病例量较低的医院(每年<10次手术)的局部复发率明显高于30例或更多病例的医院,生存率明显低于30例或更多病例的医院[50].在瑞士一项涉及915例376例直肠和539例结肠原发患者的研究中,外科医生和医院的年度病例量都是独立的有益预后因素,对总生存(P = .0003, P = .044)、无病生存(P = .0008, P = .020)和局部复发(P = .057, P = .055)有边际显著影响[51].
由于医院质量评估的提高和对手术中最低并发症发生率的需求的增加,在不久的将来,世界上大多数地区很可能会实施特殊结直肠手术的集中。
术前贫血
在接受大型非心脏手术的患者中,术前和术后贫血的发生率较高,同时血液利用率也相应增加。研究表明围手术期贫血与术后并发症和死亡率增加有关[52].在最近的一项研究中,30天死亡率和心脏事件发生率增加,与正常红细胞压积水平或正或负的偏差[53].应考虑术前诊断和纠正贫血,补充铁、维生素B12和叶酸。促红细胞生成素给药的结果仍有争议[54].
术中危险因素
打开腹腔的通道
剖腹手术切口的选择取决于需要暴露的区域、手术的选择性或紧急性以及个人喜好。横向切口似乎与术后早期并发症(主要是疼痛和肺部疾病)较少和晚期切口疝发生率较低有关[55].然而,一些作者报告了横向入路后由于神经、肌肉或血管中断而导致的腹部或神经功能障碍[56].在需要快速腹腔内进入或术前诊断不确定的情况下,中线切口仍然是首选切口,因为它更快且易于扩展[57].
腹腔镜进入腹腔
内窥镜手术的腹部通路有一定的内脏损伤风险。出血、肠穿孔、血管损伤、腹腔粘连和皮下肺气肿是主要的潜在并发症。迄今为止,有四种技术用于制造气腹:盲针Veress针,直接套管针插入,光学套管针插入和开放腹腔镜。前两个进入机制是盲目的。这些技术的总体并发症发生率低于1%。一些研究表明,开放入路技术的内脏损伤率更高。在一项调查中,106名妇科医生(57%)只使用闭口技术。在31,532例手术中,该组报告了31例并发症(0.1%)。即使在有入口相关并发症(以前开腹手术,肥胖)风险的情况下,也可以通过闭口技术建立气腹。其余81名妇科医生同时使用了两种进入技术。 However, the open-entry technique was used on special indications and in only 2.0% of cases (range: 1-20%). These special indications were suspected adhesions or previous laparotomy (90%) and obese (7%) or very thin patients (3%). These 81 gynecologists reported 20,027 closed-entry procedures and 579 open-entry procedures and complication rates of 0.12% and 1.38%, respectively (P < 001). Significantly more visceral lesions were found (P < .001) at open-entry technique [58].因此,没有证据表明在腹腔镜下选择一种技术。
最近的一项研究给出了一些有用的建议:(1)在怀疑有粘连或脐疝的患者中使用左上象限入口(2)插入Veress针的运动受限(3)腹内压力小于10 mmHg是正确放置Veress针的可靠指标(4)在非肥胖患者中Veress针的入针角度应为45度,在肥胖患者中为90度。在没有气腹病史的情况下直接插入套管针与较少的吸入相关并发症(如气体栓塞)相关,执行速度更快,是一种安全的替代方法。可视入路套管系统可能比传统技术更有优势,但仍需在未来进行充分探索[59].
与腹部通路时的内脏损伤相比,血管损伤的严重性较高。这些病例很罕见,不能给出基于证据的治疗建议。主要血管结构的损伤需要立即转换和手术修复。小肠损伤可通过腹腔镜治疗。严重的病变有时需要节段切除并转入开放式手术。肝脏或脾脏损伤可通过腹腔镜设备进行处理。如果严重出血持续,建议进行先发制人的剖腹手术(另见下一节)。
医源性损伤及如何处理
关于结直肠手术中医源性损伤的数据有限。外科医生最担心的是血管损伤、结直肠手术中脾脏损伤(发生率为0.006%)[60或肠穿孔和输尿管损伤(发生率< 0.01%)。腹部或盆腔静脉损伤主要发生在接受肿瘤切除术的患者,以及因既往手术、肿瘤复发或放疗而解剖暴露困难的患者。大部分损伤可通过一次缝合或端到端吻合进行修复。很少损伤需要介入移植、静脉贴片成形术或静脉结扎。因此,经常进行癌症切除术的医院应配备血管外科医生[61].
医源性肠穿孔发生在粘连溶解过程中或由于热损伤引起的不经意间,后者往往在手术中不被发现。外科医生应首选初次修复或切除吻合。在腹腔镜情况下,肠道损伤应立即缝合,因为稍后可能难以定位[62,63].
一般来说,由于文献记载不足,医源性脾损伤的发生率被低估了。脾切除术被认为是预后不良的因素[55,64].脾损伤导致失血增加,住院时间延长,死亡率和感染率升高。充分暴露,避免过度牵引,小心分割脾韧带和粘连,可减少脾损伤。如果脾脏受损,保存是可取的,而且通常是可行的[65].
哪些器械有助于外科医生,哪些可能伤害患者?
迄今为止,有关比较手术器械安全性的研究数据有限。传统单极电手术在腹腔镜手术中存在一些缺点,包括热损伤的风险,难以止血和干扰烟雾产生,需要使用额外的工具,如双极抓手,缝合线或夹。为了克服这些问题,减少更换仪器、套筒数量和手术时间,研制了多种多功能工具。最流行的设备是电热双极血管密封器和超声波凝固剪。在最近的一项前瞻性随机研究中,我们可以发现双极血管密封器和超声凝固剪缩短了腹腔镜左侧结肠切除术的解剖时间,并且与单极电切术相比具有成本效益。其他研究表明,当使用超声解剖装置时,手术失血量减少,手术时间缩短。目前,外科医生仍然倾向于使用哪种设备。66,67].
术中出血量及其对术后疗效的影响
术前贫血和术中输血是结直肠手术中、术后并发症的独立危险因素[5].在一项147例采用开放式或腹腔镜方法进行结肠切除术的患者的病例匹配研究中,开放式结肠切除术组需要明显更多的血液单位(P = .003)来维持术后相似的血红蛋白水平。估计失血量(P < .001)和手术当天(P = .002)、术后前48小时(P = .005)和整个住院期间(P = .003)接受输血的患者数量在开放式结肠切除术组显著增加[68].
为了防止术中出血量和术后并发症,一些腹腔镜外科医生更倾向于在术前贫血患者术前两周进行超声解剖,以减少出血量,从而补充铁[69].
转换是病人安全的决定还是外科医生的失败?
最初质疑腹腔镜的论点之一是转换指数,它被解释为手术失败。然而,今天的转变不再被认为是失败,而是良好的临床判断的结果。腹腔镜结直肠手术的平均转换率约为10%。转换的独立预测危险因素为BMI (BMI每10个单位增加2.1的优势比),ASA分级(I级2.3%,II级9%,II- iv级13.8%),切除类型(低位直肠切除术18.4% vs.左结肠切除术15.3% vs.右结肠切除术8.1%),术中脓肿,外科医生资历[70].腹腔镜结直肠手术研究组在一项涉及1 658例患者的多中心研究中显示,转换率仅为5.2% (n = 86)。转换患者体重显著加重(体重指数26.5 vs. 24.9),直肠切除术转换频率更高(20.9 vs. 13%) [71].
转换的具体指征为技术问题、粘连、出血、脓肿、瘘、炎性肿块和肠穿孔。此外,在最近的一项研究中,既往腹部手术将转换率提高到41% [14,72].转换对发病率和死亡率的影响在文献中有争议性的讨论。最近的研究表明,与开放获取相比,转换后的结果相似[71,73].然而,大型随机试验清楚地表明,转换患者的发病率增加,短期效益丧失[49,74].肥胖与较高的转换率相关,但转换率患者的结果似乎与开放病例相似[26].在另一项研究中,肥胖并不是皈依的风险因素[75].
择期结直肠吻合引流?
预防引流在结直肠手术中的价值已被广泛研究。目前从随机对照试验中获得的数据指出,在简单的结肠和直肠大手术后,常规预防性引流没有任何益处[76].相反,无引流策略与较少的伤口感染和较少的吻合口漏相关。这些研究强调了引流在检测渗漏和出血方面的低敏感性,这对预防性引流的假定预警功能提出了质疑。此外,无论是急性/单纯性阑尾炎还是坏疽性或穿孔性阑尾炎,预防性引流都无益。综上所述,有充分证据表明结直肠吻合术后常规引流不能预防漏液或其他并发症[77,78].
我们什么时候需要一个保护性气孔?
当结肠造口或回肠造口功能障碍时,造口可能是一种临时的解决方案,但其优点仍存在争议。一组认为保护气孔仅适用于有明显合并症、新辅助放化疗和粪性腹膜炎的低位直肠切除术[79].如果考虑在大肠癌患者术后进行辅助放化疗,则应在化疗前进行临时回肠袢闭合术,以尽量减少并发症[80].其他组根本不推荐造口,或仅当结肠直肠吻合术在直肠下三分之一处时才推荐[81,82].在腹膜炎和左结肠穿孔的紧急情况下,应进行初级吻合和保护性回肠造口术,而不是哈特曼手术[83,84].
操作时间
手术的持续时间受到许多因素的影响,如;手术技术(开腹或腹腔镜),术中并发症,既往腹部手术,外科医生经验和手术团队。许多研究表明,手术时间延长与较高的术中及术后并发症相关。在1999年至2004年的541例单结直肠吻合术中,单因素分析显示,延长手术时间发生吻合口漏的比值比为2.8 [13].
另一方面,几乎所有比较腹腔镜和开腹入路的前瞻性随机研究都报告腹腔镜组手术时间更长,但令人惊讶的是,没有增加术中和/或术后并发症,发病率和死亡率相似[85,86].在腹腔镜手术中,延长手术时间的负面影响可能被减少住院时间、伤口感染、术后肠梗阻和术后疼痛等优点所超越。然而,目前缺乏设计良好的研究来评估手术时间对术后结局的影响作为主要终点。
术后因素
手术患者的护理和生存的大多数进步都发生在术后时期。这些进展包括术后进食、活动、疼痛控制、溃疡和深静脉血栓预防方面的变化。在这里,我们简要介绍一下目前在术后镇痛和饮食方面的趋势。
术后镇痛
由于更经济有效的门诊手术,住院时间缩短,需要良好的术后疼痛管理。研究表明,良好的疼痛控制可支持呼吸功能并降低并发症的风险[87].在结直肠手术中,术后疼痛控制的主要方式是患者控制麻醉、阿片类药物、非甾体抗炎药和硬膜外麻醉。
有研究表明,腹部手术后硬膜外镇痛可改善疼痛控制、患者满意度和肠功能[88].Carli等在一项前瞻性随机研究中显示,硬膜外麻醉可显著缩短术后肠梗阻的持续时间,改善术后疼痛控制。该研究未显示术后并发症发生率和住院时间有改善[89].另一项研究表明,连续硬膜外镇痛在缓解术后长达72小时的疼痛方面优于患者控制的阿片类镇痛,但与瘙痒的发生率较高有关[90].硬膜外麻醉的并发症发生率较低,但如果发生并发症,则大多是严重的。患者自控硬膜外镇痛后出现症状性脊髓肿块病变的风险为1:2857(0.04%),包括硬膜外血肿(0.02%;1:4741)或硬膜外脓肿(0.014%;1:7142)。最近的另一项研究表明,硬膜外镇痛减少了长时间通气或再插管的需要,改善了肺功能,增加了血氧合,降低了肺炎的风险,相反增加了低血压、尿潴留和瘙痒的风险。技术故障占7% [91,92].尽管硬膜外麻醉有优势,但仅使用硬膜外麻醉不能预防术后发病率和死亡率。因此,有必要在多模式干预的背景下解决其使用问题。
术后饮食
恢复饮食对康复至关重要。出院前,患者应根据口服食物摄入量、胀气和/或排便情况证明肠道功能恢复。传统上,患者接受鼻胃管减压,并在术后设定为“每os饮食为零”。不同的试验未能证明鼻胃管对患者有任何术后益处,导致大多数外科医生放弃了其常规使用[93].在接受结直肠手术的患者中,是否重新开始肠内营养存在很大差异。几项试验表明,大多数患者在术后立即耐受口服摄入,无论是否存在正常胃肠功能的传统标记物。在837例患者的荟萃分析中发现,与禁食至胃肠道功能恢复的患者相比,术后立即接受正常饮食的患者术后感染减少,吻合口并发症减少,住院时间缩短[94].在最近发表的一项分析中,早期肠内喂养的优势并不显著,但显示出术后并发症减少的趋势[95].另一项对13项试验(1173例患者)的荟萃分析得出的结论是,在胃肠手术后保持患者的“0 / o”没有明显的优势。早期肠内营养与降低死亡率相关。本综述支持尽早开始肠内喂养可能比不喂任何食物的政策更有益的观点[96].
在过去几年中,Kehlet等人倾向于多模式康复,强调术前信息,减少手术应激反应,通过持续硬膜外镇痛优化动态疼痛缓解,早期动员和口服营养(快速手术)[97].目前快速结肠手术的结果表明,术后肺、心血管和肌肉功能得到改善,身体成分得以保留,并可实现正常的能量和蛋白质口服摄入量。因此,住院时间缩短至2-4天左右,恢复期疲劳和睡眠需求减少。尽管再入院的风险较高,但总体成本和发病率似乎有所降低[97- - - - - -99].我们小组最近的一项随机研究比较了开放式结肠手术后接受快速通道方案或标准护理的患者的30天并发症发生率。快速通道方案显著降低了并发症的数量(快速通道组76例中有16例,标准护理组75例中有37例;P = .0014),导致住院时间缩短(中位数为5天;范围:2-30天vs. 9天;6-30范围;P < .0001)。液体限制和有效的硬膜外镇痛是决定快速通道计划结果的关键因素[One hundred.].
总之,越来越多的证据表明早期肠内营养可以改善预后并减少术后并发症。尽管快速手术已被证明具有优势,但由于阻力仍然巨大,实施标准化和多学科护理很困难。
并发症
结直肠切除术后最常见的术后并发症为手术部位感染、吻合口漏、腹腔脓肿、肠梗阻和出血(图1).这些并发症对预后有不同的影响,必须准确诊断。为了达到一定的质量标准,评估术后并发症是必要的。101].
手术部位感染(SSI)
结直肠手术充其量是清洁污染的程序,有时腹膜腔和手术伤口表面都有污染。此外,需要手术的大肠疾病往往折磨老年患者。总的来说,不干净的环境、大手术和虚弱的病人共同创造了一种与伤口感染发生率非常高相关的情况。在开放式结直肠手术中,SSI的发生率为2-25%,与BMI≥30、造口术的建立/修订/逆转、围手术期输血、男性、ASA评分≥III和伤口污染有关[102,103].结肠(n = 339)和直肠(n = 217)切口SSI率分别为9.4%和18.0% (P = 0.0033)。结肠手术SSI的危险因素为造口关闭(OR = 7.3)和缺乏口服抗生素(OR = 3.3),而直肠手术的危险因素为术前类固醇(OR = 3.7)、术前放疗(OR = 2.8)和造口术(OR = 4.9) [104].有研究显示围术期供氧和术前免疫营养可显著降低SSI [105,106].腹腔镜手术可降低SSI发生率已被广泛接受[36,107].至于腹腔镜阑尾切除术[108],大多数外科医生在腹腔镜切除术后标本取出时使用塑料伤口保护器。这当然有助于通过小切口提取,但没有随机对照试验证明可以减少伤口感染。通过许多研究,抗生素预防在预防结直肠手术术后并发症中的作用是很好的。然而,关于抗生素治疗的持续时间和应该使用哪种抗生素仍存在争议。总之,大多数研究倾向于在皮肤切口前静脉注射一至三次第二代头孢菌素(含或不含甲硝唑),并给予第一剂[109,110].
吻合口漏:危险因素、诊断和治疗
吻合口漏是肠道手术最严重的并发症,发生率从2.9%到15.3%不等。结直肠手术后至少有三分之一的死亡率是由于渗漏。在这种情况下,了解影响吻合口愈合的因素显得更加重要[81,111].然而,对于什么构成吻合口漏(放射学证实,临床相关,有无脓肿)缺乏明确的定义。
一般情况下,腹膜内吻合的漏液率明显低于腹膜外吻合。直肠前切除术的漏液率最高,可达24% [112,113].单因素分析吻合口漏的主要危险因素为男性(OR = 3.5)、既往腹部手术史(OR = 2.4)、克罗恩病(OR = 3.3)、直肠癌距肛缘<或= 12cm (OR = 5.4)和手术时间延长(OR = 5.4)P当延长手术时间为>120 min时,P = 0.01)。多因素分析后,男性、既往腹部手术史和低癌发生率仍然显著[13].
另一项多元分析显示,美国麻醉师协会III级至V级(P = 0.04;优势比,5.6;95%置信区间,1.6 ~ 15.3)和应急操作(P = 0.03;优势比,4.6;95%可信区间(1.9 ~ 9.8)为与吻合口漏相关的独立因素。吻合口漏的风险为8.1%(优势比为10.5;95%可信区间,2.7-26.8),如果两个因素都存在[114].
大多数比较高、低前路切除的研究表明,吻合水平是漏血最重要的预测因素。根据所引用的研究,在距肛缘<10 cm至<5 cm之间的吻合术中漏出的高风险水平不同[115,116].
无论吻合程度如何,手缝术与吻合器术在瘘口方面似乎没有显著差异[117].术中问题和术后狭窄似乎在吻合术中更为常见[118].然而,在最近的一篇Cochrane综述中,回结肠吻合器吻合比手缝吻合术吻合漏更少[119].
腹腔镜手术与开腹手术患者吻合口漏率比较的现有资料显示,无论吻合程度如何,两者吻合口漏率均无差异[120].在癌症患者中,吻合口漏(无论开腹或腹腔镜技术)与治疗性切除术后生存率低和复发率高相关[121,122].
吻合口漏的诊断
由于与吻合口漏相关的并发症的严重性,必须尽早发现问题并采取行动。大多数组根据临床症状性漏液进行诊断,表现为气体、脓性或排泄物排出、直肠脓性排出、盆腔脓肿或腹膜炎。由于吻合口的临床体征无特异性,通常需要进行客观的吻合口完整性检查。水溶性灌肠或CT扫描被广泛应用于吻合口漏的诊断。有趣的是,在最近的两项研究中,吻合口漏更多地出现在术后晚期,更多地出现在出院后或术后12天[123,124].
吻合口漏的治疗
吻合口漏可分为有临床意义的吻合口漏和无临床意义的吻合口漏。亚临床渗漏的自然史与临床渗漏相比更为良性,尽管这些组的生活质量和肠功能没有差异[125].在结直肠手术后形成盆腔脓肿时,应在血流动力学稳定的非脓毒症患者中进行CT扫描引导下经皮引流,成功率可达80% [126,127].CT扫描显示腹腔内游离吻合口淤积,手术指征大多明确。保守治疗(包括抗生素治疗)效果良好,但吻合口漏手术修复应尽早确定适应证,以改善患者预后。腹腔镜手术后再次腹腔镜和灌洗是可行和安全的,并且比开放的再次干预术后并发症更少[128].
术后出血
一般来说,结直肠手术后出血是一种罕见的并发症。风险取决于所实施的外科手术,患者的合并症,在个别情况下取决于凝血系统受损。在术后初期,应报告异常心率和低血压,并由外科医生进行解释。测量血红蛋白和红细胞压积有助于确定失血。
肠梗阻
术后肠梗阻一直被认为是胃肠手术不可避免的后果。它延长了住院时间,增加了发病率,并增加了治疗费用。术后肠梗阻的病理生理是多因素的。手术时间和术中出血量是术后肠梗阻的独立危险因素[129].
术后肠梗阻可发生在所有类型的手术后,包括腹膜外手术。已经报道了多种治疗方案。然而,由于使用不同的麻醉方案和患者共病有显著差异,很难对这些研究进行比较。
术后麻痹性肠梗阻通常采用多种方法联合治疗。这些措施包括限制麻醉药物的使用,如替代非甾体类药物和放置胸椎硬膜外局部麻醉。选择性使用鼻胃减压术和纠正电解质失衡也是需要考虑的重要因素。
结论
在这里,我们总结了结直肠手术的主要并发症,这对专科医生、普通外科医生和消化内科医生都很重要。我们也试图显示策略,以尽量减少术中和术后并发症。近十年来,治疗策略和技术发明的发展是巨大的。这主要是由于腹腔镜方法,这是现在被广泛接受。外科医生的培训、医院容量和学习曲线对于最大限度地提高患者安全、评估外科医生的专业知识和计算成本效益变得越来越重要。此外,标准化的术后护理对于减少术后并发症至关重要。表中总结了影响术中及术后并发症发生率的危险因素1.
参考文献
Clavien PA, Barkun J, de Oliveira ML, Vauthey JN, Dindo D, Schulick RD, de SE, Pekolj, Slankamenac K, Bassi C, Graf R, Vonlanthen R, Padbury R, Cameron JL, Makuuchi M:手术并发症的Clavien-Dindo分类:五年经验。中华外科杂志,2009,25(3):357 - 357。10.1097 / SLA.0b013e3181b13ca2。
Dindo D, Demartines N, Clavien PA:手术并发症的分类:一个6336例患者队列评估和调查结果的新建议。中华外科杂志,2004,24(3):344 - 344。sla.0000133083.54934.ae 10.1097/01.。
Artinyan A, nnuo - mensah JW, Balasubramaniam S, Gauderman J, Essani R, Gonzalez-Ruiz C, Kaiser AM, Beart RW:术后长时间肠梗阻的定义、危险因素和预测因素。中华外科杂志,2008,32(3):344 - 344。10.1007 / s00268 - 008 - 9491 - 2。
Klotz HP, Candinas D, Platz A, Horvath A, Dindo D, Schlumpf R, Largiader F:择期普外科术前风险评估。中华外科杂志,1996,30(3):344 - 344。10.1002 / bjs.1800831240。
Kirchhoff P, Dincler S, Buchmann P: 1316例选择性腹腔镜结直肠手术术中和术后并发症的潜在危险因素的多因素分析。中华外科杂志,2008,27(3):344 - 344。10.1097 / SLA.0b013e31817bbe3a。
Longo WE, Virgo KS, Johnson FE, Oprian CA, Vernava AM, Wade TP, Phelan MA, Henderson WG, Daley J, Khuri SF:结肠癌结肠切除术后发病率和死亡率的危险因素。中华肛肠杂志,2000,43:83-91。10.1007 / BF02237249。
McGillicuddy EA, Schuster KM, Davis KA, Longo WE:老年患者急诊结直肠手术中发病率和死亡率的预测因素。中华外科杂志,2009,34(3):357 - 357。10.1001 / archsurg.2009.203。
Yoo PS, Mulkeen AL, Frattini JC, Longo WE, Cha CH:评估紧急结直肠手术不良结果的危险因素。中华外科杂志,2006,15:85-89。10.1016 / j.suronc.2006.08.002。
Margenthaler JA, Longo WE, Virgo KS, Johnson FE, Grossmann EM, Schifftner TL, Henderson WG, Khuri SF:小肠梗阻术后不良结果的危险因素。中华外科杂志,2006,23(4):456-464。sla.0000205668.58519.76 10.1097/01.。
Leung JM, Dzankic S:术前健康状况与术中因素在预测老年外科患者术后不良结局中的相对重要性。中华老年医学杂志,2001,49:1080-1085。10.1046 / j.1532-5415.2001.49212.x。
Heriot AG, Tekkis PP, Smith JJ, Cohen CR, Montgomery A, Audisio RA, Thompson MR, Stamatakis JD:老年结直肠癌患者术后死亡率的预测。中华肛肠杂志,2006,29(4):516 - 524。10.1007 / s10350 - 006 - 0523 - 4。
人B, Cera SM, Sands DR, Weiss EG, Vernava AM, Nogueras JJ, Wexner SD:腹腔镜结直肠手术对老年患者有益吗?中华口腔外科杂志,2008,22:401-405。10.1007 / s00464 - 007 - 9412 - 8。
Lipska MA, Bissett IP, Parry BR, Merrie AE:下消化道吻合后吻合口漏:男性风险较高。中华外科杂志,2006,26(3):349 - 349。10.1111 / j.1445-2197.2006.03780.x。
Franko J, O'Connell BG, Mehall JR, Harper SG, Nejman JH, Zebley DM, Fassler SA:既往腹部手术对腹腔镜结直肠手术转归和并发症发生率的影响。JSLS。2006, 10: 169-175。
Parker MC:粘连的流行病学:负担。中华医学杂志,2004,29(3):344 - 344。
Gutt CN, Oniu T, Schemmer P, Mehrabi A, Buchler MW:腹腔镜手术诱导粘连的减少?中华外科杂志,2004,18:898-906。10.1007 / s00464 - 004 - 0056 - 7。
Kozol RA, Hyman N, Strong S, Whelan RL, Cha C, Longo WE:降低结肠直肠手术的风险。中华外科杂志,2007,27(4):457 - 457。10.1016 / j.amjsurg.2007.08.006。
Chandra A, Mangam S, Marzouk D:风险评分系统在接受胃肠手术患者中的应用综述。中华胃肠外科杂志,2009,13:1529-1538。10.1007 / s11605 - 009 - 0857 - z。
Alves A, Panis Y, Mantion G, Slim K, Kwiatkowski F, Vicaut E: AFC评分:癌症或憩室炎结直肠切除术后死亡率4项预测评分的验证:1049例患者的前瞻性多中心研究结果。中华外科杂志,2007,29(3):344 - 344。10.1097 / SLA.0b013e3180602ff5。
Tobaruela E, Camunas J, Enriquez-Navascues JM, Diez M, Ratia T, Martin A, Hernandez P, Lasa I, Martin A, Cambronero JA, Granell J:急诊结直肠癌手术相关发病率和死亡率的医学因素。中国地质大学学报(自然科学版)
Leung E, Ferjani AM, Stellard N, Wong LS:使用P-POSSUM和CR-POSSUM评分预测结直肠手术患者术后死亡率:一项前瞻性研究。中华结直肠疾病杂志,2009,24:1459-1464。10.1007 / s00384 - 009 - 0781 - 4。
Hartley MN, Sagar PM:外科医生的“直觉”作为术后结果的预测因素。中华外科杂志,2004,27(3):377 - 377。
Markus PM, Martell J, Leister I, Horstmann O, Brinker J, Becker H:通过临床评估预测术后发病率。中华外科杂志,2005,29(3):344 - 344。10.1002 / bjs.4608。
Dostalik J, Martinek L, Vavra P, Andel P, Gunka I, Gunkova P:肥胖患者的腹腔镜结直肠手术。中华外科杂志,2005,15:1328-1331。10.1381 / 096089205774512447。
Pikarsky AJ, Saida Y, Yamaguchi T, Martinez S, Chen W, Weiss EG, Nogueras JJ, Wexner SD:肥胖是腹腔镜结直肠手术的高危因素吗?中华外科杂志,2002,16:855-858。10.1007 / s004640080069。
Delaney CP, Pokala N, Senagore AJ, Casillas S, Kiran RP, Brady KM, Fazio VW:腹腔镜结肠切除术适用于体重指数>30的患者吗?一项与开放式结肠切除术的病例匹配比较研究。中华结肠直肠杂志,2005,48:975-981。10.1007 / s10350 - 004 - 0941 - 0。
Hoer J, Lawong G, Klinge U, Schumpelick V:[影响切口疝发展的因素。对2983例剖腹手术患者进行了10年的回顾性研究。中国农业科学,2002,30(4):344 - 344。10.1007 / s00104 - 002 - 0425 - 5。
Smith RL, Bohl JK, McElearney ST, Friel CM, Barclay MM, Sawyer RG, Foley EF:择期结直肠切除术后伤口感染。中华外科杂志,2004,23(4):589 - 596。sla.0000124292.21605.99 10.1097/01.。
Detsky AS, Baker JP, O'Rourke K, Johnston N, Whitwell J, Mendelson RA, Jeejeebhoy KN:预测胃肠手术患者的营养相关并发症。中华儿科杂志,1998,12(4):344 - 344。10.1177 / 0148607187011005440。
吴国华,刘志华,吴志华,吴志刚:营养不良胃肠道肿瘤患者围手术期人工营养治疗。中华胃肠病杂志,2006,12:441- 444。
Schiesser M, Muller S, Kirchhoff P, Breitenstein S, Schafer M, Clavien PA:一种新的营养风险筛查评分在预测胃肠手术并发症中的评估。临床营养学杂志,2008,27:565-570。10.1016 / j.clnu.2008.01.010。
Beattie AH, Prach AT, Baxter JP, Pennington CR:一项评估营养不良手术患者术后肠内营养补充剂使用的随机对照试验。肠道杂志,2000,46:813-818。10.1136 / gut.46.6.813。
Reilly HM:营养风险筛查。环境科学学报,1996,29(3):344 - 344。10.1079 / PNS19960083。
Buzby GP, Williford WO, Peterson OL, Crosby LO, Page CP, Reinhardt GF, Mullen JL:营养不良手术患者全肠外营养的随机临床试验:先前临床试验和方案设计试点研究的基本原理和影响。中华医学杂志,1998,47:357- 357。
康drup J, Rasmussen HH, Hamberg O, Stanga Z:基于对照临床试验分析的营养风险筛查方法。中华临床医学杂志,2003,22:321-336。10.1016 / s0261 - 5614(02) 00214 - 5。
Braga M, Gianotti L, Vignali A, Carlo VD:术前口服精氨酸和n-3脂肪酸可以改善结直肠癌切除术后免疫代谢宿主反应和结局。中华外科杂志,2002,27(3):344 - 344。10.1067 / msy.2002.128350。
Gianotti L, Braga M, Nespoli L, Radaelli G, Beneduce A, Di CV:胃肠癌患者术前口服补充特殊饮食的随机对照试验。中华胃肠病学杂志,2002,22(3):344 - 344。10.1053 / gast.2002.33587。
Bozzetti F, Gianotti L, Braga M, Di CV, Mariani L:胃肠癌患者术后并发症:营养状况与营养支持的共同作用。临床营养学杂志,2007,26:698-709。10.1016 / j.clnu.2007.06.009。
Garretsen MK, Melis GC, Richir MC, Boelens PG, Vlaanderen L, van Leeuwen PA:[围手术期营养]。中国生物医学工程学报,2006,29(3):349 - 349。
Jung B, Pahlman L, Nystrom PO, Nilsson E:选择性结肠切除术中机械肠准备的多中心随机临床试验。中华外科杂志,2007,44(3):389 - 395。10.1002 / bjs.5816。
Fa-Si-Oen P, Roumen R, Buitenweg J, van d V, van GD, Putter H, Verwaest C, Verhoef L, de Waard JW, Swank d, d 'Hoore A, Croiset van UF:机械肠准备与否?选择性开放结肠手术的多中心随机试验结果。中华肛肠杂志,2005,30(4):357 - 357。10.1007 / s10350 - 005 - 0068 - y。
Wille-Jorgensen P, Guenaga KF, Matos D, Castro AA:术前机械肠道清洗与否?最新的元分析。中华结直肠癌杂志,2005,7:304-310。10.1111 / j.1463-1318.2005.00804.x。
Guenaga KF, Matos D, Castro AA, Atallah AN, Wille-Jorgensen P:选择性结直肠手术的机械肠准备。Cochrane数据库系统Rev. 2005, CD001544。
Zmora O, Lebedyev A, Hoffman A, Khaikin M, Munz Y, Shabtai M, Ayalon A, Rosin D:腹腔镜结肠切除术,无需机械肠准备。中华结直肠癌杂志,2006,21:683-687。10.1007 / s00384 - 005 - 0044 - y。
Mahajna A, Krausz M, Rosin D, Shabtai M, Hershko D, Ayalon A, Zmora O:结肠直肠手术中肠道准备与肠内容物溢出有关。中华结肠直肠杂志,2005,30(4):326 - 326。10.1007 / s10350 - 005 - 0073 - 1。
Schlachta CM, mazza J, Seshadri PA, Cadeddu M, Gregoire R, Poulin EC:腹腔镜结直肠切除术的学习曲线。中华结肠直肠杂志,2001,44:217-222。10.1007 / BF02234296。
李广霞,闫海涛,余娟,雷st,薛强,程鑫:[腹腔镜直肠癌切除术学习曲线]。南方科技大学学报。2006,26:535-538。
Kuhry E, Schwenk WF, Gaupset R, Romild U, Bonjer HJ:腹腔镜结直肠癌切除术的远期疗效。Cochrane数据库系统Rev. 2008, CD003432。
Kuhry E, Bonjer HJ, Haglind E, Hop WC, Veldkamp R, Cuesta MA, Jeekel J, Pahlman L, Morino M, Lacy A, Delgado S:医院病例量对腹腔镜结肠癌手术后短期结局的影响。中华外科杂志,2005,19:687-692。10.1007 / s00464 - 004 - 8920 - z。
Wibe A, Eriksen MT, Syse A, Tretli S, Myrvold HE, Soreide O:国家层面直肠癌手术标准化后医院病例量对长期结果的影响中华外科杂志,2005,29(3):344 - 344。10.1002 / bjs.4821。
Renzulli P, Lowy A, Maibach R, Egeli RA, Metzger U, Laffer UT:外科医生和医院的病例量对结直肠癌术后生存和局部复发的影响。中华外科杂志,2006,29(4):344 - 344。10.1016 / j.surg.2005.08.023。
Dunne JR, Malone D, Tracy JK, Gannon C, Napolitano LM:围手术期贫血:手术中感染、死亡率和资源利用的独立危险因素。中华外科杂志,2002,22(3):337 - 344。10.1006 / jsre.2001.6330。
Wu WC, Schifftner TL, Henderson WG, Eaton CB,摆斯RM, Uttley G, Sharma SC, Vezeridis M, Khuri SF, Friedmann PD:老年非心脏手术患者术前红细胞压压水平与术后结果《美国医学协会杂志》上。2007, 29(3): 344 - 344。10.1001 / jama.297.22.2481。
Verma V, Schwarz RE:影响胃肠癌患者围手术期输血的因素。中华外科杂志,2007,29(4):344 - 344。10.1016 / j.jss.2007.03.032。
Brown SR, Goodfellow PB:腹部手术横向切口与中线切口。Cochrane数据库系统,2005,CD005199。
作者:张志刚,张志刚。腹主动脉瘤垂直或横向剖腹手术的临床研究(中华外科杂志,2005;92: 1208 - 1211)。中华外科杂志,2006,29(3):344 - 344。10.1002 / bjs.5295。
Grantcharov TP, Rosenberg J:腹部手术中垂直切口与横向切口的比较。中华外科杂志,2001,29(3):366 - 366。10.1080 / 110241501300091408。
Jansen FW, Kolkman W, Bakkum EA, de Kroon CD, Trimbos- kemper TC, Trimbos JB:腹腔镜手术并发症:封闭与开放切口技术的比较研究。中华妇产科杂志,2004,19(3):344 - 344。10.1016 / j.ajog.2003.09.035。
Vilos GA, Ternamian A, Dempster J, Laberge PY,加拿大妇产科医师协会:腹腔镜条目:技术、技术和并发症的回顾。中华妇产科杂志,2007,29:433-465。
Wakeman CJ, Dobbs BR, Frizelle FA, Bissett IP, Dennett ER, Hill AG, Thompson-Fawcett MW:脾切除术对结直肠癌切除术后结局的影响:一项多中心、嵌套、配对队列研究中华肛肠杂志,2008,29(3):326 - 326。10.1007 / s10350 - 007 - 9139 - 6。
Oktar GL:癌症手术中引起的医源性主要静脉损伤。中华外科杂志,2007,37:366-369。10.1007 / s00595 - 006 - 3416 - 1。
pucha RV, Burdick JS:医源性穿孔的管理。中华胃肠病杂志,2003,32:1289-1309。10.1016 / s0889 - 8553(03) 00094 - 3。
腹腔镜下医源性结肠穿孔修补术。中华腹腔镜外科杂志,2007,27(3):357 - 357。10.1097 / SLE.0b013e31804b48a1。
Wakeman CJ, Dobbs BR, Frizelle FA, Bissett IP, Dennett ER, Hill AG, Thompson-Fawcett MW:脾切除术对结直肠癌切除术后结局的影响:一项多中心、嵌套、配对队列研究中华肛肠杂志,2008,29(3):326 - 326。10.1007 / s10350 - 007 - 9139 - 6。
Cassar K, Munro A:医源性脾损伤。中华实用外科杂志,2002,23(3):344 - 344。
Hubner M, Demartines N, Muller S, Dindo D, Clavien PA, Hahnloser D:单极剪刀、双极血管吻合器和超声剪在腹腔镜结直肠手术中的前瞻性随机研究。中华外科杂志,2008,29(3):344 - 344。10.1002 / bjs.6321。
Hubner M, Hahnloser D, Hetzer F, Muller MK, Clavien PA, Demartines N:腹腔镜结直肠手术中两种器械解剖和血管封闭的前瞻性随机比较。中华外科杂志,2007,21:592-594。10.1007 / s00464 - 006 - 9034 - 6。
Kiran RP, Delaney CP, Senagore AJ, Millward BL, Fazio VW:腹腔镜和常规开放式结直肠手术后的手术失血量和血液制品的使用。中华外科杂志,2004,29(3):344 - 344。10.1001 / archsurg.139.1.39。
Okuyama M, Ikeda K, Shibata T, Tsukahara Y, Kitada M, Shimano T:结直肠癌手术术前补铁和术中输血。中华外科杂志,2005,35:36-40。10.1007 / s00595 - 004 - 2888 - 0。
Tekkis PP, Senagore AJ, Delaney CP:腹腔镜结直肠手术的转换率:1253例患者的预测模型。中华外科杂志,2005,19:47-54。10.1007 / s00464 - 004 - 8904 - z。
Marusch F, Gastinger I, Schneider C, Scheidbach H, Konradt J, Bruch HP, Kohler L, Barlehner E, Kockerling F:腹腔镜结直肠手术结果转换的重要性。中华肛肠杂志,2001,30(4):337 - 344。10.1007 / BF02234294。
腹膜粘连的后果和并发症。中华结直肠癌杂志,2007,9(增刊2):25-34。
Casillas S, Delaney CP, Senagore AJ, Brady K, Fazio VW:腹腔镜结肠切除术转换对患者预后有不良影响吗?中华肛肠杂志,2004,29(4):344 - 344。10.1007 / s10350 - 004 - 0692 - 4。
Veldkamp R, Kuhry E, Hop WC, Jeekel J, Kazemier G, Bonjer HJ, Haglind E, Pahlman L, Cuesta MA, Msika S, Morino M, Lacy AM:腹腔镜手术与开放式手术治疗结肠癌:一项随机试验的短期结果。中华肿瘤学杂志,2005,6:477-484。10.1016 / s1470 - 2045(05) 70221 - 7。
Schwandner O, Farke S, Schiedeck TH, Bruch HP:肥胖和非肥胖患者的腹腔镜结直肠手术:体重指数的差异导致不同的结果吗?中华外科杂志,2004,18:457 - 457。10.1007 / s00464 - 003 - 9259 - 6。
陈建平,陈建平,陈建平,陈建平。直肠切除术后盆腔引流的临床研究。中华肛肠杂志,1995,18(3):344 - 344。10.1007 / BF02055597。
Petrowsky H, Demartines N, Rousson V, Clavien PA:胃肠手术预防性引流的循证价值:系统回顾和荟萃分析。中华外科杂志,2004,24(4):344 - 344。sla.0000146149.17411.c5 10.1097/01.。
Karliczek A, Jesus EC, Matos D, Castro AA, Atallah AN, Wiggers T:选择性结直肠吻合中的引流或不引流:系统回顾和荟萃分析。中华外科杂志,2006,30(4):357 - 357。10.1111 / j.1463-1318.2006.00999.x。
Wong NY, Eu KW:无效回肠造口术不能预防低位前切除术后临床吻合口泄漏:一项前瞻性比较研究。中华肛肠杂志,2005,30(4):349 - 349。10.1007 / s10350 - 005 - 0146 - 1。
Thalheimer A, Bueter M, Kortuem M, Thiede A, Meyer D:结直肠癌患者临时回肠袢造口术的发病率。中华肛肠杂志,2006,29(4):344 - 344。10.1007 / s10350 - 006 - 0541 - 2。
Schmidt O, Merkel S, Hohenberger W:低位直肠吻合器吻合后吻合口漏:术中吻合检验的意义。中华外科杂志,2003,29(3):389 - 397。10.1053 / ejso.2002.1416。
Huh JW, Park YA, Sohn SK:下段直肠癌手缝结肠吻合术中不需要引流口。中华肛肠杂志,2007,30(4):344 - 344。10.1007 / s10350 - 007 - 0233 - 6。
Constantinides VA, Heriot A, Remzi F, Darzi A, Senapati A, Fazio VW, Tekkis PP:憩室性腹膜炎的手术策略:初次切除吻合与Hartmann手术的决策分析。中华外科杂志,2007,27(3):344 - 344。sla.0000225357.82218.ce 10.1097/01.。
Breitenstein S, Kraus A, Hahnloser D, Decurtins M, Clavien PA, Demartines N:急性穿孔的急诊左结肠切除术:初级吻合还是Hartmann手术?病例匹配对照研究。中华外科杂志,2007,31(3):344 - 344。10.1007 / s00268 - 007 - 9199 - 8。
Buunen M, Veldkamp R, Hop WC, Kuhry E, Jeekel J, Haglind E, Pahlman L, Cuesta MA, Msika S, Morino M, Lacy A, Bonjer HJ:腹腔镜手术与开放式手术治疗结肠癌的生存率:一项随机临床试验的长期结果。中华肿瘤学杂志,2009,10:44-52。10.1016 / s1470 - 2045(08) 70310 - 3。
Fleshman J, Sargent DJ, Green E, Anvari M, Stryker SJ, Beart RW, Hellinger M, Flanagan R, Peters W, Nelson H:基于COST研究组试验的5年数据,腹腔镜结肠切除术治疗癌症并不亚于开放手术。中华外科杂志,2007,29(3):344 - 344。10.1097 / SLA.0b013e318155a762。
主要CP, Greer MS, Russell WL, Roe SM:腹动脉瘤切除术后肺部并发症和发病率:术后硬膜外与肠外阿片类镇痛的比较中华外科杂志,1996,30(4):344 - 344。
Mann C, Pouzeratte Y, Boccara G, Peccoux C, Vergne C, Brunat G, Domergue J, Millat B, Colson P:老年人腹部大手术后静脉或硬膜外患者自控镇痛的比较。中国麻醉学杂志,2000,29(4):344 - 344。10.1097 / 00000542-200002000-00025。
Carli F, Mayo N, Klubien K, Schricker T, Trudel J, Belliveau P:硬膜外镇痛增强结肠手术后的功能性运动能力和健康相关生活质量:一项随机试验的结果。中国麻醉学杂志,2002,27(4):344 - 344。10.1097 / 00000542-200209000-00005。
Werawatganon T, Charuluxanun S:腹腔手术后患者控制性静脉阿片类镇痛与持续硬膜外镇痛的比较。Cochrane数据库系统Rev. 2005, CD004088-
爆破DM, Zahn PK, Van Aken HK, Dasch B, Boche R, Pogatzki-Zahn EM:术后疼痛管理的有效性和安全性:1998年至2006年连续18 925例患者的调查(第二次修订):前瞻性提高数据的数据库分析。中华麻醉学杂志,2008,30(3):344 - 344。10.1093 / bja / aen300。
爆裂DM, Elia N, Marret E, Remy C, Tramer MR:硬膜外镇痛对腹部和胸部手术后肺部并发症的保护作用:一项荟萃分析。中华外科杂志,2008,30(4):489 - 497。10.1001 / archsurg.143.10.990。
Bauer JJ, Gelernt IM, Salky BA, Kreel I:术后常规鼻胃减压真的有必要吗?中华外科杂志,1998,20(3):344 - 344。10.1097 / 00000658-198502000-00017。
Lewis SJ, Egger M, Sylvester PA, Thomas S:胃肠道手术后早期肠内喂养与“无口服”:对照试验的系统回顾和荟萃分析。BMJ。2001, 323: 773-776。10.1136 / bmj.323.7316.773。
Andersen HK, Lewis SJ, Thomas S:结直肠手术后24小时内早期肠内营养与术后并发症的开始喂食比较。Cochrane数据库系统版本2006,CD004080-
Lewis SJ, Andersen HK, Thomas S:肠内手术后24小时内早期肠内营养与后期开始喂养:系统回顾和荟萃分析。中华胃肠外科杂志,2009,13(3):569-75。10.1007 / s11605 - 008 - 0592 - x。
Kehlet H:控制术后病理生理和康复的多模式方法。中国生物医学工程学报,1997,37(3):357 - 357。
Kehlet H, Wilmore DW:循证外科护理和快速手术的发展。中华外科杂志,2008,27(3):344 - 344。10.1097 / SLA.0b013e31817f2c1a。
Kehlet H, Wilmore DW:快速手术。中华外科杂志,2005,29(3):344 - 344。10.1002 / bjs.4841。
Muller S, Zalunardo MP, Hubner M, Clavien PA, Demartines N:开放式结肠手术后的快速程序减少并发症和住院时间。中华胃肠病学杂志,2009,36(4):442 - 447。10.1053 / j.gastro.2008.10.030。
Dindo D, Demartines N, Clavien PA:手术并发症的分类:一个6336例患者队列评估和调查结果的新建议。中华外科杂志,2004,24(3):344 - 344。sla.0000133083.54934.ae 10.1097/01.。
Blumetti J, Luu M, Sarosi G, Hartless K, McFarlin J, Parker B, Dineen S, Huerta S, Asolati M, Varela E, Anthony T:结直肠手术后手术部位感染:危险因素是否取决于考虑的感染类型?中华外科杂志,2007,27(4):344 - 344。10.1016 / j.surg.2007.05.012。
唐瑞,陈海辉,王丽丽,长剑CR,陈建军,徐kc,蒋建民,王金勇:结肠直肠择期切除术后手术部位感染的危险因素:2809例连续单中心前瞻性研究。中华外科杂志,2001,34(3):344 - 344。10.1097 / 00000658-200108000-00007。
Konishi T, Watanabe T, Kishimoto J, Nagawa H:择期结肠和直肠手术在伤口感染危险因素方面存在差异:前瞻性监测结果。中华外科杂志,2006,44:758-763。sla.0000219017.78611.49 10.1097/01.。
Brasel K, McRitchie D, Dellinger P:加拿大普通外科医生协会和美国外科医生学会外科循证综述21:围手术期吸氧可降低手术部位感染的风险。中华外科杂志,2007,30(4):344 - 344。
Horie H, Okada M, Kojima M, Nagai H:术前肠内免疫营养对无营养不良的结直肠癌患者手术部位感染的有利作用。中华外科杂志,2006,36:1063-1068。10.1007 / s00595 - 006 - 3320 - 8。
Boni L, Benevento A, Rovera F, Dionigi G, Di GM, Bertoglio C, Dionigi R:腹腔镜手术中的感染并发症。外科感染(Larchmt.)。2006, 7(增刊2):S109-S111。
Khan MN, Fayyad T, Cecil TD, Moran BJ:腹腔镜与开放式阑尾切除术:术后感染并发症的风险。JSLS。2007, 11: 363-367。
Fujita S, Saito N, Yamada T, Takii Y, Kondo K, Ohue M, Ikeda E, Moriya Y:选择性结直肠手术中抗生素预防的随机多中心试验:单剂量vs 3剂量不含甲硝唑和口服抗生素的第二代头孢菌素。中华外科杂志,2007,27(3):457 - 457。10.1001 / archsurg.142.7.657。
Weber WP, Marti WR, Zwahlen M, Misteli H, Rosenthal R, Reck S, Fueglistaler P, Bolli M, Trampuz A, Oertli D, Widmer AF:手术抗菌药物预防的时机。中华外科杂志,2008,27(3):344 - 344。10.1097 / SLA.0b013e31816c3fec。
Chambers WM, Mortensen NJ:结直肠手术后漏液和脓肿形成。临床胃肠病杂志,2004,18:865-880。
Platell C, Barwood N, Dorfmann G, Makin G:结直肠手术中吻合口漏的发生率。中华结直肠癌杂志,2007,9:71-79。10.1111 / j.1463-1318.2006.01002.x。
Kockerling F, Rose J, Schneider C, Scheidbach H, Scheuerlein H, Reymond MA, Reck T, Konradt J, Bruch HP, Zornig C, Barlehner E, Kuthe A, Szinicz G, Richter HA, Hohenberger W:腹腔镜结直肠吻合术:术后渗漏风险。多中心研究结果。腹腔镜结直肠手术研究组(LCSSG)。中华外科杂志,1999,13:639-644。10.1007 / s004649901064。
崔洪科,罗丽玲,何俊伟:结直肠恶性肿瘤切除及腹腔吻合术后渗漏的危险因素分析。中华肛肠杂志,2006,29(3):379 - 379。10.1007 / s10350 - 006 - 0703 - 2。
Heald RJ, Leicester RJ:低位吻合术。结肠直肠。1981,24:437-444。10.1007 / BF02626778。
Pakkastie TE, Luukkonen PE, Jarvinen HJ:直肠前切除术后吻合口漏。中华实用外科杂志,2004,16(3):344 - 344。
Lustosa SA, Matos D, Atallah AN, Castro AA:结直肠吻合术中的吻合术与手缝吻合术:随机对照试验的系统回顾。中华医学杂志,2002,29(3):332 - 332。10.1590 / s1516 - 31802002000500002。
MacRae HM, McLeod RS:手缝与吻合器在结肠和直肠手术中的应用:荟萃分析。中华肛肠杂志,1998,30(4):344 - 344。10.1007 / BF02238246。
Choy PY, Bissett IP, Docherty JG, Parry BR, Merrie AE:回肠结肠吻合术中的吻合术。Cochrane数据库系统版本2007,CD004320-
Breukink S, Pierie J, Wiggers T:腹腔镜与开放式全肠系膜切除术治疗直肠癌。Cochrane数据库系统版本2006,CD005200-
罗丽玲,崔坤,李玉敏,何俊伟,Seto CL:结直肠恶性肿瘤切除术后吻合口漏与远期预后不良相关。中华胃肠外科杂志,2007,11:8-15。10.1007 / s11605 - 006 - 0049 - z。
McArdle CS, McMillan DC, Hole DJ:吻合口漏对结直肠癌根治性切除术患者长期生存的影响。中华外科杂志,2005,29(3):344 - 344。10.1002 / bjs.5054。
Hyman N, Manchester TL, Osler T, Burns B, Cataldo PA:肠吻合后吻合口漏:比你想象的要晚。中华外科杂志,2007,27(3):344 - 344。sla.0000225083.27182.85 10.1097/01.。
Nicksa GA, Dring RV, Johnson KH, Sardella WV, Vignati PV, Cohen JL:吻合口漏:最好的诊断成像研究是什么?中华肛肠杂志,2007,30(4):357 - 357。10.1007 / s10350 - 006 - 0708 - x。
Lim M, Akhtar S, Sasapu K, Harris K, Burke D, Sagar P, Finan P:低位结直肠吻合术后的临床和亚临床渗漏:临床和放射学研究。《结肠直肠》杂志,2006,49:1611-1619。10.1007 / s10350 - 006 - 0663 - 6。
Longo WE, Milsom JW, Lavery IC, Church JC, Oakley JR, Fazio VW:结肠直肠手术后骨盆脓肿的最佳治疗方法是什么?中华结肠直肠杂志,1998,36(3):366 - 366。10.1007 / BF02050629。
Schechter S, Eisenstat TE, Oliver GC, Rubin RJ, Salvati EP:计算机断层扫描引导下腹腔脓肿引流术。结肠直肠手术的术前和术后模式。中华结肠直肠杂志,1994,37:984-988。10.1007 / BF02049309。
Wind J, Koopman AG, van Berge Henegouwen MI, Slors JF, Gouma DJ, Bemelman WA:腹腔镜结直肠癌术后吻合口瘘的再干预。中华外科杂志,2007,44(3):344 - 344。10.1002 / bjs.5892。
Artinyan A, nnuo - mensah JW, Balasubramaniam S, Gauderman J, Essani R, Gonzalez-Ruiz C, Kaiser AM, Beart RW:术后长时间肠梗阻的定义、危险因素和预测因素。中华外科杂志,2008,32(3):344 - 344。10.1007 / s00268 - 008 - 9491 - 2。
作者信息
作者及隶属关系
相应的作者
额外的信息
相互竞争的利益
作者宣称他们之间没有利益冲突。
作者的贡献
PK在概念和设计、数据获取和数据解释方面做出了重大贡献。卫生署一直参与草拟手稿,并最终批准出版该版本。PAC对重要的知识内容进行了批判性的修改,并参与了手稿的设计。所有作者都阅读并批准了最终的手稿。
作者提交的图片原始文件
下面是作者提交的原始图片文件的链接。
权利和权限
开放获取本文由BioMed Central Ltd授权发布。这是一篇开放获取文章,根据创作共用归属许可协议(https://creativecommons.org/licenses/by/2.0),允许在任何媒介上不受限制地使用、传播和复制,前提是正确地引用原始作品。
关于本文
引用本文
Kirchhoff, P., Clavien, PA。结直肠手术并发症:危险因素和预防策略。病人安全外科4, 5(2010)。https://doi.org/10.1186/1754-9493-4-5
收到了:
接受:
发表:
DOI:https://doi.org/10.1186/1754-9493-4-5
关键字
- 脓疡
- 肠内营养
- 术后肠梗阻
- 脾损伤
- 预防排水