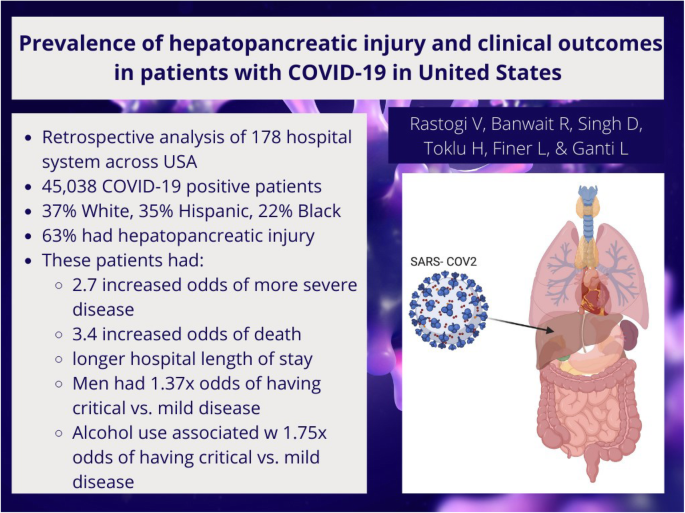
在我们对45360名covid -19阳性患者的研究中,28495名患者观察到肝胰腺紊乱。据我们所知,这是迄今为止评估COVID-19患者肝胰腺损伤的最大回顾性队列研究。一些研究集中在COVID-19在肝损伤中的作用[3.,6,7].62.4%的患者出现肝损伤。这低于Zhang等人报道的78%的发病率。[6].他们的样本量明显较小(0.2%,n比我们的好。Huang等人在41例COVID-19感染患者中观察到31%的肝异常,重症患者发生率较高[7].与肝损伤相比,胰腺损伤仅在一小部分患者中观察到(1.8%)。多项研究报告了一小部分(12-17%)COVID-19患者的脂肪酶轻度升高(< 180 U/L) [8,9].在我们的研究中,较小的百分比可能是由于脂肪酶的截断值较高(400 U/L)。Liu等报道称,7.5%的重症患者死于胰腺损伤。他们还注意到这些患者的胰管局灶性扩大或扩张[4].Wang等人分别观察到29%的患者出现肝损伤,17%的患者出现胰腺损伤[10].
肝胰腺损伤程度随疾病严重程度的增加而增加。危重症患者转氨酶、AlkP、PT、胆红素、乳酸脱氢酶、脂肪酶明显高于轻/中度疾病患者。在需要机械通气和/或使用血管加压药物的ICU患者与不需要机械通气和/或使用血管加压药物的ICU患者之间,这种差异也很显著。与其他两组相比,危重患者低蛋白血症明显加重。Guan等人回顾了中国1099例COVID-19患者的临床特征,发现在非重症和重症患者中分别有18%和39.4%的AST水平升高。他们还发现19.8%的非重症患者和28.1%的重症患者ALT水平升高[11].多项荟萃分析还得出结论,与非重症患者相比,COVID-19重症患者的肝损伤发生率更高[12,13].Barlass等人指出,需要ICU住院的患者脂肪酶水平也较高[14].
我们观察到,发生肝胰腺损伤的covid -19阳性患者的死亡率和病情严重程度更高。Lei等人对5771名covid -19阳性个体进行回顾性队列研究,发现ALT、AST、AlkP和总胆红素的增加与死亡率增加有关。AST升高通常与较高的疾病严重程度相关,并在所有标记物中赋予最高的死亡风险[15].
COVID-19肝损伤可由多种病理生理机制引起,包括病毒直接诱导作用、过度炎症反应引起的免疫系统介导的损伤以及药物诱导的损伤。SARS-CoV2可对肝脏产生直接的细胞病变作用,导致肝损伤。COVID-19患者死后活检显示肝组织微泡性脂肪变性、坏死和细胞浸润。SARS-CoV2结合膜结合血管紧张素转换酶2 (ACE2)受体进入细胞[16].ACE2受体在胆管细胞(59.7%)上的表达明显高于肝细胞(2.6%)。ACE2受体在胆管细胞上的表达与2型肺泡细胞相似[17].因此,COVID-19可能会造成与肺部相同程度的肝损伤。ACE2受体也在胰腺细胞(外分泌腺和胰岛)上表达,与肺相比,这种表达轻度增加[4].
由COVID-19引起的细胞因子风暴综合征也可能是肝胰腺损伤的原因。几项研究报告了肝酶和促炎标志物水平升高与COVID-19严重病例有关[2].多种抗病毒药物包括瑞德西韦、洛匹那韦、利托那韦和皮质类固醇可引起药物性肝损伤。其他可引起肝毒性的药物包括羟氯喹、对乙酰氨基酚、托珠单抗和多种抗生素[16].糖皮质激素和非甾体抗炎药物也可引起药物性胰腺炎[18].Liu等人指出,实验室标志物的异常可能是由于药物治疗,而不是COVID-19本身[19].
慢性肝病主要是肝硬化,在我们的患者亚群中有4.8%。我们观察到原发性肝硬化患者的死亡率、住院时间和疾病严重程度显著增加。多项研究报告了1-11%的COVID-19肝损伤患者出现慢性肝脏疾病[2].Kovalic等人在对24,299名COVID-19患者的meta分析中注意到慢性肝病的患病率较低(3%)。他们还概述了慢性肝病与COVID-19患者严重程度和死亡率增加之间值得注意的相关性[20.].为了评估COVID-19对慢性肝病患者和肝移植后患者的影响,已经建立了肝硬化登记处和欧洲肝脏covid -肝登记处研究协会。
限制
研究局限性包括:首先,这是一项观察性回顾性队列研究,因此发现的任何关联都不能作为COVID-19与肝胰腺损伤之间的因果关系。第二,采用口咽拭子和鼻咽拭子检测新冠病毒,两种检测方法敏感性和特异性不同,可能会导致一些假阳性或假阴性的变化。第三,AST、ALT和脂肪酶的临界值可能会影响结果。