摘要
背景
肺功能测试(PFTs)通常在直立位置进行,因为测量设备和患者的舒适度。本系统综述调查了健康人及特定患者群体体位对肺功能的影响。
方法
使用MEDLINE和Google Scholar检索1998年1月至2017年12月发表的英文论文,关键词:体位、肺功能、肺力学、肺容量、体位变化、体位、姿势、肺功能检查、坐、站、仰卧、通气和通气改变。准实验研究,干预前后的研究;比较≥2种体位,包括坐或站;并纳入年龄≥18岁非机械通气受试者的肺功能评估。主要观察指标为1秒内用力呼气量(FEV1)、用力肺活量(FVC, FEV1/FVC)、肺活量(VC)、功能残余量(FRC)、最大呼气压(PEmax)、最大吸气压(PImax)、呼气峰流量(PEF)、总肺活量(TLC)、残余量(RV)和肺部一氧化碳弥散量(DLCO)。研究了站立、坐姿、仰卧和左右侧躺的姿势。
结果
43项研究符合纳入标准。研究人群包括健康受试者(29项研究),肺部疾病(9项),心脏病(4项),脊髓损伤(SCI, 7项),神经肌肉疾病(3项)和肥胖(4项)。在大多数涉及健康受试者或患有肺、心脏、神经肌肉疾病或肥胖的患者的研究中,FEV1、FVC、FRC、PEmax、PImax和/或PEF值在更直立的体位中更高。对于四肢瘫痪的脊髓损伤患者,仰卧位时FVC和FEV1高于坐位。在健康受试者中,仰卧位的DLCO高于坐位,坐位的DLCO高于侧卧位。在慢性心力衰竭患者中,体位对DLCO的影响各不相同。
结论
体位影响pft的结果,但最佳体位和获益程度因研究人群而异。pft通常在坐姿下进行。我们建议在脊髓损伤和神经肌肉疾病患者的pft中,除了坐位外,还应考虑仰卧位。在治疗心、肺、脊髓损伤、神经肌肉疾病或肥胖患者时,应考虑到体位对肺部生理和功能的影响。
背景
肺功能试验(PFTs)提供客观、可量化的肺功能测量。它们用于评估和监测影响心肺功能的疾病,监测环境、职业和药物暴露的影响,评估手术风险,并协助在就业前或出于保险目的进行评估。肺活量测定是最常见的PFT检查形式[1]。根据ATS/ERS指南,PFTs可以在坐姿或站立姿势下进行,并应记录在报告中。为安全起见,最好坐着,以免因晕厥而跌倒[2],而且由于测量设备和患者的舒适度,也可能更方便。然而,患有神经肌肉疾病、病态肥胖和其他疾病的人可能会发现在这项测试中很难坐或站,这可能会影响他们的结果。
体位的主要目的之一,特别是直立体位的使用,是为了改善呼吸系统疾病、心力衰竭、神经肌肉疾病、脊髓损伤(SCI)和肥胖患者的肺功能,在过去的20年里,关于体位对呼吸力学和/或功能影响的各种研究已经发表。然而,我们没有发现一项系统综述,该综述整合了涉及非机械通气成人的研究结果,以得出呼吸护理和肺功能测试(PFT)执行的临床意义。
我们的目的是系统地回顾评估体位对健康受试者和患有肺病、心脏病、脊髓损伤、神经肌肉疾病和肥胖的非机械通气患者肺功能影响的研究。
方法
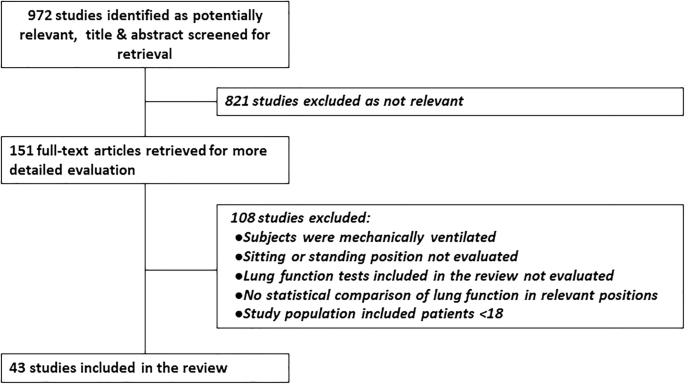
两名研究人员(SK., E-LM.)在MEDLINE和Google Scholar上检索了1998年1月至2017年12月期间发表的研究,关键词是体位、肺功能、肺力学、肺容量、体位变化、定位、姿势、PFTs、坐、站、仰卧、通气和通气改变,并进行了不同的组合。每个搜索词组合包括至少一个与肺功能相关的关键词和至少一个与身体位置相关的关键词。之所以选择1998年作为起点,是因为Meysman和Vincken发表了一项开创性的研究[3.]。这两位研究人员对检索到的972篇摘要进行了筛选,获得了151篇可能相关的文章的全文。对全文进行评估和分类,排除了108篇不符合纳入标准的文献(图2)。1).
符合以下标准的文章被纳入:(1)准实验,干预前后。(2)两种或两种以上的体位比较,至少包括坐姿或站姿。(3)结局指标包括肺功能评估:用力肺活量(FVC)、1s用力呼气量(FEV1)、FEV1/FVC、肺活量(VC)、功能残余量(FRC)、最大呼气压(PEmax)、最大吸气压(PImax)、呼气峰流量(PEF)、总肺活量(TLC)、残余量(RV)或肺一氧化碳弥散量(DLCO)。(4)非机械通气受试者研究人群。(5)年龄≥18岁。(6)英语语言。排除使用其他标准评估肺功能的研究、未对不同体位肺功能进行统计比较的研究、入组年龄< 18岁或使用机械通气的研究、已发表的会议摘要和系统评价。
位置研究
- 1.
站立-无支撑的主动站立
- 2.
坐-坐在椅子或轮椅上,靠背呈90°,四肢都有支撑
- 3.
仰卧——背部平躺
- 4.
右侧躺(RSL)——笔直地躺在右侧
- 5.
左侧躺(LSL)——在左侧笔直躺着
结果测量和临床意义的定义阈值
- 1.
FVC -强制肺活量
FVC较基线值变化200毫升或12% [4]
- 2.
FEV1 - 1秒内用力呼气量
FEV1较基线值变化200毫升或12% [4]
- 3.
FEV1/FVC - 1秒内用力呼气量除以用力肺活量
FEV1/FVC < 0.7定义为阻塞性疾病
- 4.
VC—肺活量
- 5.
FRC -功能剩余容量
变化> 10% [5]
- 6.
TLC -总肺活量
变化> 10% [5]
- 7.
RV—剩余容积
- 8.
最大呼气压(PEmax)
- 9.
最大吸气压力(PImax)
- 10.
最大呼气流量(PEF)
- 11.
肺对一氧化碳的扩散能力(DLCO)
两位经验丰富的肺科医生(NA, AR)对纳入的研究进行了一致审查,以确定肺功能的统计学意义和临床重要差异。所有作者对纳入本综述的文章的结果进行了评估,并按研究人群、研究体位和结果测量进行了分类。纳入研究的数据由四位作者(NA, AR, SK, E-LM)独立提取,并在出现问题时进行协商。是次检讨是根据资讯科技评估指引[13]。
虽然这些不是干预性研究,严格来说,我们选择评估它们为“干预前后”,其中姿势/位置的变化是感兴趣的操作。证据水平根据美国神经病学学会(AAN)治疗干预证据分类进行评估[14]。偏倚风险根据美国国立卫生研究院(NIH)国家心肺血液研究所(NHLBI)开发的无对照组前后(Pre-Post)研究质量评估工具进行评估[15]。该工具由12个问题组成,评估研究质量的各个方面。两位作者(E-LM, SK)使用Kunstler等人的技术独立地对每个研究进行评分。[16]。分歧在与第三作者(YZ)协商后以协商一致的方式解决。偏倚风险分为低(76-100%)、中(26-75%)和高(0-25%)。
结果
纳入本综述的研究
共有43项研究完全符合纳入标准,被纳入本综述(图2)。1).所有的研究都采用连续抽样、方便抽样或自愿抽样的方法来招募健康个体或具有各种医疗条件的受试者。所有的研究都提供了III级证据。
各研究的方案和偏倚水平见表1和附加文件1表S1。41项研究的偏倚风险为中等,2项为低。质量问题主要与招募研究参与者的抽样技术有关。所有研究均采用非随机抽样。一些调查健康受试者的研究包括年轻参与者的方便样本,主要是学生。只有7/43的研究报告需要计算样本量才能达到统计效力。此外,一些研究对干预方案的细节没有明确的报道(表2)1),而且由于研究的性质,评估人员不能对患者体位或以往测试的结果一无所知。
表中显示了研究特征的总结,包括研究的位置、结果测量和根据研究人群得出的主要结果2。在43项研究中,29项包括健康受试者,9项包括肺病患者,4项包括心脏病患者,7项包括脊髓损伤患者,3项包括神经肌肉疾病患者,4项包括肥胖患者。额外的文件2表S2根据所研究的每个人群的位置,仅总结了每个相关结局变量的统计显著结果。
FVC
13项研究调查了健康受试者FVC与体位之间的关系[3.,17,18,19,20.,21,22,23,24,25,26,27,28]。与仰卧位相比,坐位的FVC在临床和统计学上都有显著增加[3.,18,22,23,24,25,26,27],与RSL和LSL相比[3.,21],站立与仰卧[19,23],站立与RSL和LSL [19]。在少数研究中,站立和坐着之间没有变化[19]、坐卧[17,21,28]或坐着与RSL或LSL [21],一项研究[22研究发现,从坐到站,FVC减少了,这在统计学上是有意义的,但没有临床意义。因此,在大多数研究中,更直立的位置与FVC增加有关。
四项研究纳入了患有肺病的受试者[29,30.,31,32]。在一项研究中,哮喘患者从仰卧位到站立时FVC明显增加[30.];然而,站着和坐着、坐着和仰卧、RSL或LSL之间没有显著差异。另一项研究报道,站姿与坐姿、仰卧位、非卧床位和不卧床位相比,以及坐姿与仰卧位、非卧床位和不卧床位相比,FVC有统计学和临床意义上的显著增加[31]。肥胖哮喘患者中[32],慢性阻塞性肺疾病(COPD)患者[29],站着和坐着的FVC没有差异。
三项研究纳入了充血性心力衰竭(CHF)患者[18,21,27]。在一项研究中,坐着的FVC比RSL和LSL高200毫升[21],另外两项研究中,坐位时FVC比仰卧时高350 ~ 400 ml,具有临床意义[18,27]。
6项研究纳入了脊髓损伤患者[17,33,34,35,36,37]。体位对FVC的影响取决于损伤的程度和程度。在颈椎脊髓损伤患者中,仰卧位的FVC高于坐位[17,33,34]。其他研究[35,36,37[4]没有发现脊髓损伤患者的FVC在这些位置的所有损伤级别的汇总组中有显著差异。然而,在一项研究中,在颈椎脊髓损伤患者以及胸椎损伤患者中[36],仰卧位与坐位的FVC增加,而胸椎或腰椎损伤的FVC在坐位时更高[37]。这些差异并不总是达到统计学意义。然而,值得注意的是,在这些衰弱的脊髓损伤患者中,即使FVC的微小变化也可能具有临床意义。
三项研究评估了神经肌肉疾病患者[25,34,38]。在肌强直性营养不良患者和肌萎缩性侧索硬化症(ALS)患者中,从坐姿到仰卧位的FVC下降具有临床和统计学意义[25,34,38]。在肥胖受试者(平均BMI为36.7)中,站立和坐着没有显著差异[32]。
残
在健康受试者中,据报道,坐着比仰卧时FEV1更高[3.,18,22,23,26,27,39],与RSL和LSL相比[3.,19,20.],站着与坐着[23],以及站着与坐着、仰卧、RSL和LSL [19]。然而,其他研究[21,24,28,40]并没有发现坐着和仰卧、不动坐姿和不动坐姿之间的FEV1有显著差异。一项研究[22]的研究报告显示,从坐姿到站立时,FEV1减少了120 ml,这在统计学上是有意义的,但没有临床意义。
在哮喘患者中,站立位的FEV1高于仰卧位,差异有统计学意义和临床意义;然而,坐位与仰卧位、侧卧位和侧卧位之间没有显著差异[30.]。另一项针对哮喘患者的研究报告称,站立与坐位、仰卧位、非仰卧位和非仰卧位相比,以及坐着与仰卧位、非仰卧位和非仰卧位相比,FEV1更高[31]。肥胖哮喘患者与COPD患者的FEV1在站立与坐姿之间无显著差异[29,32]。
在CHF患者中,一项研究发现,坐着时的FEV1比坐着和躺着时的FEV1有统计学和临床意义的显著增加,但坐着和仰卧位之间没有差异[21],而另外两项研究报告了坐着比仰卧时更高的FEV1 [18,27]。
在脊髓损伤患者中,最近有报道称,从坐位到仰卧位,FEV1增加[40];然而,其他研究发现,位置对脊髓损伤患者FEV1的影响取决于损伤的程度和程度。在一项研究中,在所有脊髓损伤受试者中,从坐姿变为仰卧位对FEV1没有显著影响[35],但颈椎损伤患者的FEV1倾向于仰卧位比坐位增加,而胸椎损伤患者的FEV1倾向于坐位增加。沿着同样的脉络,另一项研究[36研究发现,腰椎损伤患者坐位时FEV1比仰卧位时增加,而颈椎或胸椎损伤患者仰卧位时FEV1更高。虽然体位间差异无统计学意义,但损伤程度的影响具有统计学意义和临床意义。
在另一项研究中[33],完全四肢瘫患者仰卧位的FEV1高于坐位,而不完全性损伤患者的FEV1在体位上无显著差异。另一组[37[j]报道,在脊髓损伤患者中,坐位和仰卧位的FEV1无显著变化,但在不完全性运动损伤患者亚组和不完全性胸部运动损伤患者中,仰卧位的FEV1有所下降。
强直性肌营养不良患者,从坐位到仰卧位,FEV1下降[38]。在肥胖患者中,在减肥手术前后,坐着的FEV1高于仰卧的FEV1 [41]。在另一项针对肥胖患者的研究中,站立和坐着的FEV1没有差异[32]。
FEV1 / FVC的
7项研究比较了健康受试者不同体位的FEV1/FVC [18,19,23,24,27,28,42]。在几项研究中,据报道,坐着比仰卧时FEV1/FVC更高[23,28], in sitting vs. LSL [19],以及站立与仰卧,RSL和LSL [19];然而,FEV1/FVC在所有体位均> 70%,因此差异无临床意义。其他研究发现,坐着和仰卧没有区别[18,24,27]或站着、坐着和仰卧[42]。
在哮喘、慢性心力衰竭和肥胖受试者中,FEV1/FVC在不同体位之间无统计学差异[18,27,32,42]。
肺活量
6项健康受试者体位对肺活量的影响[21,24,28,39,43,44]。在大多数研究中,坐着和仰卧没有差异[21,24,28,43]或介于坐着与“禁用物”或“禁用物”之间[21]。一项研究[39发现坐着比仰卧时VC更高。然而,另一项研究[44研究人员发现,仰卧位比坐姿的VC更高,但仅限于女性。
一项研究显示,在CHF患者中,坐着比仰卧时VC更高[27]而另一项研究发现,这两种立场之间没有统计学上的显著差异[21]。在脊髓损伤患者中,仰卧位的VC高于坐位[40]。肥胖受试者的VC在坐姿和仰卧位之间没有差异[41,43]。
PEF
13项研究评估了不同体位的PEF [3.,22,23,24,31,33,45,46,47,48,49,50,51]。8项研究仅评估健康成年人[3.,22,23,24,45,48,50,51], 3例评估健康受试者和COPD或哮喘患者[31,46,49],其中一项包括成人囊性纤维化患者[47],其中一项包括SCI患者[33]。九项研究比较了站立或坐姿与仰卧或RSL和LSL的位置,发现站立和坐姿的PEF更高[3.,22,23,24,31,45,46,47,48]。在比较站立和坐姿的6项研究中,有3项发现站立时PEF更高[46,50,51],其中一人报告说坐着时PEF更高[22]。然而,PEF报告的差异很可能没有临床意义。在完全性四肢瘫痪的脊髓损伤患者中,仰卧位的PEF比坐位高12% [33]。
FRC
五项研究使用氦稀释法评估FRC [27,41,43,52,53]。在健康受试者中,FRC在站立时较高[53]和坐着[27,43]与仰卧位,差异有统计学和临床意义。然而,肥胖患者坐位与仰卧的差异不显著(平均BMI 44-45) [41,43]或CHF [27],减肥手术后坐着的患者比仰卧的患者体重更高(平均BMI为31)[41]。另一项研究[52],涉及轻度至中度肥胖(平均BMI为32)的受试者,报告称,在统计学和临床上,坐位与仰卧位的FRC均显著高于仰卧位。
总肺活量
两项评估健康受试者使用氦稀释薄层色谱的研究[43]和肥胖的研究对象[41,43发现坐姿和仰卧位之间没有统计学上的显著差异。
残余体积
两项用氦稀释法评价健康人RV的研究[43]和肥胖的人[41,43发现坐着和仰卧没有统计学上的显著差异。
PEmax
六项研究调查了健康受试者体位与PEmax的关系[3.,28,39,46,54,55]。站立与仰卧、站立与坐姿、RSL、坐姿与仰卧时,PEmax均较高[54],以及坐姿与仰卧位和RSL [46];然而,这些研究报告的差异没有临床意义。其他研究发现,坐着和仰卧的人的PEmax没有差异[28,39],或在坐姿、仰卧位、斜卧位和斜卧位之间[3.,55]。
在COPD患者中,站立或坐姿与仰卧或RSL相比,PEmax更高[46],并且在囊性纤维化患者中站立和坐着的RSL高于RSL [47]。差异无临床意义。
在脊髓损伤患者中,所有受试者坐位时的PEmax均明显高于仰卧位,对于运动完全性损伤或不完全性颈椎运动损伤患者[37]。
PImax
在健康受试者中,有两项研究表明,坐着比仰卧时PImax效果更好[3.,54]。然而,其他研究发现,坐着和仰卧时PImax没有差异[28,39,55],或坐着与RSL和LSL的比较[3.,55]。在慢性脊髓损伤患者中,坐位和仰卧位之间的PImax没有明显变化,但有一组完全胸椎运动轻瘫患者的坐位有统计学和临床意义上的显著改善[37]。
DLCO
7项研究评价了体位对扩散能力的影响;6名纳入健康受试者[18,20.,21,24,56,57], 3例CHF患者[18,21,58],其中一项包括COPD患者[57]。
在健康受试者中,两项研究[24,56发现仰卧位与坐位相比DLCO有统计学和临床显著改善[57[qh]发现,与坐着相比,仰卧时DLCO有增加的趋势,但这种差异没有达到统计学意义。一项研究[18研究发现,坐着的DLCO比仰卧的要高,而另一项研究发现,这两种姿势之间的DLCO没有差异[21]。一项研究[21报告称,坐着比侧躺时DLCO更高,而另一项研究[20.发现这些立场之间没有区别。在COPD患者中,坐位与仰卧位之间DLCO无统计学意义的变化[57]。
三项研究调查了心力衰竭患者的扩散能力[18,21,58]。一项研究[58发现从仰卧位到坐姿的姿势变化会引起扩散能力的不同反应。一些患者坐位时弥散能力有所改善,而另一些患者则没有变化或下降。平均而言,这两个职位之间没有统计学上的显著差异。作者将反应的差异归因于肺循环压力的变化。另一项研究[18发现坐姿和仰卧位的扩散能力没有显著差异。据报道,在第三项研究中,侧躺比坐着更能降低DLCO [21]。
讨论
本系统综述了43篇评价体位对肺功能影响的论文,其中大多数研究发现,无论是健康受试者还是患有肺病、心脏病、神经肌肉疾病和肥胖症的受试者,肺功能都随着体位的直立而改善。在脊髓损伤患者中,效果更为复杂,取决于损伤的严重程度和程度。相反,根据DLCO评估,健康受试者仰卧位时弥散能力增加,而心力衰竭患者的影响被认为取决于肺循环压力。
平卧体位时FVC的降低可能反映了由于静脉回流的重力促进作用导致胸腔血容量的增加,这在心力衰竭患者中更为重要,同时也反映了平卧体位时由于腹部压力导致膈肌头侧移位,这在肥胖患者中更为重要[59]。侧躺时,即使只有依赖的半隔膜移位,对FVC的影响似乎与仰卧时所观察到的相似[59]。其他可能导致侧卧位FVC值降低的因素包括:由于左右肺解剖差异,气道阻力增加,肺顺应性降低,以及纵隔结构的移位[qh]20.]。
直立位置的FEV1也更高。平卧位限制了呼气量和流量,这可能反映了气道阻力的增加,肺弹性后坐力的减少,或强制呼气的机械优势的减少,可能影响了大气道[20.]。哮喘患者站立时FVC的增加可能是由于该体位的气道直径增加[30.]。
慢性心力衰竭患者的肺僵硬而沉重,心脏又大又重,增加了肺-心相互依赖的负面影响[60]。随着心脏尺寸增大,肺体积、机械功能和扩散能力降低[61,62];因此,坐着时心脏压在横膈膜上,侧卧时心脏压在一个肺上。这影响肺的横向扩张能力,但允许横膈膜下降,肺向下扩张。侧卧时,心脏压在一侧肺上,同时压迫气道和肺实质,气道受压导致FEV1和FVC减少[21]。CHF患者仰卧位时弹性负荷(肺顺应性降低)和阻力负荷同时增加[63]。
从坐位到仰卧位的FVC变化可能反映膈肌力量/麻痹。因此,FVC是评估神经肌肉疾病患者膈肌无力的重要临床工具[64]。在ALS患者中,仰卧FVC是膈肌无力的一项测试[65预测矫直[25]和生存预后[66,67]。美国神经病学学会得出结论,在ALS患者中,仰卧FVC可能比直立FVC更有效地检测膈肌无力,并更好地与通气不足症状相关[68]。
在颈椎脊髓损伤(四肢瘫痪)患者中,仰卧位与坐位相比,FVC和FEV1增加。横膈膜在仰卧位时吸气位移增加,因为它的肌纤维在呼气末端较长,它们在长度-张力曲线上的一个更有效的点上活动[69,70,71]。这一机制对于膈肌为主要呼吸肌肉的患者尤为重要,因为他们的肋间肌和腹肌由于脊髓损伤而处于不活动状态。
据报道,健康受试者直立姿势时FRC增加[27,43,53]和轻度至中度肥胖患者[41,52]。由于肺血容量减少和横膈膜下降,从仰卧位变为直立位增加了FRC。这可能会改变容积-压力曲线中潮汐呼吸发生的点,从而导致肺顺应性增加,因此,如果呼吸驱动没有改变,相同的压力变化会产生更大的吸气量[53]。然而,在CHF患者中,坐位和仰卧位的FRC无差异报道[27]。心力衰竭时,仰卧位肺顺应性的降低可能会减少肺体积的被动变化,但FRC可能通过调整呼吸肌或声门活动而维持在松弛体积以上[27]。肥胖患者坐位FRC低于健康受试者,但仰卧位FRC没有进一步降低[43]。
健康受试者直立体位时PEF、PEmax和PImax均增加[3.,23,24,46,48,50,51]以及患有肺病的人[31,46,47]。这可能与肺容量随体位的变化有关。
站立和坐着都被证明会导致最大的肺容量[72,73]。肺容量越大,肺和胸壁的弹性后坐力越大。此外,呼气肌处于长度-张力曲线的更优区域,因此能够产生更高的胸内压力,可能产生更高的呼气压力,并以高速推动空气通过狭窄的气道,从而导致更高的PEmax, PEF和FEV1。随着肺容量的减少,肌肉长度变得不那么理想,这导致坐着时的PEmax比站着时要低,而躺着时更低。PEmax的变化影响PEF [46]。
站立时,重力将纵隔和腹部结构向下拉,在胸腔中创造更多空间,从而使肺部进一步扩张,肺容量更大[74]。这与肺底压迫的减少一起,使肺泡恢复并增加肺顺应性。吸气肌可以进一步扩张,使隔膜继续向下收缩,从而增加肺容量[46]。
与站立相比,坐着往往会导致肺容量有所减少。这可以用几种机制来解释。首先,坐着时,腹部器官处于高位,干扰膈肌运动,从而使吸气变小。其次,腹肌在长度-张力曲线上处于较不理想的位置,因为髋部屈曲和腹部内容物较高的位置相结合会产生向上的压力。第三,椅背可能会限制胸部的扩张。这三个因素解释了坐着比站着时PEmax和PEF略低的原因[46]。
仰卧位对膈肌力量有负面影响,胸内血容量增加。这些因素导致仰卧位时PEmax和PEF降低[3.]。
在侧卧姿势(RSL或LSL)中,当床是平的,腹部内容物向前倾。依赖半隔膜被拉伸到一个很好的长度,以产生张力,而非依赖半隔膜更平坦。由于膈肌收缩较好,但胸腔空间减少,肺容量的变化可能会自我平衡[46]。
仰卧位时PImax的减少可能与最大吸气力时腹部内容物移位造成膈超负荷有关,从而抵消了膈位置在长度-张力曲线上的改善。此外,其他所有吸气肌的长度在仰卧位时可能变得不那么理想[75]。
在颈脊髓损伤和高度四肢瘫痪的患者中,发现仰卧位的PEF高于坐位[33]对应于仰卧位时FVC和FEV1的增加。
在健康受试者中,大多数研究显示仰卧位与坐位时DLCO增加[24,56,57]。这种改善归因于仰卧位时肺泡血容量的适度增加,这是由于从直立到仰卧位过渡时肺毛细血管床的增加。年龄可能会减弱这种增长[76]。这也许可以解释为什么一项研究的参与者平均年龄为61岁[21发现坐着和仰卧的DLCO没有差异。
侧卧时,心脏压在一侧肺上,压迫气道和肺实质,肺泡血容量减少,导致通气/灌注失配。这些影响导致侧卧位置的扩散能力降低[21]。
在COPD患者中,坐位与仰卧位之间DLCO没有变化[57]。这可能与这些患者FVC减少和肺泡损伤有关。这些影响可能对扩散能力产生负面影响,与肺泡内血容量增加的积极作用相反[57]。
在CHF患者中,观察到不同姿势对DLCO的影响模式[58]。DLCO的变化可能与肺泡血容量的变化有关,很可能是由于肺动脉压和心脏尺寸的差异[58]。
本研究的局限性
这篇综述有一些局限性。首先,这些研究的证据水平相对较低。然而,在这类研究中,由于所研究人群的性质和所采用的干预措施,不可能进行随机对照研究。其次,大多数研究都是在少数受试者身上进行的,所有研究都采用连续抽样、方便抽样或自愿抽样。该审查仅包括成人受试者,因此不可能将结果推广到儿童和青少年。最后,不同研究的研究方案各不相同,而且经常缺少有关方案的详细信息。患者在肺功能检测中的配合对结果有很大影响。这可以解释在某些情况下得到的相互矛盾的结果。包括60岁以上受试者的研究没有提到参与者的认知功能,这是一个可能影响患者合作的因素。
这一领域需要进一步的研究,包括旨在评估大量健康参与者以及各种医疗状况个体肺功能的研究。还需要使用标准化方案,包括对不同体位的姿势和测试间隔时间进行随机化(例如,用于清除吸入气体或重新分配血量),以便更好地比较结果。
结论
在进行肺功能检查时,体位对检查结果有一定的影响。正如在这篇综述中所看到的,体位的改变可能会因患者群体的不同而产生不同的影响。美国胸科学会(ATS)指引[2]建议坐着或站着进行pft,但通常更倾向于坐着。这些职能的性别和年龄标准是根据在该职位上进行的测试确定的。这篇综述表明,对于大多数受试者来说,这是测试的首选姿势;然而,临床医生应该考虑在选定的患者中采用其他体位进行pft。在脊髓损伤患者中,仰卧位检测也可提供重要信息。对于神经肌肉疾病患者,在仰卧位进行pft可能有助于评估膈肌功能。
在治疗各种问题和疾病的患者时,体位在最大限度地发挥呼吸功能方面起着重要作用,了解每个体位对特定患者呼吸系统的影响非常重要。了解体位的影响可以让医护人员更好地了解不同疾病患者的最佳体位。
缩写
- 长:
-
美国神经病学学会
- 肌萎缩性侧索硬化症:
-
肌萎缩侧索硬化症
- 美国胸科协会:
-
美国胸科学会
- 瑞士法郎:
-
充血性心力衰竭
- 慢性阻塞性肺病:
-
慢性阻塞性肺疾病
- DLCO:
-
肺对一氧化碳的扩散能力
- 人:
-
欧洲呼吸学会
- 残:
-
1秒内用力呼气量
- FRC:
-
功能剩余容量
- FVC:
-
强制肺活量
- LSL:
-
左侧卧
- PEF:
-
呼气流量峰值
- PEmax:
-
最大呼气压
- 击球时:
-
肺功能检查
- PImax:
-
最大吸气压力
- RSL:
-
右侧卧
- 房车:
-
残余体积
- 科学:
-
脊髓损伤
- 薄层色谱:
-
总肺活量
- 风险投资:
-
肺活量
参考文献
Crapo RO。肺功能测试。中华医学杂志,1994;31(1):25-30。
Miller MR, Crapo R, Hankinson J等。肺功能检查的一般注意事项。中国生物医学工程学报,2009;26(1):559 - 561。
体位对非肥胖青年肺活量测定值和上气道阻塞指数的影响。胸部。1998;114(4):1042 - 7。
Pellegrino R, Viegi G, Brusasco V,等。肺功能检查的解释策略中国生物医学工程学报,2005;26(5):948 - 968。
Wanger J, Clausen JL, Coates A,等。肺容量测量的标准化。中国生物医学工程学报,2005;26(3):511 - 522。
Goswami R, Guleria R, Gupta AK,等。Graves病膈肌无力和呼吸困难的患病率及卡咪唑治疗的可逆性。中华内分泌科杂志。2002;14(3):391 - 391。
引用本文:Keenan SP, Alexander D, Road JD, Ryan CF, Oger J, Wilcox PG.重症肌无力患者的呼吸肌力量和耐力。中华医学杂志,1995;8(7):1 - 5。
Nava S, Crotti P, Gurrieri G, Fracchia C, Rampulla C. β 2激动剂(溴沙特罗)对COPD合并不可逆气道阻塞患者呼吸肌力和耐力的影响。胸部。1992;101(1):133 - 40。
Quanjer PH, Lebowitz MD, Gregg I, Miller先生,Pedersen OF。呼气流量峰值:欧洲呼吸学会工作组的结论和建议。中华呼吸病学杂志。1997;24(2):398 - 398。
全球哮喘倡议(GINA):哮喘管理和预防全球战略(2018年更新)。2018.文件:C: / / / /用户/业主/下载/ wms -吉娜- 2018 - v1.3 - 002. - pdf报告。2018年5月29日通过。
刘建军,刘建军,刘建军,等。2017年肺内单次呼吸一氧化碳吸收量的ERS/ATS标准。中国生物医学工程学报,2017;49(1)。https://doi.org/10.1183/13993003.00016-2016。
Hathaway EH, Tashkin DP, Simmons MS.使用三种独立测量系统对8名健康受试者一年内连续测量DLCO和肺泡容积的个体差异。中华医学杂志。1989;14(6):1818 - 1822。
Moher D, Liberati A, Tetzlaff J, Altman DG, PRISMA Group。系统评价和元分析的首选报告项目:PRISMA声明。科学通报,2009;6(7):e1000097。
Gronseth GS, Woodroffe LM, getchis TSD。临床实践指南流程手册。2011.http://tools.aan.com/globals/axon/assets/9023.pdf。2018年5月29日通过。
无对照组的前后(前后)研究的质量评估工具。2014.https://www.nhlbi.nih.gov/health-topics/study-quality-assessment-tools。2018年8月12日
孔斯特勒,库克JL, Freene N,等。物理治疗师主导的身体活动干预在增加身体活动水平方面是有效的:一项系统回顾和荟萃分析。中华体育杂志,2018;28(3):304-15。
张建军,张建军,张建军,等。慢性四肢瘫痪患者呼吸系统通气对高碳酸血症的影响。中华临床医学杂志,2009;39(8):1414 - 147。
刘建军,刘建军,刘建军,等。仰卧位对稳定型心力衰竭患者气道血流及肺功能的影响。中国生物医学工程学报,2011;32(2):559 - 564。
正常受试者不同体位下肺功能的评估。国际医学进展,2015;2(3):250-4http://www.ijmedicine.com/index.php/ijam/article/view/360。2018年5月29日通过。
杨建军,杨建军,李建军,等。老年人侧卧对肺功能的影响。物理学报。1999;79(5):456-66。
Palermo P, catattadori G, Bussotti M, Apostolo A, Contini M, Agostoni P.侧卧位对慢性心力衰竭患者肺功能的影响。胸部。2005;128(3):1511 - 6。
帕特尔AK,塔卡尔HM。坐、站和仰卧位的肺活量测定值。肺脏杂志,2015;2(1):00026http://medcraveonline.com/JLPRR/JLPRR-02-00026.php。2018年5月29日通过。
姿势改变对肺功能测试的影响:对COPD患者有帮助吗?社区卫生,2006;18(1):10-2。http://www.iapsmupuk.org/journal/index.php/IJCH/article/view/108。2018年5月29日通过。
斯图尔特IB,波茨JE,麦肯齐DC,库茨KD。体位对运动后弥散能力测量的影响。[J] .中华体育杂志。2000;34(6):444 - 444。
Varrato J, Siderowf A, Damiano P, Gregory S, Feinberg D, McCluskey L.用力肺活量体位变化与ALS呼吸系统症状的关系。神经学。2001;57(2):357 - 9。
Vilke GM, Chan TC, Neuman T, Clausen JL。正常人坐位、俯卧位和仰卧位的肺活量测定。中华呼吸外科杂志,2000;45(4):397 - 397。
Yap JC, Moore DM, cleeland JG, Pride NB。仰卧位对慢性左心衰患者呼吸力学的影响。[J]中华呼吸与危重症医学杂志。2000;16(4):1285-91。
张建平,张建平,张建平,等。体位对呼吸功能和呼吸肌力的影响。物理学报,2009;21(1):71-4https://www.jstage.jst.go.jp/article/jpts/21/1/21_1_71/_article。2018年5月29日通过。
De S.阻塞性肺功能患者坐位与站立位肺活量测定值的比较。中国过敏症与哮喘杂志,2012;26(2):86-8http://medind.nic.in/iac/t12/i2/iact12i2p86.pdf。2018年5月29日通过。
Melam GR, Buragadda S, Alhusaini A, Alghamdi MA, Alghamdi MS, Kaushal P.不同体位对哮喘患者FVC和FEV1测量的影响。物理学报,2014;26(4):591-3。
Mohammed J, Abdulateef A, Shittu A, Sumaila FG。不同体位对支气管哮喘患者肺功能指标的影响。中国生物医学工程学报,2017;21(3):7-12。http://apgr.wssp.edu.pl/wp-content/uploads/2017/12/APGR-21-3-A.pdf。2018年5月29日通过。
Razi E, Moosavi GA。体位对肥胖哮喘患者肺活量的影响。中华过敏症与哮喘杂志,2007;6(3):151 - 154。
Linn WS, Adkins RH, Gong H Jr, Waters RL。慢性脊髓损伤的肺功能:222名南加州成人门诊患者的横断面调查。中华医学杂志,2000;31(6):757 - 763。
朴建辉,姜世文,李SC,崔华,金德华。呼吸肌无力患者的呼吸肌力量与咳嗽能力的关系。延世医学杂志;2010;51(3):392-7。
Baydur A, Adkins RH, milicemili J.脊髓损伤个体的肺力学:损伤水平和姿势的影响。中国生物医学工程学报,2009;30(2):444 - 444。
金明奎,黄宝刚。体位对脊髓损伤患者肺功能的影响。物理治疗学报,2012;24(8):655-7https://www.jstage.jst.go.jp/article/jpts/24/8/24_JPTS-2012-029/_article。2018年5月29日通过。
引用本文:Terson de Paleville DG, Sayenko DG, Aslan SC, Folz RJ, McKay WB, Ovechkin AV.慢性脊髓损伤患者坐位和仰卧位的呼吸运动功能。中国生物医学工程学报,2014;33(3):559 - 564。
李春华,李春华,李春华,等。肌强直性营养不良患者肺功能变化与慢性呼吸衰竭的相关性研究。中国生物医学工程学报,2014;33(3):444 - 444。
Naitoh S, Tomita K, Sakai K, Yamasaki A, Kawasaki Y, Shimizu E.体位对年轻健康参与者肺功能、胸壁运动和不适的影响。手法物理学报,2014;37(9):719-25。
Miccinilli S, Morrone M, Bastianini F,等。脊髓损伤时体位对呼吸运动影响的光电体积脉搏图评估:一项横断面研究。中华康复医学杂志,2016;52(1):36-47。
Sebbane M, El Kamel M, Millot A,等。减肥对肥胖患者肺功能体位改变的影响:一项纵向研究。呼吸护理,2015;60(7):992-9。
吴敏文,吴彦宏,吴晓峰,等。体位对哮喘患者肺容量影响的横断面研究。医学与药物科学杂志,2017;13(4):1-6http://www.journalrepository.org/media/journals/JAMPS_36/2017/Jun/Myint1342017JAMPS33901.pdf。2018年5月29日通过。
Watson RA, Pride NB。肥胖患者肺容量和呼吸阻力的体位变化。苹果物理学报(1985)。2005年,98(2):512 - 7。
Roychowdhury P, Pramanik T, Prajapati R, Pandit R, Singh S.在健康方面,仰卧位时肺肺量最大。尼泊尔医学杂志,2011;13(2):131-2。
Antunes BO, de Souza HC, Gianinis HH, Passarelli-Amaro RC, Tambascio J, Gastaldi AC.健康年轻非活动受试者坐位、仰卧位和俯卧位的呼气流量峰值。物理理论与实践,2016;32(6):489-93。
刘国强,刘国强。体位对最大呼气压力和呼气流量的影响。[J] .物理学报,2002;48(2):95-102。
Elkins MR, Alison JA, Bye PT.体位对囊性纤维化成人最大呼气压和呼气流量的影响。儿科肺科杂志,2005;40(5):385-91。
贾尼尼斯HH, Antunes BO, pasarelli RC, Souza HC, Gastaldi AC.健康受试者背卧和侧卧对呼气峰流量的影响。物理学报,2013;17(5):435-41。
McCoy EK, Thomas JL, Sowell RS,等。呼气流量峰值监测的评估:坐着与站立测量的比较。中华医学杂志,2010;23(2):166-70。
刘建军,刘建军,刘建军,刘建军。鼻吸气流量峰值和呼气流量峰值。成年人直立和坐姿的价值。鼻科学。2016年,54(2):160 - 3。
Wallace JL, George CM, Tolley EA等。床上呼气流量峰值?3个位置的比较。呼吸护理,2013;58(3):494-7。
bendik PS, Baun MM, Keus L,等。体位对超重和轻度至中度肥胖受试者静息肺容量的影响。呼吸护理,2009;54(3):334-9。
张建军,张建军,张建军,张建军。健康受试者抬头倾斜和站立后的通气变化。中国生物医学工程学报,2005;35(5):369 - 369。
Costa R, Almeida N, Ribeiro F.体位对年轻健康受试者最大吸气和呼气口压的影响。理疗。2015;101(2):239 - 41。
王晓明,王晓明。体位对通气肌力量的影响。物理学报,2002;14(1):1 - 5。https://www.jstage.jst.go.jp/article/jpts/14/1/14_1_1/_pdf/-char/en。2018年5月29日通过。
张晓东,张晓东,张晓东,等。平卧位与平卧位肺弥散能力的比较。苹果物理学报(1985)。2004年,96(5):1937 - 42。
Terzano C, Conti V, Petroianni A, Ceccarelli D, De Vito C, Villari P.体位变化对慢性阻塞性肺疾病患者一氧化碳扩散能力的影响。呼吸。2009;77(1):51-7。
费吉亚诺,D 'Aloia A, Simoni P,等。体位对慢性心力衰竭患者一氧化碳弥散能力的影响:与血流动力学改变的关系。心脏病。1998;89(1):1 - 7。
Behrakis PK, Baydur A, Jaeger MJ, Milic-Emili J.坐姿和水平体位的肺力学。胸部。1983;83(4):643 - 6。
杨建军,张建军,张建军,等。肺-心相互作用作为中度充血性心力衰竭患者体液容量减少后运动能力改善的基础。中华心血管病杂志。1995;32(1):1 - 7。
Agostoni PG, catattadori G, Guazzi M, Palermo P, Bussotti M, Marenzi G.心脏肥大可能导致心力衰竭患者肺功能障碍。[j] .中华医学会学报;2009;30(5):391 - 391。
Hosenpud JD, Stibolt TA, Atwal K, Shelley D.充血性心力衰竭相关肺功能异常:心脏移植前后患者的比较。中华医学杂志。1990;21(5):391 - 391。
陈建军,陈建军,陈建军,陈建军。慢性心力衰竭患者呼吸力与呼吸力的关系。中华呼吸医学杂志,2003;19(6):647 - 653。
李建军,李建军,李建军,等。仰卧位肺容积下降对神经肌肉疾病中膈肌无力的评估。中华医学杂志,2001;32(1):1 - 4。
lehtzin N, Wiener CM, Shade DM, Clawson L, Diette GB。平卧位肺活量测定可提高肌萎缩侧索硬化症患者膈肌无力的检测。胸部。2002;121(2):436 - 42。
李建军,李建军,李建军,等。应用呼吸功能试验预测肌萎缩侧索硬化症患者的生存肌萎缩性侧索硬化症。2010;11(1-2):194-202。
Schmidt EP, Drachman DB, Wiener CM, Clawson L, Kimball R, Lechtzin N.肌萎缩性侧索硬化症患者肺预测生存的临床试验设计。肌肉神经学报。2006;33(1):127-32。
张建军,张建军,张建军,等。实践参数更新:肌萎缩性侧索硬化症患者的护理:药物、营养和呼吸治疗(一项基于证据的回顾):美国神经病学学会质量标准小组委员会报告。神经学。2009;73(15):1218 - 26所示。
呼吸肌肉麻痹对四肢瘫痪和截瘫患者的影响。中华康复医学杂志,2001;3(4):141 - 141。
傅福尔,格里姆比。四肢瘫痪和偏瘫的呼吸:综述。中华康复医学杂志。1984;6(4):186-90。
胡德仁,杨建军,张建军,等。创伤性四肢瘫痪患者呼吸功能障碍的研究进展。中华呼吸病杂志。1980;31(6):347 - 356。
韦德OL,吉尔森JC。体位对正常人横膈膜运动和肺活量的影响,并附注肺活量测定法作为确定放射胸容积的辅助手段。胸腔。1951;6(2):103 - 26所示。
莫雷诺F,莱昂斯HA。体位对肺容量的影响。应用物理学报,2006;16(1):27 - 9。
李建军,张建军,张建军,等。人体体位对血流曲线的影响。[J] .中华呼吸科学杂志。2002;31(5):559 - 563。
Segizbaeva MO, Pogodin MA, Aleksandrova NP。体位对最大吸气动作时呼吸肌激活的影响。中国生物医学工程学报,2013;32(1):444 - 444。
常思聪,常海,刘世石,邵总,彭瑞平。体位和年龄对膜扩散能力和肺毛细血管血容量的影响。胸部。1992;102(1):139 - 42。
致谢
作者希望感谢内科、血液学和肿瘤学专家,同时拥有流行病学和生物统计学博士学位的Ora Paltiel教授,她在选择评估本系统评价中研究的证据质量和潜在偏倚的最佳工具方面提供了宝贵的帮助。
作者希望感谢Shifra Fraifeld,一位医学中心的医学作家和编辑,她在稿件准备过程中做出了编辑贡献。
作者信息
作者及单位
贡献
SK, E-LM, NA, AR对研究概念和设计做出了贡献。SK, E-LM, NA, AR, YZ参与了数据的采集和分析,以及数据的解释。初步文献检索由SK和E-LM进行。SK和E-LM起草了手稿。SK, E-LM, NA, AR, YZ批判性地审阅和修改了知识内容的手稿。所有作者在提交前都审查了稿件的最终版本,并对研究过程和研究结果的完整性负责。所有作者都阅读并批准了最终的手稿。
相应的作者
道德声明
伦理批准并同意参与
不适用-系统评审。
发表同意书
不适用。
相互竞争的利益
作者宣称他们没有竞争利益。
出版商的注意
伟德体育在线施普林格·自然对已出版的地图和机构关系中的管辖权要求保持中立。
附加文件
权利和权限
开放获取本文遵循知识共享署名4.0国际许可协议(http://creativecommons.org/licenses/by/4.0/),它允许在任何媒体上不受限制地使用、分发和复制,前提是您要适当地注明原作者和来源,提供到知识共享许可协议的链接,并注明是否进行了修改。创作共用公共领域免责声明(http://creativecommons.org/publicdomain/zero/1.0/)适用于本文中提供的数据,除非另有说明。
关于本文
引用本文
卡茨,南,阿里什,n.n,罗卡奇,A。et al。体位对肺功能影响的系统综述。BMC内科18, 159(2018)。https://doi.org/10.1186/s12890-018-0723-4
收到了:
接受:
发表:
DOI:https://doi.org/10.1186/s12890-018-0723-4
关键字
- 体位
- 肺容量
- 物理治疗
- 定位
- 的姿势
- 肺功能
- 坐着
- 仰卧的
- 站