摘要
背景
大多数精神病人都有失眠或类似失眠的问题。除了损害生活质量外,睡眠问题还会恶化精神疾病,如抑郁和焦虑,并会使各种精神疾病的治疗不太成功。一些国际指南建议将认知行为疗法(CBT-I)作为治疗失眠的一线疗法。然而,精神病患者很少接受这种治疗,而且缺乏在常规精神病环境中评估这种治疗的研究。在这项试点研究中,我们旨在确定在门诊临床环境中对抑郁症、双相情感障碍、焦虑症和创伤后应激障碍患者进行基于群体的CBT-I干预的临床可行性。我们还旨在调查CBT-I后失眠、抑郁和焦虑的症状是否发生变化。
方法
在一家精神病门诊,17名患有焦虑、情感性障碍和创伤后应激障碍等混合精神问题的患者参加了为期六周的基于群体的CBT-I干预。主要结果是预先定义的治疗可行性方面。次要结果是干预前后自我报告的失眠严重程度、抑郁和焦虑症状的变化。治疗3个月后对失眠严重程度进行评估。描述性地报告了可行性数据,用相关t检验分析了治疗前到治疗后连续数据的变化。
结果
符合所有可行性标准;每学期有足够的患者维持至少一组(例如,至少8组),88%的纳入患者参加了第一个疗程,平均参加疗程为4.9 / 6,退出率为5.9%。从临床工作人员中招募的治疗师认为治疗手册是可信的,并且可以在诊所使用。治疗后失眠症状减轻,抑郁和焦虑症状减轻。
结论
CBT-I可以被证明是一种临床可行的治疗失眠的精神病门诊设置。
试验注册
Clinicaltrials.gov标识符:NCT05379244。追溯注册于2022年5月18日。
简介
失眠和类似失眠的睡眠问题很普遍,影响了大约25%的人口[1].对于精神疾病患者来说,这些数字被放大了。研究表明,45-70%的抑郁症、双相情感障碍、焦虑症和创伤后应激障碍患者报告有严重的睡眠中断[2,3.].
睡眠与各种精神症状有着复杂的关系。举几个例子,与没有失眠的患者相比,失眠患者表现出更严重的抑郁和焦虑。4]而患有抑郁症和合并症失眠的精神病患者对抑郁症治疗的反应较低[5].失眠是抑郁、焦虑、酗酒和精神病的一个危险因素。6]而失眠患者,无论是否有精神障碍,都有较高的自杀行为风险[7].此外,与没有失眠的患者相比,患有合并症失眠的精神病患者报告了更高程度的功能损害,并且无法执行日常家务的程度更高[3.].综上所述,对失眠症的适当治疗可能是减少和预防其他精神疾病以及增加日常功能的重要因素。
传统上,失眠被认为是继发性的精神疾病诊断,并被认为是缓解的主要诊断治疗。然而,有证据表明,即使在精神问题得到成功治疗后,失眠的残留症状也很常见。8].在科学文献中,PTSD治疗成功后,失眠的残留症状也被发现[9]和抑郁[10,11]而治疗抑郁症并不一定能缓解失眠症状[12,13].对于焦虑,有一些证据表明,在成功治疗焦虑障碍后,失眠症状可以改善,尤其是GAD患者,但有相当一部分患者没有改善[14,15].因此,失眠似乎需要有针对性的治疗。
认知行为治疗失眠症(CBT-I)是治疗失眠症的有效方法[16],这种疗法已被证明对患有精神合并症的患者有效[17],并被若干国际指南推荐为第一线干预措施[18,19,20.].尽管如此,CBT-I在常规临床实践中的实施进展缓慢,估计只有1%的失眠患者接受了CBT-I治疗[21].此外,除了少数例外情况外,缺乏在“现实环境”中评估治疗的研究,例如在正规的精神病或精神健康诊所中,以及由诊所的普通工作人员提供治疗[22].因此,我们的研究小组之前在常规精神病诊所进行了两项研究,其中CBT-I用于ADHD或双相情感障碍和共病睡眠问题的患者,结果很有希望[23,24].在这些研究中,治疗内容是专门针对这些特定患者群体和诊所的需求量身定制的。然而,精神病诊所为病人提供各种各样的诊断是很正常的。因此,在混合患者的诊所进行治疗时,评估治疗是否可行和有效是很重要的,在混合患者中,不同精神疾病的患者被包括在相同的治疗组中。
材料与方法
目标
我们的主要目的是评估基于CBT-I的群体干预在抑郁症、双相情感障碍、焦虑障碍和创伤后应激障碍患者的常规精神科门诊是否可行。我们的第二个目的是调查治疗后失眠、抑郁和焦虑的症状是否有所改善。
设计
这是一项17人参与的无对照治疗可行性研究。在招募和治疗过程中收集可行性措施。治疗前后评估失眠、抑郁和焦虑症状。在3个月的随访中还评估了失眠的严重程度。
参与者及招聘
这项研究包括瑞典斯德哥尔摩一家精神科门诊诊所的17名成年患者,他们为患有情感性、焦虑症和/或PTSD的患者服务。除了这些诊断之外,诊所的一小部分患者还患有多动症、自闭症、物质使用障碍或人格障碍等共病。
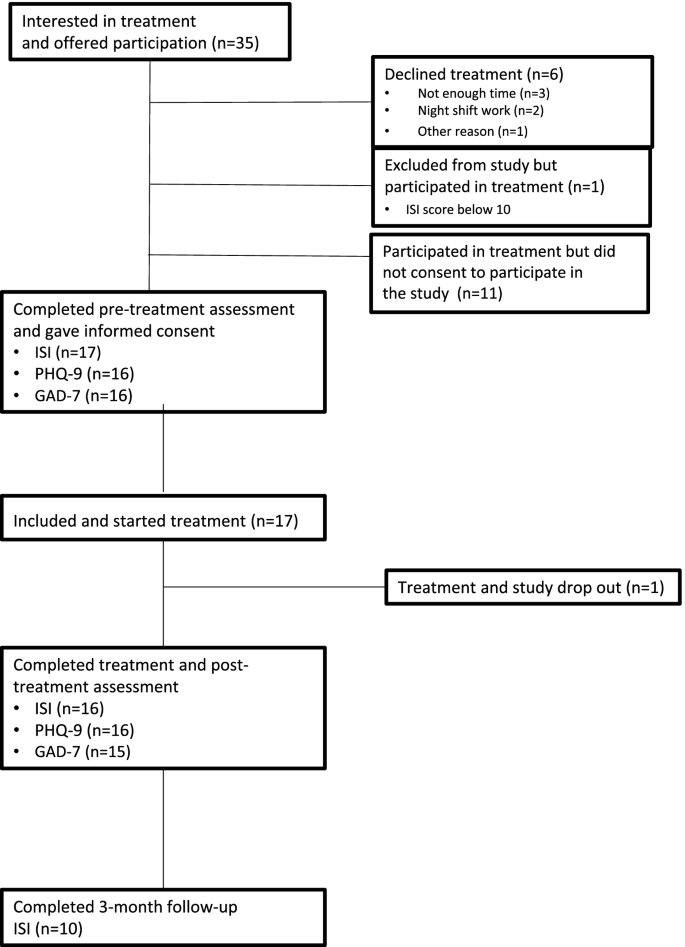
该研究的纳入标准为自我报告难以开始或维持睡眠,失眠严重程度指数(ISI)评分> 10,表明临床失眠[25],有足够的瑞典语知识,没有实际障碍参与小组治疗。排除标准是夜班工作和持续酗酒或滥用药物,需要在专门部门治疗。有关这项研究的信息连同登记表一起张贴在候诊室和心理教育小组会议上。病人也可以由他们的医生、心理学家或护士转诊。有兴趣参与的患者会收到关于治疗的书面信息,并通过电话进行简短访谈,以评估纳入和排除标准。所有对治疗感兴趣且符合纳入标准的患者均接受了治疗。那些不同意参与研究但想要参与治疗的患者仍然在常规护理中接受治疗,一些可行性措施仍然可以用于这些患者,但没有自我报告数据。参与者流程如图所示。1.
在招募、治疗和随访过程中收集患者可行性指标。治疗后收集治疗师可行性措施。
治疗
治疗包括6个小组会议(4至8名参与者;前两次120分钟,之后90分钟)由两位治疗师主持。它基于公认的治疗失眠的CBT技术,包括睡眠限制、刺激控制、睡眠卫生、认知技术和放松[26].内容以几种方式适应了精神病患者群体。首先,有安排的睡眠和睡眠压缩的选择被引入作为睡眠限制的替代方案。尽管睡眠压缩的证据基础远远落后于睡眠限制,但在后来的几年里,它被认为是一种更温和的方法,不良事件更少,当必须根据患者的需要修改治疗时,可以考虑使用[27].为了提高治疗依从性,患者被允许在睡眠限制和睡眠压缩之间自由选择。双相情感障碍患者被指示选择有规律的睡眠,以避免睡眠不足可能引发轻度躁狂或躁狂[28].对于选择睡眠限制的患者,将睡眠窗口设置为基于1周睡眠日记数据的平均总睡眠时间。选择定时睡眠的患者被指示根据估计的睡眠需求设置他们的睡眠窗口。如果他们不知道,建议他们选择7 - 7,5小时的睡眠窗口,因为这是成人的最佳睡眠时间[29].苏醒时间根据患者的日常安排单独设定,如果可能的话,根据患者的偏好。每周根据睡眠日记数据改变睡眠时间表,如果睡眠效率(SE)为> 85,则提前就寝增加15分钟;如果80 < SE > 85则保持不变;如果SE < 80,晚睡可缩短15分钟。指导平均总睡眠时间少于5小时的患者选择睡眠压缩,如果无法入睡,则配合刺激控制使用。第二,对刺激控制的指示略有调整。医生不再要求病人只有在困了的时候才上床睡觉,而是要求他们遵循自己的睡眠窗口。如果他们无法入睡或在夜间醒来,他们会被指示离开床15-20分钟,然后再回去试着再次入睡。这是为了最大限度地降低患者参与可能干扰睡眠的唤醒活动的风险,因为一些患者的唤醒水平很高,很难注意到困倦。 Third, interventions aiming to stabilize circadian rhythm were added, including systematic use of light and darkness, i.e. light exposure in the morning (e.g. draw the blinds and turn on the lights when waking up, take a morning walk, and dim lights at night for evening chronotypes and the opposite for morning chronotypes), as well as regular meals and wake-up and wind-down routines [30.,31].第四,心理教育包括有关睡眠和精神障碍的信息。治疗内容详见表格1.
为了方便治疗师坚持治疗,所有的会议都有一个幻灯片演示,每张幻灯片都有一份手稿。在每次治疗结束时,患者都会收到一本小册子,上面有治疗内容的摘要和所有的工作表。这本小册子也寄给了没有参加会议的患者。
治疗师
由4名正规职员担任组长。其中两人是有执照的心理学家,一个是正在接受培训的心理学家,一个是精神病学家,所有人都接受过至少18个月的CBT培训,并接受过CBT- i的额外培训。治疗师可以根据需要获得监督,由上一个作者SJ。
结果测量
治疗的可行性
可行性的衡量方法与摄取、出勤率和接受度有关。可行性标准是与诊所的工作人员合作制定的,反映了他们对治疗应满足哪些标准才能在现实世界的临床环境中被认为可行的看法。
与患者相关的可行性标准,在招募和治疗过程中收集
在给出信息后,对治疗感兴趣的患者数量足以每学期开始至少一组(即大约八组)。
至少50%的入选患者参加了第一次会议
患者平均至少参加六次治疗中的三次
治疗中途退出(定义为总共参加少于3次治疗)的比例低于50%
所有患者(包括未参与研究的患者)均登记了所有四项与患者相关的可行性措施。
与治疗师相关的可行性措施在所有参与研究的治疗组结束治疗后收集。
治疗师认为治疗手册是可信的,通过半结构化访谈进行评估
治疗师希望在研究结束后继续使用手工,通过半结构化访谈进行评估
失眠症状
在随访前、随访后和3个月时,使用失眠严重程度指数(ISI)测量失眠症状。ISI是一个评估失眠症状的7项自我报告量表。它具有足够的心理测量特性,对变化敏感[32].每一项以0 - 4分进行评分,总分从0到28分,得分越高代表症状程度越高。在社区样本中,分值为10表示可能存在失眠。25].失眠严重程度定义为:0-7分为无临床意义的失眠,8-14分为阈值以下失眠,15-21分为中度失眠,22-28分为重度失眠[25].
抑郁症状
患者的健康问卷-9 (PHQ-9)分别在治疗前和治疗后进行。PHQ-9是一个9项自我报告量表,具有良好的心理测量特性,它在0 - 3的范围内评估DSM-5抑郁症的9个诊断标准,总分从0到27。得分越高,抑郁症状越严重。Kroenke将抑郁严重程度定义为轻度(0-4)、轻度(5-9)、中度(10-14)、中度(15-19)或重度抑郁(20-27)[33].
焦虑症状
广泛性焦虑障碍量表7 (GAD-7)分别在治疗前和治疗后进行。GAD-7是一种可靠有效的7项自我报告量表,用于筛查GAD,建议将10分作为可能的广泛性焦虑障碍的分值[34].在焦虑和情感障碍患者的门诊环境中,高分反映了患者的总体痛苦和负面情绪[35].每个项目的得分是0 - 3分,总分从0到21分。分数越高,症状越严重。焦虑水平被定义为轻度(5-9)、中度(10-14)和严重(15-21)[34].
功率因素
根据先前对精神障碍患者CBT-I的研究,次要结果指标ISI的组内效应量估计为Cohen的d = 1.0 [36,37].为了在α水平为0.05的情况下达到80%的能力,需要16名参与者。由于预料到会有人员流失,我们的目标是20名参与者。这一患者数量也被认为足以评估与可行性相关的主要结果。
数据处理和统计分析
对可行性数据进行了描述性报告。
使用Jamovi, version 1.6.23[计算机软件]进行统计分析。从检索https://www.jamovi.org.
使用Shapiro Wilks检验筛选数据是否正常,没有数据违反正态性假设。
一名参与者在GAD-7的一个评估点上遗漏了一个单独的项目。此项目采用修正后的项目均值替换[38].
在每个方案分析中,使用依赖t检验分析治疗前到治疗后连续数据的变化,包括那些完成了6个疗程中至少3个疗程的患者,因为该剂量可能对失眠严重程度产生影响。组内效应量是根据观察数据计算的,报告为科恩效应量d95%置信区间[39].Pooled SD作为分母:(SDpre+SDpost)/2。敏感性分析采用相关性t检验,并将最后一次观察结果结转(LOCF),用于有前数据但无后数据的参与者。
对治疗前后观察数据进行Wilcoxon符号秩检验,分析失眠、抑郁和焦虑严重程度的差异。
由于在3个月的随访中有很高的损耗率,因此没有对随访数据进行统计检验,但结果以数字和图形形式呈现。
结果
数据消耗
一名参与者没有填写PHQ-9和GAD-7的预评估,一名参与者没有填写任何后评估表格,一名参与者没有填写GAD-7的后评估。7名参与者(41%)在3个月的随访中失踪。
参与者
从表中可以看出2在美国,大多数参与者是女性。所有参与者都经历了超过3个月的睡眠问题,93%的人至少经历了一年的睡眠问题,平均为3年。大多数人(94%)至少开过一种睡眠药物,最常见的是抗组胺药,其次是非苯二氮卓类药物(z-药物)。所有患者的isi评分均为11分或更高,提示临床失眠[25].
最常见的精神病学诊断是PTSD,其次是抑郁症,分别占参与者的29%和24%。第二常见的是双相情感障碍II型,占18%。41%的患者至少有一种共病,最常见的是药物滥用。
治疗的可行性
从表中可以看出3.,本研究所采用的所有可行性准则均符合。
总共有29名参与者参加了治疗。在整个组中,76%的患者参加了第一次会议,平均出席率为6次会议中的4次,退出率为21%,因此在整个组中也很好地满足了这些可行性标准。
失眠、抑郁和焦虑的症状
失眠症状
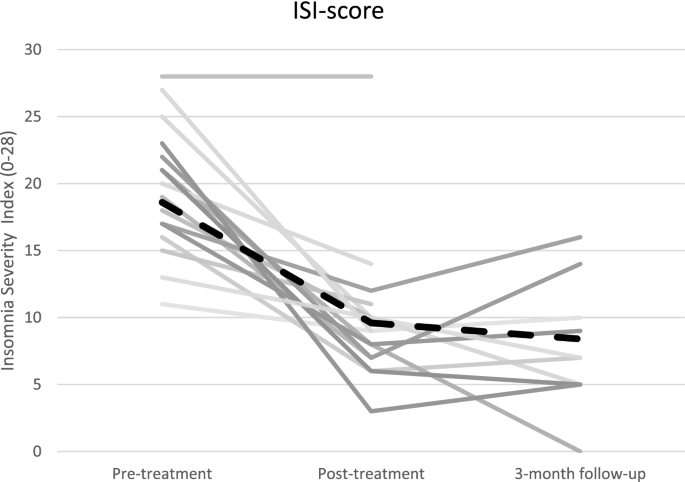
从表中可以看出4治疗后,失眠症状减轻。依赖t检验的完整分析显示治疗前后ISI评分有统计学意义上的降低(t(15) = 6.4,p<措施,d= 1.6)。
作为敏感性分析,对所有填写预评估的参与者进行意图治疗分析,使用相关性t检验,对一名ISI参与者和一名GAD参与者使用LOCF。该敏感性分析的结果与主要分析没有差异。
数字2显示个体在评估前、评估后和随访时的isi得分。在后评估中,17名参与者中有10名(59%)是应答者,即isi得分下降了8分或更多。在3个月的随访中,填写评估的10名参与者中有7人(70%)是应答者。,与治疗前评估相比,ISI至少下降了8分。
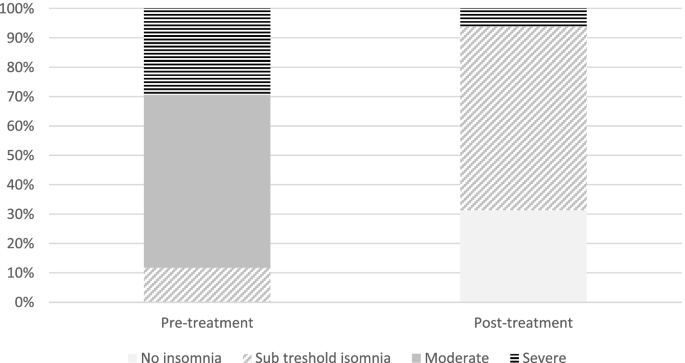
不同失眠严重程度(ISI)患者的比例
数字3.根据治疗前后失眠严重程度显示患者比例。可以看出,患者从治疗前的严重程度较高,到治疗后的严重程度较低。请注意,治疗后没有患者处于中度范围。Wilcoxon符号秩检验结果显示,治疗前后失眠水平的分布有统计学意义上的变化(W = 91,p=措施)。
抑郁症状
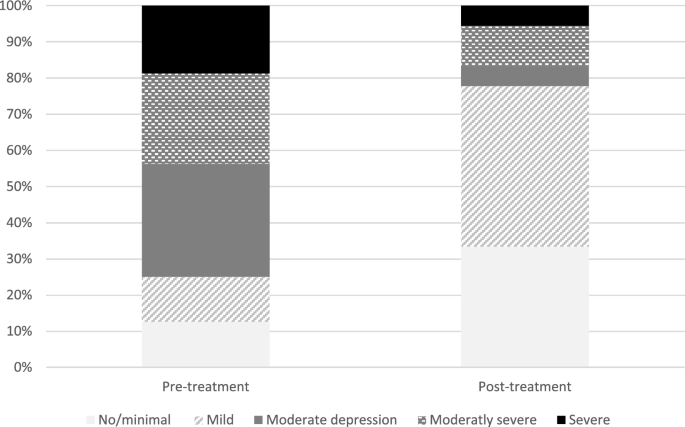
从表中可以看出4治疗后,抑郁症状减轻。依赖t检验的完整分析显示,治疗前后PHQ-9-评分有统计学意义的降低(t(15) = 3.59,p= 0.003,d= 0, 90)。
数字4根据治疗前后抑郁严重程度显示患者比例。可以看出,患者从治疗前的严重程度较高,到治疗后的严重程度较低。Wilcoxon符号秩检验结果显示,治疗前和治疗后抑郁水平的分布有统计学意义上的变化(W = 5 0,p= .024)。
焦虑症状
从表中可以看出4治疗后焦虑症状减轻。依赖t检验的完整分析没有显示治疗前后GAD-7评分有统计学意义的降低(t(14) = 1,54,p= 0.146,d= 0, 4)。
数字5显示基于治疗前后焦虑严重程度的患者比例。患者从治疗前的严重程度较高,到治疗后的严重程度略低,但Wilcoxon符号秩检验显示,治疗前后不同程度焦虑的分布没有统计学意义上的变化(W = 18.5,p= 0.11)。
讨论
本研究的主要目的是评估基于CBT-I的群体干预治疗睡眠问题的可行性,在现实世界的门诊精神病诊所为抑郁症、双相情感障碍、焦虑障碍或创伤后应激障碍患者进行治疗,其中不同精神障碍的患者被纳入治疗组。我们的第二个目的是调查干预后失眠、抑郁和焦虑症状的变化。
我们的结果表明,这种治疗在现实世界的精神科诊所是可行的。患者对治疗和会议出席率的兴趣很高,退出率很低。治疗师都是常规的临床工作人员,他们认为治疗手册在诊所是可信和有用的。治疗后失眠和抑郁症状有所改善,焦虑症状有减轻的趋势,尽管焦虑症状的变化无统计学意义。
这项研究表明CBT-I是一种可行的治疗选择,用于治疗有复杂精神症状的患者难以启动和/或维持睡眠,并表明在常规精神科护理的现实环境中提供治疗是可能的。这尤其令人鼓舞,因为这组患者的精神症状负担可能会使他们难以接受像CBT-I这样的高要求治疗。此外,在现有的临床实践中引入一种新的治疗方法可能具有挑战性,工作量大,已建立的治疗程序,以及主要因失眠以外的其他疾病寻求帮助的患者的选择。考虑到这一点,在治疗内容和研究设计方面考虑了几个因素。
从治疗内容开始,睡眠限制疗法是大多数CBT-I方案中常见的干预措施。虽然这是有效的干预措施[40它还与大量不良事件有关,如极度嗜睡、头痛、白天注意力不集中和情绪低落。这些不良事件,加上难以保持清醒到就寝时间等实际问题,以及在所有额外的清醒时间里很难知道该做什么,可能会使患者难以坚持睡眠限制治疗。41].对于已经患有抑郁和焦虑等症状的患者来说,这种干预可能更具挑战性,可能会导致治疗中途退出或缺乏治疗依从性。睡眠压缩,即在床上的时间逐渐减少,以适应实际睡眠[42],据我们所知,它与那些副作用没有关系[43].为了促进患者参与治疗并防止因不良事件而退出,我们让患者选择是使用睡眠限制还是有睡眠压缩选项的计划睡眠。通过增加这个机会,那些认为睡眠时间过短的患者可以选择一个不那么具有挑战性的治疗方案。选择首选干预的可能性与较低的退出率和较强的治疗关系有关[44].不幸的是,我们没有关于患者选择哪种干预措施的数据。cbt疗法的另一个挑战是计划和完成家庭作业。考虑到本研究中患者在诊断和功能水平方面的多样性,治疗师被指示在疗程结束时分配时间来帮助患者计划,有时是适应家庭作业。作业应与患者的功能水平相匹配,并具有清晰的作业结构,以促进家庭作业的依从性[45].
正如导言中所提到的,尽管CBT-I已经被研究了半个世纪,并且在一些国际指南中被推荐为失眠的一线治疗方法(例如,[18,19,20.])。在瑞典,估计总共只有大约2000-3000名患者接受了CBT-I治疗[46],尽管失眠和类似失眠的睡眠问题的患病率估计为25% [1],这表明大约200万瑞典成年人可以从失眠治疗中受益,其中一部分人在精神科接受治疗。然而,这并不是CBT-I所独有的。在卫生保健领域传播和实施新疗法已被证明是困难的。2000年,Balas和Boren指出,研究成果从应用到临床平均需要17年的时间[47]在很大程度上仍然正确的估计[48].
有人建议,促进治疗实施到临床现实的一种方法是反思在整个研究过程中支持或阻碍实施的因素[49].另一个关键问题是,科学家必须调整干预措施,以适应现实世界的情况,同时保持治疗的核心成分[50].考虑到这一点,本研究的手册和设计是与临床医生和精神病诊所的管理人员密切合作制定的。这是为了确保他们发现治疗对患者有效,从而有意义地分配资源,并计划实际的安排,使治疗和研究能够适应临床常规。实施时的另一个重要主题是确保治疗按预期进行[51].在这项研究中,这在治疗师培训、材料和监督方面的几个方面得到了保证,如方法部分所述。
只有一名参与者退出治疗,退出率为6%,这对cbt治疗来说是一个非常低的数字。然而,这个数字可能过于乐观,因为无论患者是否参与研究,他们都接受了治疗。共有29名患者参加了治疗,但其中只有17人参加了这项研究。在开始治疗的29名患者中,共有6名患者退出(其中一名是研究参与者)。由此得出的退出率为20%,这一数字与其他cbt治疗研究报告的26%更为一致[52,53,54].
患者报告治疗后失眠症状有所改善。这表明CBT-I可以作为一种治疗选择,减轻精神病患者的失眠症状。我们的发现与之前对精神病患者进行CBT-I的研究一致[23,24,36,55].我们还发现抑郁症状在统计学上有显著改善,具有中等效应量。这一结果增加了越来越多的研究,其中CBT-I治疗已被证明对抑郁症状和失眠症状有积极影响[12,56,57,58,59].我们还发现治疗后焦虑症状有所减轻,效果较小,与早期研究相似[60].这种下降在统计上并不显著,可能是由于当前研究的样本量较小。
优势和局限性
这项研究的一个重要限制是缺乏对照组,而且并非所有接受治疗的患者都同意参加这项研究。缺乏对照组意味着不可能得出失眠症状和共病症状的观察到的减轻是治疗的结果。由于患者群体因几种不同的诊断而不同,因此不可能得出任何关于哪些治疗成分可能有助于观察到的效果或是否某些成分对特定患者群体更有效的结论。另一个重要的限制是治疗后没有收集药物使用的数据。这意味着不能排除观察到的睡眠变化和共病症状是由于药物的变化或有效的药理学方案的影响。此外,随访时间短,随访3个月仅测量ISI,磨损高;没有收集到客观的睡眠测量,因此不可能分析ISI的减少是否反映了睡眠参数的实际变化,如睡眠开始潜伏期或睡眠开始后的觉醒。
该研究也有几个优点:最重要的是,该研究具有非常高的生态效度。它是在现实世界的常规精神科诊所进行的,采用了宽松的纳入标准,以允许大多数感兴趣的患者被包括在内。小组负责人是诊所的正式员工,他们在完成日常任务的同时也参与了这项研究。这意味着这种治疗也有可能在其他精神科诊所被接受和实施。其他优点是治疗后评估的低退出率和低数据损耗。为了进一步证实和阐述这些发现,目前正在进行一项随机对照试验。还需要进一步研究治疗过程和治疗效果的介质。
结论
本研究表明CBT-I可能是一种可行且有效的精神病人常规专科治疗方案。患者对治疗的兴趣很高,会议出席率也很高,治疗退出率很低。治疗师发现治疗手册可信且易于使用。治疗后失眠症状有所改善,抑郁症症状也有所改善。这项研究对CBT-I科学文献的一个重要贡献是,它表明临床医生有可能将CBT-I作为现实世界日常临床工作的一部分,提供给有睡眠问题并伴有混合精神疾病的患者群体。虽然在得出确切的结论之前还需要更多的研究,但该研究表明,CBT-I在这种情况下也可以减少失眠症状和共病的精神症状。
数据和材料的可用性
由于患者数据共享受到瑞典法律和GDPR的限制,本文生成的数据集不容易获得。访问数据集的请求应该指向maria.cassel@ki.se.
缩写
- 认知行为疗法:
-
认知行为疗法
- CBT-I:
-
认知行为疗法治疗失眠
- ISI:
-
失眠严重程度指数
- phq - 9:
-
患者健康问卷-9
- GAD-7:
-
广泛性焦虑障碍7级
- 创伤后应激障碍:
-
创伤后应激障碍
- 多动症:
-
注意缺陷多动障碍
- 自闭症谱系障碍:
-
自闭症谱系障碍
参考文献
Mallon L, Broman J-E, Åkerstedt T, Hetta J.瑞典失眠:一项基于人群的调查。睡眠障碍。2014;2014:e843126。https://doi.org/10.1155/2014/843126.
Ohayon MM, Shapiro CM。一般人群的创伤后应激障碍。精神病学杂志2000;41(6):469-78。
Soehner AM, Harvey AG。情绪障碍和焦虑障碍中严重失眠症状的患病率和功能后果:来自全国代表性样本的结果睡眠。2012;35(10):1367 - 75。https://doi.org/10.5665/sleep.2116.
Taylor DJ, Lichstein KL, Durrence HH, Reidel BW, Bush AJ。失眠、抑郁和焦虑的流行病学。睡眠。2005;28(11):1457 - 64。https://doi.org/10.1093/sleep/28.11.1457.
Troxel WM,等。失眠和客观测量的睡眠障碍可以预测心理治疗或心理治疗-药物治疗联合治疗的抑郁症患者的治疗结果。中华临床精神病学杂志,2011;72(4):9153。https://doi.org/10.4088/JCP.11m07184.
Hertenstein E等人。失眠是精神障碍的预测因素:系统回顾和荟萃分析。睡眠医学Rev. 2019; 43:96-105。https://doi.org/10.1016/j.smrv.2018.10.006.
王志强,王志强,王志强。睡眠障碍与自杀念头和行为的meta分析。中华临床精神病学杂志,2012;73(9):11734。https://doi.org/10.4088/JCP.11r07586.
Schennach R, Feige B, Riemann D, Heuser J, Voderholzer U.住院前和住院后精神障碍患者主观睡眠质量的纵向分析。中国睡眠杂志,2019;28(4):e12842。https://doi.org/10.1111/jsr.12842.
Larsen SE, Fleming CJE, Resick PA。创伤后应激障碍治疗后的残留症状心理创伤理论与实践政策。2019;11(2):207-15。https://doi.org/10.1037/tra0000384.
McClintock SM等。抑郁门诊患者的残余症状有50%的反应,但不缓解抗抑郁药物。临床精神药理学杂志,2011;31(2):180-6。https://doi.org/10.1097/JCP.0b013e31820ebd2c.
尼伦伯格AA,等人。西酞普兰缓解重性抑郁症后的残留症状与复发风险:STAR*D报告精神医学杂志,2010;40(1):41-50。https://doi.org/10.1017/S0033291709006011.
Blom K等人。一项随机试验表明,网络治疗既可以治疗失眠也可以治疗抑郁症。睡眠。2015;38(2):267 - 77。https://doi.org/10.5665/sleep.4412.
卡尼CE,西格尔ZV,埃丁格JD,克里斯托AD。重度抑郁症药物治疗和认知行为治疗后残留失眠症状发生率的比较临床精神病学杂志。2007;68(2):3503。
Belleville G, Cousineau H, Levrier K, St-Pierre-Delorme ME, Marchand a .焦虑障碍认知行为疗法对伴随性睡眠障碍的影响:荟萃分析:评论和传播中心(英国);2010.访问日期:2022年04月01日。(在线)。可用:https://www.ncbi.nlm.nih.gov/books/NBK78821/
Mason EC, Harvey AG。焦虑和抑郁治疗前后失眠。《情感失调》杂志,2014;https://doi.org/10.1016/j.jad.2014.07.020.
范·斯特拉顿,范·德·兹维尔德,柯瑞波,崔杰帕,莫林,兰西。认知与行为疗法在失眠治疗中的应用:一项meta分析。睡眠医学Rev. 2018; 38:3-16。https://doi.org/10.1016/j.smrv.2017.02.001.
周福成,等。认知行为疗法对内科或精神病合并症患者的失眠单药治疗:一项随机对照试验的元分析精神病学Q. 2020;91(4): 1209-24。https://doi.org/10.1007/s11126-020-09820-8.
Qaseem A, Kansagara D, forced MA, Cooke M, Denberg TD。成人慢性失眠症的管理:来自美国医师学会的临床实践指南。中国医学外科学,2016;26(2):344 - 344。https://doi.org/10.7326/M15-2175.
黎曼D,等。欧洲失眠症诊断和治疗指南。中国睡眠科学,2017;26(6):675-700。https://doi.org/10.1111/jsr.12594.
威尔逊等。英国精神药理学协会关于失眠、睡眠异常和昼夜节律障碍循证治疗的共识声明:最新进展。精神药理学杂志(Oxf)。2019; 33(8): 923 - 47。https://doi.org/10.1177/0269881119855343.
黎曼D,等。慢性失眠:临床和研究挑战-议程。Pharmacopsychiatry。2011;44(1):1 - 14。https://doi.org/10.1055/s-0030-1267978.
Scott AJ, Webb TL, Martyn-St James M, Rowse G, Weich S.改善睡眠质量导致更好的心理健康:随机对照试验的元分析。睡眠医学Rev. 2021;60:101556https://doi.org/10.1016/j.smrv.2021.101556.
Jernelöv S, Larsson Y, Llenas M, Nasri B, Kaldo V.成人注意缺陷多动障碍(ADHD)睡眠问题行为治疗的效果和临床可行性:务实的组内试点评估。BMC精神病学2019;19(1):226。https://doi.org/10.1186/s12888-019-2216-2.
Jernelöv S, Killgren J, Ledin L, Kaldo V.适用于双相情感障碍患者的群体认知行为治疗失眠的可行性和初步评估:一项务实的群体内研究。J影响不和谐代表2022;7:100293。https://doi.org/10.1016/j.jadr.2021.100293.
Morin CM, Belleville G, Bélanger L, Ivers H.失眠严重程度指数:检测失眠病例和评估治疗效果的心理测量指标。睡眠。2011;34(5):601 - 8。https://doi.org/10.1093/sleep/34.5.601.
Perlis ML, Jungquist C, Smith MT, Posner D.失眠的认知行为治疗:一个疗程的指导。纽约:施普林格科学与商业传媒;2005.
Edinger JD, Leggett MK, Carney CE, Manber R.失眠的心理和行为治疗II:实施和特定人群。入职:Kryger M, Roth T, Dement WC,编辑。睡眠医学的原则和实践。费城:爱思唯尔;2017.814 - 31 p。
Colombo C, Benedetti F, Barbini B, Campori E, Smeraldi E双相抑郁症治疗性睡眠剥夺后由抑郁转为躁狂的比率。精神病学杂志1999;86(3):267-70。https://doi.org/10.1016/s0165 - 1781 (99) 00036 - 0.
卡普乔FP, D 'Elia L, Strazzullo P, Miller MA。睡眠时间与全因死亡率:前瞻性研究的系统回顾和元分析。睡眠。2010;33(5):585 - 92。https://doi.org/10.1093/sleep/33.5.585.
Harvey AG等。治疗失眠可改善双相情感障碍患者的情绪状态、睡眠和功能:一项试点随机对照试验。中华临床精神病学杂志,2015;83(3):564-77。https://doi.org/10.1037/a0038655.
Kaplan KA, Talavera DC, Harvey AG。起床和发光:一项治疗实验,测试一个早晨的例行程序,以减少失眠和双相情感障碍的主观睡眠惯性。行为科学。2018;111:106-12。https://doi.org/10.1016/j.brat.2018.10.009.
巴斯蒂恩,Vallières A,莫林CM。失眠严重程度指数作为失眠研究结果测量的有效性。睡眠医学2001;2(4):297-307。https://doi.org/10.1016/s1389 - 9457 (00) 00065 - 4.
克伦克,斯皮策RL,威廉姆斯JBW。phq - 9。中华外科杂志2001;16(9):606-13。https://doi.org/10.1046/j.1525-1497.2001.016009606.x.
斯皮策RL,克伦克K,威廉姆斯JBW, Löwe B.评估广泛性焦虑障碍的简单措施:GAD-7。中国临床医学杂志,2006;26(10):1092-7。https://doi.org/10.1001/archinte.166.10.1092.
拉特洛杉矶,布朗TA。焦虑和情绪障碍门诊患者广泛性焦虑障碍7量表(GAD-7)的心理测量特性心理变态行为评估。2017;39(1):140-6。https://doi.org/10.1007/s10862-016-9571-9.
Jansson-Fröjmark M, Norell-Clarke A.认知行为治疗失眠的精神障碍。中国睡眠医学杂志2016;2(4):233-40。https://doi.org/10.1007/s40675-016-0055-y.
Taylor DJ, Pruiksma KE。认知和行为治疗失眠(CBT-I)在精神病人群:一项系统综述。中华精神病学杂志2014;26(2):205-13。https://doi.org/10.3109/09540261.2014.902808.
豪氏威马M.缺失项目反应的归因:一些简单的技术。中国农业科学。2000;34(4):331-51。https://doi.org/10.1023/A:1004782230065.
Ost LG。KBT inom精神科药物。第二版。斯德哥尔摩:自然与文化;2013.
Miller CB,等。睡眠限制疗法治疗失眠症的证据基础。睡眠医学,2014;18(5):415-24。https://doi.org/10.1016/j.smrv.2014.01.006.
Kyle SD, Morgan K, Spiegelhalder K, Espie CA.没有痛苦,就没有收获:对睡眠限制疗法(SRT)治疗失眠患者体验的探索性受试者内混合方法评估。睡眠医学杂志,2011;12(8):735-47。https://doi.org/10.1016/j.sleep.2011.03.016.
Lichstein KL, Riedel BW, Wilson NM, Lester KW, Aguillard RN。放松和睡眠压缩治疗晚年失眠:一项安慰剂对照试验。临床心理咨询杂志。2001;69(2):227。
Lichstein KL, Thomas SJ, McCurry SM。第五章-睡眠压缩。入:Perlis M, Aloia M, Kuhn B,编辑。睡眠障碍的行为疗法。圣地亚哥:学术出版社;2011.55-9页。https://doi.org/10.1016/B978-0-12-381522-4.00005-5.
Windle E, Tee H, Sabitova A, Jovanovic N, Priebe S, Carr C.成人心理心理健康干预中患者治疗偏好与辍学率和临床结果的关系:一项系统综述和meta分析。《美国医学会精神病学杂志》2020;77(3):294-302。https://doi.org/10.1001/jamapsychiatry.2019.3750.
MJ, Hanson WE, Razzhavaikina TI。心理治疗中建议家庭作业的过程:对治疗师交付方法、客户接受度和影响依从性的因素的回顾。心理其他理论与实践训练。2004;41(1):38-55。https://doi.org/10.1037/0033-3204.41.1.38.
Baglioni C,等。欧洲失眠症认知行为疗法学会:欧洲失眠症网络的一项倡议,旨在促进治疗的实施和传播。中国睡眠科学,2010;29(2):e12967。https://doi.org/10.1111/jsr.12967.
Balas EA, Boren SA。管理临床知识以改善医疗保健。中华医学杂志2000;09(1):65-70。https://doi.org/10.1055/s-0038-1637943.
Khan S, Chambers D, Neta G.回顾翻译时间:在癌症控制中实施循证实践(ebp)。中华癌症杂志。2021;32(3):221-30。https://doi.org/10.1007/s10552-020-01376-z.
Skivington K,等。制定和评估复杂干预措施的新框架:医学研究理事会指南的更新。BMJ。2021; 374: n2061。https://doi.org/10.1136/bmj.n2061.
Onken LS, Carroll KM, Shoham V, Cuthbert BN, Riddle M.重新设想临床科学:统一学科以改善公共卫生。临床心理科学2014;2(1):22-34。
Shafran R,等。注意差距:改善CBT的传播。行为科学,2009;47(11):902-9。https://doi.org/10.1016/j.brat.2009.07.003.
Fernandez E, Salem D, Swift JK, Ramtahal N.认知行为治疗辍学的meta分析:幅度、时间和调节因素。中华临床精神病学杂志。2015;83(6):1108。
成人单极抑郁门诊认知行为治疗的有效性和退出:非随机有效性研究的荟萃分析。中华临床精神病学杂志。2013;29(1):414。
Hans E, Hiller W.成人焦虑症门诊认知行为疗法非随机有效性研究的元分析。临床心理杂志2013;33(8):954-64。
叶媛媛,张艳芳,陈娟,刘娟,李新军,刘玉珍,等。基于互联网的失眠症认知行为疗法(ICBT-i)可以改善共病性焦虑和抑郁——一项随机对照试验的元分析。PloS one。2015; 10 (11): e0142258。https://doi.org/10.1371/journal.pone.0142258.
Blom K, Jernelöv S, Rück C, Lindefors N, Kaldo V.对两种诊断的患者进行三年随访,比较认知行为疗法治疗抑郁症和认知行为疗法治疗失眠。睡眠。2017;40 (8):zsx108。
坎宁安JE,夏皮罗CM。失眠的认知行为疗法(CBT-I)治疗抑郁症:一项系统综述。J Psychosom res 2018; 106:1-12。
Gebara MA,等。失眠症治疗对抑郁症的影响:系统回顾和荟萃分析。抑郁焦虑。2018;35(8):717-31。
Gee B, Orchard F, Clarke E, Joy A, Clarke T, Reynolds S.非药物睡眠干预对抑郁症状的影响:随机对照试验的荟萃分析。睡眠医学Rev. 2019; 43:118-28。https://doi.org/10.1016/j.smrv.2018.09.004.
G贝尔维尔,库西诺H,勒维耶K,圣皮埃尔-德洛梅M-È。认知行为疗法对失眠伴发焦虑影响的meta分析综述。临床精神病学,2011;31(4):638-52。
致谢
我们要感谢:Vendela Cyrén的数据输入,Ellen Lindgren担任组长;部门经理Veronica Sveréus,感谢她对这项研究的贡献和积极的态度,以及瑞典斯德哥尔摩地区精神病学西南部门的所有其他工作人员,进行了卓有成效的合作;最后但同样重要的是参与这项研究的病人。
资金
由卡罗林斯卡学院提供的开放获取资金。该项目是由卡罗林斯卡学院、斯德哥尔摩市议会和瑞典医学学会(Söderströmska Königska sjukhemmet)之间的医学培训和临床研究区域协议(ALF)资助的更大项目“更好的精神病学睡眠”的一部分,该项目检查了精神病患者失眠的CBT。任何资助机构都没有以任何方式参与试验的设计、数据收集和分析或报告。
作者信息
作者及隶属关系
贡献
MC对研究的概念、数据的获取、分析和解释做出了贡献,并撰写了手稿的初稿。KB参与了数据分析并对手稿进行了实质性的修改。JG和PR对研究的概念和数据采集做出了贡献。VK对数据分析和解释做出了贡献。SJ是这项研究的主要研究者,并对数据的概念和设计、分析和解释以及手稿的实质性修订做出了贡献。所有作者都同意了手稿的最终版本。
相应的作者
道德声明
伦理批准并同意参与
该研究是根据赫尔辛基宣言进行的,并获得了瑞典伦理审查机构的伦理许可,编号为dnr 2018/80-31/1。所有参与者在报名前均提供知情同意。
发表同意书
不适用。
相互竞争的利益
作者宣称他们之间没有利益冲突。
额外的信息
出版商的注意
伟德体育在线施普林格自然对出版的地图和机构从属关系中的管辖权主张保持中立。
权利和权限
开放获取本文遵循知识共享署名4.0国际许可协议,允许以任何媒介或格式使用、分享、改编、分发和复制,只要您对原作者和来源给予适当的署名,提供知识共享许可协议的链接,并注明是否有更改。本文中的图像或其他第三方材料包含在文章的创作共用许可协议中,除非在材料的信用额度中另有说明。如果材料未包含在文章的创作共用许可协议中,并且您的预期使用不被法定法规所允许或超出了允许的使用范围,您将需要直接获得版权所有者的许可。如欲查看本牌照的副本,请浏览http://creativecommons.org/licenses/by/4.0/.创作共用公共领域奉献弃权书(http://creativecommons.org/publicdomain/zero/1.0/)适用于本条所提供的资料,除非在资料的信用额度中另有说明。
关于本文
引用本文
卡塞尔,M.,布洛姆,K.,加扎西斯,J.。et al。在一个专业精神科门诊的现实世界混合样本中认知行为治疗失眠的临床可行性。BMC精神病学22600(2022年)。https://doi.org/10.1186/s12888-022-04231-4
收到了:
接受:
发表:
DOI:https://doi.org/10.1186/s12888-022-04231-4
关键字
- 认知行为疗法
- 失眠
- 抑郁症
- 焦虑性障碍
- 创伤后应激障碍
- 治疗的可行性